Zdravie
Všetky choroby sú z nervov, hovoria lekári. Indiáni zas verili, že sme chorí z nesplnených túžob.
Ľudia ochorejú zo zloby, chamtivosti, závisti, ako aj z nesplnených snov a nesplnených túžob.
Je to naozaj tak, komu a prečo choroba príde, povie psychosomatika.
Psychosomatika chorôb
Psychosomatika je odbor v medicíne a psychológii, ktorý skúma vplyv psychologických faktorov na výskyt somatických, teda telesných chorôb človeka.

© Science Photo Library
Špecialisti skúmajú vzťah medzi charakteristikami toho, aký druh človeka (jeho konštitučné črty, charakterové a behaviorálne črty, temperament, emocionalita) a špecifickými telesnými ochoreniami.
Podľa vyznávačov takzvanej alternatívnej medicíny všetky naše choroby začínajú v dôsledku psychických nezrovnalostí a porúch, ktoré majú pôvod v našej duši, podvedomí a myšlienkach.
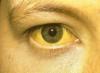
Za jedno z najtypickejších ochorení spojených s psychosomatikou odborníci označujú napríklad bronchiálnu astmu. To znamená, že niektoré psychologické príčiny sú základom výskytu astmy.
Psychosomatické choroby
Takže, ako už bolo jasné, psychosomatické choroby sú tie choroby, ktoré vznikajú v dôsledku psychologických faktorov, v dôsledku stresových situácií, nervových zrútení, skúseností alebo nepokojov.

© brijith vijayan / Getty Images Pro
Psychosomatické ochorenia sú teda spôsobené predovšetkým niektorými duševnými procesmi v hlave pacienta, a vôbec nie fyziologickými, ako sa väčšina z nás domnieva.
V prípade, že špecialisti počas lekárskeho vyšetrenia nedokážu identifikovať fyzickú alebo organickú príčinu konkrétnej choroby, potom takáto choroba patrí do kategórie psychosomatických chorôb.

© DredK/Getty Images Pro
Spravidla vznikajú v dôsledku hnevu, úzkosti, depresie. Pomerne často sa vina podieľa na vzniku psychosomatických ochorení.
Do zoznamu takýchto ochorení patrí aj syndróm dráždivého čreva, esenciálna arteriálna hypertenzia, bolesti hlavy, závraty spojené so stresovými situáciami, ako aj množstvo ďalších chorôb.
Mali by sme spomenúť aj autonómne poruchy spojené so záchvatmi paniky. Somatické ochorenia spôsobené psychogénnymi faktormi patria do kategórie psychosomatických porúch.
Vedci však skúmajú aj paralelnú oblasť – vplyv somatických ochorení na psychiku človeka.
Psychosomatika podľa Freuda
Skutočnosť, že vnútorný stav duše je schopný ovplyvniť celkový fyzický tón a stav ľudského tela, je známa už od staroveku.

© Milkos/Getty Images Pro
V gréckej filozofii a medicíne sa verilo, že ľudské telo závisí aj od duše.
Predchodcom pojmu „psychosomatik“ je lekár Johann-Christian Heinroth (Heinroth, Heinroth). Bol to on, kto prvýkrát použil tento termín v roku 1818.
Na začiatku a v polovici 20. storočia sa táto oblasť medicíny rozšírila. V tejto oblasti pôsobili psychologickí géniovia ako Smith Geliff, F. Dunbar, E. Weiss, ale aj ďalší významní psychoanalytici, ktorých meno je samo osebe smerodajné.
Známy rakúsky psychoanalytik Sigmund Freud podrobne skúmal psychosomatické choroby.

Bol to on, kto dal svetu slávnu teóriu „nevedomia“ ako produkt represie.
V dôsledku toho, ako už bolo spomenuté, niektoré dosť vážne choroby spadali do kategórie "hysterických" alebo "psychosomatických".
Hovoríme o nasledujúcich ochoreniach: bronchiálna astma, alergie, imaginárne tehotenstvo, bolesti hlavy a migréna.
Sám Freud povedal nasledovné: "Ak nejaký problém vtlačíme cez dvere, potom prenikne cez okno vo forme symptómu chorôb." Chorobe sa teda človek nevyhne, ak problém nerieši, ale jednoducho ho ignoruje.

© melitas / Getty Images Pro
Psychosomatika je založená na mechanizme psychickej obrany – vytesňovaní. To znamená asi nasledovné: každý z nás sa snaží zahnať myšlienky, ktoré sú mu nepríjemné.
Výsledkom je, že problémy jednoducho oprášime, no neriešime. Neanalyzujeme problémy, pretože sa im bojíme pozrieť do očí a priamo im čeliť. Oveľa jednoduchšie je pred nimi zatvárať oči, snažiť sa nemyslieť na nepríjemné veci.
Bohužiaľ, takto vytlačené problémy nezmiznú, ale jednoducho sa presunú na inú úroveň.
Aká presne bude táto úroveň?

© aleksandrkondratov
Všetky naše problémy sa v dôsledku toho transformujú z úrovne sociálnej (teda medziľudské vzťahy) alebo psychologickej (nenaplnené túžby, naše sny a túžby, potláčané emócie, akékoľvek vnútorné konflikty) na úroveň našej fyziológie.
V dôsledku toho hlavnú ranu berie ľudské telo. Začína to bolieť a trpieť už celkom skutočnými chorobami.
Psychosomatika a bioenergetika
Výskumníci v oblasti bioenergetiky v jednom hlase s psychoanalytikmi tvrdia, že príčinou všetkých našich somatických chorôb sú psychologické faktory.

© Rido
Z vedeckého hľadiska to všetko vyzerá asi takto:
Všetky problémy človeka, jeho úzkosti, starosti, zážitky, ale aj dlhotrvajúce depresie a nervové zrútenia, zostrujú telo zvnútra. V dôsledku toho sa stáva bezbranným tvárou v tvár nebezpečenstvám v podobe chorôb.
Jeho telo sa stáva zraniteľným a nedokáže sa vysporiadať s nebezpečenstvami zvonku: na telo oslabené stresom a starosťami útočia vírusy a mikróby, ktorým nedokáže odolať.

© Elnur
Z pohľadu bioenergie všetko vyzerá podobne, len s tým rozdielom, že odborníci v tejto oblasti uvádzajú nasledovné:
Rozbité nervy, slabé a podkopané stresom, ľudská psychika ho zostruje zvnútra, ničí jeho auru. V dôsledku takéhoto porušenia sa v aure vytvárajú trhliny a niekedy aj otvory, cez ktoré prenikajú rôzne choroby.
Špecialisti dokonca zostavili zoznam vo forme tabuľky, v ktorej uviedli, ktorý psychologický faktor prispieva k určitej chorobe.

© aliaksandrbarysenka
Tu je dôležité, je možné a potrebné spomenúť autohypnózu, ktorá má markantný účinok. Práve autosugescia hrá dôležitú úlohu v mysli človeka a jeho vnímaní určitých vecí.
Venovali ste niekedy pozornosť tým, ktorí nikdy neochoreli?
Keď je človek obdarený oceľovými nervami, vie, ako sa vyrovnať s nervovými zrúteniami. Darí sa mu odolávať dlhotrvajúcim depresiám. Spravidla ľahko toleruje choroby alebo vôbec neochorie.

© Syda Productions
Naopak, podozrivý človek pravidelne podlieha rôznym chorobám. Mimoriadne často ochorie a aj keď nemá žiadnu chorobu, určite si to vymyslí sám.
Napríklad je predsa logické, ak zlé alebo zatuchnuté jedlo spôsobuje bolesť v žalúdku. Podozrivý človek rozhodne, že má vred.
Je to paradox, ale ak tomu naozaj verí, tak práve tento vred určite vznikne. Svojimi myšlienkami totiž priťahuje chorobu. Približne to isté sa deje s tými ľuďmi, ktorí sú vždy "ochorení" akútnymi respiračnými infekciami.

© macniak
Preto, aby ste sa vyhli rôznym chorobám, najmä závažným, nesmiete dovoliť zlým myšlienkam, aby vás premohli, odohnali ich od seba a neprilákali chorobu.
Zabránenie negatívnym myšlienkam, aby prevzali kontrolu nad vašou mysľou a zameranie sa výlučne na zdravie a vnútornú silu, vás môže udržať v zdraví na ďalšie roky. Sila pozitívneho myslenia totiž podľa psychosomatiky dokáže zázraky.
Pamätajte tiež, že naše myšlienky sú materiálne.
Platí to pre pozitívne aj negatívne stránky života. Môžete prilákať finančnú pohodu aj ničenie a choroby.
Príčiny psychosomatiky
Ak teda dáme bokom fyziologické príčiny, ako aj genetickú predispozíciu k chorobám, odborníci v oblasti psychosomatiky identifikujú tieto príčiny chorôb:

© AlSimonov/Getty Images Pro
Stres a prežívaná duševná trauma (predovšetkým detská psychotrauma).
To môže zahŕňať prežité katastrofy, vojenské operácie, stratu milovanej osoby a ďalšie situácie, ktoré môžu ovplyvniť duševný stav človeka.
Vnútorné konflikty, medzi ktoré patrí depresia, hnev, strach, závisť alebo vina.
Ak sa ponoríte do týchto bodov, môžete tiež zdôrazniť nasledujúce príčiny psychosomatických ochorení:
Dôvod číslo 1. Chronický stres a neustále emocionálne napätie

© Elnur
Ako už bolo spomenuté vyššie, stres je skutočne „príčinou č. 1“ všetkých chorôb človeka žijúceho v modernom svete.
Na stresové situácie sú náchylní najmä obyvatelia veľkých miest. Celkovo je život každého mladého schopného človeka jeden nepretržitý stres.
Nedorozumenia s kolegami, nadriadenými, hádky v rodine, konflikty so susedmi a inými – to všetko prispieva k tomu, že sa cítime preťažení a nespokojní. Medzi stresové situácie môžeme zaradiť aj dopravu vo veľkých mestách, čo má za následok meškanie do práce, chronický nedostatok času, neustály zhon, preťaženie informáciami.
A nedostatok spánku a odpočinku len prispieva k tomu, že tento stres, ktorý sa hromadí, ničí naše telo.

© francescoch / Getty Images Pro
Všetky tieto faktory sú nemennými spoločníkmi nášho života, bez ktorých si však málokto vie predstaviť život v 21. storočí.
Je však potrebné objasniť: v samotnom strese nie je nič kriminálne. Stres nie je práve najpríjemnejší fyziologický stav, v ktorom pociťujeme akési vzrušenie, podobné stavu, keď sme v pohotovosti. Naša psychika a celé telo je pripravené odraziť útok zvonku.
Stres by však mal fungovať ako núdzový režim v prípade núdze. Ide o to, že tento veľmi núdzový režim funguje príliš často. Niekedy sa to stane proti vôli samotnej osoby.
Predstavte si: ak systém funguje bez problémov v núdzovom režime, skôr či neskôr zlyhá, zlyhá a určite sa v tomto systéme niečo pokazí.

© Valua Vitaly
To isté sa deje s ľudským telom: ak je neustále vystavené stresu, nervy to nevydržia a nastupuje fyzické a psychické vyčerpanie. V dôsledku toho sa rytmus tela stráca a vnútorné orgány „zlyhajú“.
Podľa odborníkov v prvom rade neustálym stresom a napätím trpí kardiovaskulárny systém, ale aj orgány tráviaceho traktu.
Navyše v dôsledku stresu môže trpieť iný orgán, ktorý sa stáva terčom stresovej situácie. A ak bolo predtým toto telo slabé a roztrasené, rýchlo sa dostane pod útok.
Psychosomatika funguje na princípe "Kde je tenké, tam sa láme." To znamená, že ak niektorý orgán trpí, tak je zasiahnutý ako prvý a oslabený orgán je v ohrození v podobe vážneho ochorenia.
Stres teda prispieva k vzniku somatického ochorenia.
Dôvod číslo 2. Dlhodobé prežívanie silných negatívnych emócií

© kieferpix / Getty Images Pro
Negatívne emócie sú pre naše telo deštruktívne.
Medzi najničivejšie emócie patrí odpor, sklamanie, závisť, úzkosť, strach z niečoho. Všetky tieto emócie nás rozožierajú zvnútra a postupne opotrebúvajú naše telo.
Princíp pôsobenia negatívnych emócií na naše telo je rovnaký ako pri strese.
Akákoľvek pozitívna alebo negatívna emócia nie je len zážitkom v ľudskom mozgu, je to aj zdravotný stav a všetky systémy jeho tela.
Pre organizmus je každá prežitá emócia udalosťou. Keď niečo príliš aktívne prežívame, s naším telom sa dejú nasledovné veci: pociťujeme skoky v krvnom tlaku, krv cirkuluje aktívnejšie v žilách, mení sa svalový tonus tela, dýchanie sa stáva častejšie a aktívnejšie.

© Minerva Studio
Jedným slovom, v tele prebieha množstvo zmien.
Na rozdiel od stresu však nie všetky emócie prispievajú k tomu, že telo prejde do takzvaného núdzového režimu.
Každý z nás, aj ten, kto má k medicíne a nie k lekárovi ďaleko, vie, že v dôsledku toho, že prežívame silné emócie, môže krvný tlak veľmi vyskočiť.
Napríklad v dnešnej dobe je úplne bežné prežívať negatívne emócie voči politikom, vládnucim stranám, prezidentovi a podobne.
Takzvaná emócia agresivity-negativizmu sa stala častým spoločníkom moderného človeka. Táto emócia vzniká vo vzťahu k tým, ktorí žijú lepšie ako my, ktorí vládnu krajine atď. Rozvíjanie tejto emócie je uľahčené dennými tlačovými správami a internetom, ktorý nás informuje o novinkách online.

© Nicolas Menijes
Stojí za zmienku, že takáto vysoko toxická emócia je pre človeka deštruktívna. Ale väčšina ľudí sa len ponorí do tejto emócie, kritizuje a karhá všetko okolo.
Prudký skok v tlaku, keď ho človek zažije, je úplne očakávanou reakciou nášho tela.
Čo sa však môže stať, ak sa z tejto najnegatívnejšej emócie vyvinie trvalý zvyk? Je logické, že aj skoky v krvnom tlaku sa stávajú stálym zvykom a nemenným spoločníkom človeka, ktorý mu podľahne.
To všetko môže viesť k tomu, že ho v blízkej budúcnosti čakajú vážne choroby. V prvom rade hovoríme o ochoreniach kardiovaskulárneho systému.
Navyše, ak je človek dlhodobo vystavený nejakým negatívnym emóciám alebo nie je dlhodobo v najlepšom emočnom stave, dôvodom je spravidla vnútorný konflikt so sebou samým.

© Tero Vesalainen / Getty Images Pro
Existuje mnoho serióznych štúdií, ktoré spájajú určité emócie s konkrétnymi chorobami a ochoreniami.
Napríklad príčinou detskej neurodermatitídy sú obavy dieťaťa, jeho skúsenosti, pocit neistoty, ako aj strach, že ho nechránia blízki.
Reumatoidná artritída spravidla vzniká v dôsledku prežívania nejakej tragédie. Napríklad príčinou tohto ochorenia je strata niekoho blízkeho, v dôsledku čoho sa objaví choroba.
Dôvod číslo 3. Emócie neprežité

© Syda Productions
Ako hovoria výskumníci v oblasti psychosomatiky: "Smútok, ktorý nevyústi do sĺz, rozplače ostatné orgány."
Najstrašnejšou emóciou je podľa odborníkov z psychiatrie a psychológie emócia, ktorú človek neprežil a nezareagoval.
Ak dlhodobo prežívame negatívne emócie, negatívne to ovplyvňuje naše zdravie. Ak ich však potláčate a všetko si necháte pre seba, je to aj veľmi nebezpečné pre zdravie.
Zadržiavanie a neprežívanie negatívnych emócií je pre vaše telo zlé. Pamätajte na radu psychológov: ak negatívne emócie vymiznú, choďte napríklad do posilňovne, aby ich tam určite vyhodili.

© GOSPHOTODESIGN / Getty Images Pro
Koniec koncov, emócia je v skutočnosti energia vytvorená z interakcie človeka s inými ľuďmi a svetom okolo nás.
Energia potrebuje ísť von, čo sa prejavuje v našom správaní, konaní. Ak ju o takúto možnosť pripravíme, hľadá si iné styčné body. Často sa práve tento bod stáva ľudským telom.
Odborníci tvrdia, že neprežitá a potlačená emócia zostáva vo vnútri človeka a mení sa na somatickú, teda telesnú chorobu.
Jednoduchý príklad potvrdený výskumom: keď človek nedokáže ovládať svoju agresivitu a hnev, výrazne sa zvyšuje riziko vzniku žalúdočného vredu.
Bude lepšie, ak túto negatívnu emóciu vyventilujete navonok vo forme kritiky alebo sťažností a nebudete ju držať v sebe.

© axelbuecert
Výsledkom je, že agresivita sa mení na autoagresiu, to znamená, že emócie rozožierajú človeka zvnútra, čím vyvolávajú peptický vred.
Čím menej rozpoznávame a chápeme svoje vlastné emócie, tým vyššie je riziko, že sa premenia a rozvinú sa do skutočných telesných chorôb.
Každý z nás sa musí naučiť vidieť a cítiť svoje emócie. Vďaka tejto schopnosti ich budeme vedieť prejaviť tým najflexibilnejším spôsobom, čo nám zase zaručí, že naše fyzické zdravie bude pevnejšie.
Dôvod č. 4: Motivácia a takzvaný prípadný prospech

© David DeLossy / Fotografie
prečo si chorý? Prečo si ochorel?
Takéto otázky znejú veľmi zvláštne. V skutočnosti sa v niektorých prípadoch choroby vyskytujú otázky podobného charakteru.
Všimli ste si niekedy, že sa zvonku často zdá, že niektorí ľudia jednoducho používajú svoju vlastnú chorobu na riešenie psychických problémov.
Zdá sa, že sa za svojou chorobou skrývajú, simulujúc chorobu.
Odborníci tvrdia, že existuje množstvo prípadov, kedy je choroba pre človeka výhodná. Jej majiteľ sa za ňu jednoducho skrýva.

© Kzenon
Tento „spôsob“ riešenia akýchkoľvek problémov dostal svoje špeciálne meno - nemocenskej starostlivosti.
A čo je najzaujímavejšie, spravidla v takýchto prípadoch choroba nie je klam alebo stimulácia.
Choroba v tomto prípade nie je podvod a nie simulácia, ako sa zdá iným. Pôvod symptómu choroby teda nastáva automaticky na nevedomej úrovni.

© Mike_Kiev / Getty Images
Človek jednoducho nevidí súvislosť telesného neduhu s jeho psychickým problémom.
Žiakovi môže napríklad prospieť choroba, keď nemusí chodiť do školy. Ak je chorý, môže sa vyhnúť chodeniu na najmenej obľúbenú hodinu. Ďalším benefitom je, že chorému dieťaťu je venovaná zvýšená pozornosť, je rozmaznávané, kupuje sa mu všetko, čo chce.
Dieťa sa začína cítiť milované a je celkom logické, že sa mu to začína páčiť.

© Zinkevych/Getty Images Pro
Preto sa deti niekedy uchýlia k chorobe o pomoc. Koniec koncov, týmto spôsobom sa snažia na seba upozorniť, ako aj nahradiť nedostatok tejto pozornosti a lásky.
Pre dospelých sa choroba môže stať jedným zo spôsobov, ako ospravedlniť lenivosť, nečinnosť a neochotu urobiť niečo, aby zmenili svoj život.
Vyzerá to takto: Čo môžem urobiť? Som chorý!
Pochopenie toho, že nie sme schopní sa dať dokopy a prinútiť sa urobiť niečo, čo treba urobiť, sa stáva ťažším ako samotný symptóm choroby.

© hjalmeida
Choroba sa stáva jediným spôsobom, ako sa trochu vzdialiť od každodennej rutiny, rozruchu, problémov, potreby niečo robiť. Choroba je ako únik pred stresom, ktorému denne čelí každý z nás.
V psychológii sa vyskytli prípady, keď sa workoholici snažili oddýchnuť si od každodennej záťaže.
Podobné situácie sa často vyskytujú v rodinnej terapii. Napríklad, ak sú rodičia v štádiu rozvodu, dieťa zrazu začne ochorieť.

© JackF
Takýmto nevedomým spôsobom sa snaží zlepiť vzťah svojich rodičov, akoby ich chcel zhromaždiť okolo svojej choroby. A niekedy sa to dieťaťu podarí.
Ak sa za určitým neduhom skrýva nejaký podmienený prospech, ide podľa psychológov o úplne inú úroveň choroby. Vtedy sa človek s pomocou svojej choroby snaží riešiť vážne psychické problémy.
Je pozoruhodné, že takéto choroby sa neliečia pomocou liekov, terapie a iných tradičných metód, ktoré vám ponúkne medicína a lekári na miestnej klinike alebo v nemocnici.

© fizkes / Getty Images Pro
Medicínske metódy fungujú len v tých prípadoch, keď sa samotný problém posudzuje z hľadiska psychológie: napríklad prostredníctvom uvedomenia si kauzálneho vzťahu medzi týmto problémom a samotnou chorobou.
Veľmi efektívnym spôsobom bude naše úsilie, ktoré vynaložíme na vyriešenie tohto problému.
Ale ísť do choroby, odborníci neradí!Útek z reality a prechod do choroby je podľa psychológov veľmi nešťastný spôsob, ako sa vysporiadať so stresom.
Psychosomatická tabuľka chorôb
V psychosomatickej tabuľke sú uvedené rôzne choroby a ich príčiny.

© Juan Moyano
Odborníci sa neustále dohadujú o vytvorení konečného zoznamu psychosomatických ochorení.
Niektoré z nich však nevzbudzujú žiadne pochybnosti o tom, že ich príčina spočíva práve v psychologických, a nie fyzických faktoroch.
Tu je zoznam týchto chorôb:
- esenciálna arteriálna hypertenzia;
- vred žalúdka a dvanástnika;
- srdcová ischémia;
-bronchiálna astma;
- neurodermatitída;
- cukrovka;
- reumatoidná artritída;
- hypertenzia (alebo vysoký krvný tlak);
- gastrointestinálne ochorenia;
- infarkt;
- sexuálne poruchy;
Onkológia a niektoré typy nádorov.
Tento zoznam sa môže líšiť v závislosti od toho, ktorý zo špecialistov v oblasti psychosomatiky bol zostavený.

© PR Image Factory
Je zrejmé, že zoznam chorôb je dosť pôsobivý a trochu neočakávaný. Niektoré choroby na tomto zozname sú prekvapujúce.
Napríklad musíte priznať, že len málo ľudí očakávalo, že na zozname bude vidieť reumatoidnú artritídu. Niektoré ďalšie ochorenia sa však celkom očakávajú, pretože psychologický faktor v ich základe je výrazný.
Tu sú najčastejšie choroby a ich príčiny podľa teórie psychosomatiky:
Psychosomatické príčiny nespavosti
Nespavosť je jednou z najnepríjemnejších porúch našej doby. Nespavosť pozná mnohí z nás.

© Phoenixns / Getty Images Pro
Podľa štatistík každý druhý človek trpí touto chorobou v tej či onej miere. Jeho príčinami sú nervové napätie, úzkosť, stres.
Nespavec svoje problémy spravidla nenecháva na pracovisku, ale nosí si ich so sebou domov k rodine.
Takýto človek si navyše nevie správne zadeliť čas, ani si stanoviť životné priority a rozhodnúť sa, čo je pre neho dôležité a čo by malo byť druhoradé.
Inými slovami, snaží sa robiť všetko naraz, snaží sa pokryť všetky sféry života. Výsledkom toho všetkého je obrovský stres, ktorého výsledkom je nespavosť.

© Enes Evren / Getty Images Pro
Možno by ste sa mali pokúsiť odložiť tento každodenný rozruch, denné starosti a problémy, ktoré vám bránia uvoľniť sa a zhlboka dýchať. Sú dôvodom našich bezsenných nocí.
Zdá sa totiž, že naše podvedomie predlžuje čas, aby sme mohli riešiť problémy, ktoré sa počas dňa vyskytli.
Psychosomatika bolesti hlavy
Ďalším častým problémom sú časté bolesti hlavy, ktoré väčšina z nás zažíva.

© Lammeyer/Getty Images
Čo to znamená z hľadiska psychosomatiky?
Ak vás často bolí hlava, dôvody môžu byť nasledovné:
Podceňovanie vlastnej osobnosti, vnútorný strach, nespokojnosť so sebou samým, sebakritika, vnútorné výčitky a nároky na seba.

© Science Photo Library
Je pravdepodobné, že sa cítite ponížení alebo urazení, alebo možno nejakým spôsobom podceňovaní ostatnými.
Možno by ste si mali na chvíľu odpustiť a potom bolesť hlavy zmizne sama.

© Banana Stock / Photo Images
Časté bolesti hlavy navyše trápia niekoho, komu sa v hlave točí množstvo rôznych informácií.
Keď človeka „bolia“ myšlienky, objavia sa bolesti hlavy. Musíte byť schopní opustiť negatívne myšlienky a tok informácií, aby ste sa pustili aj od bolesti hlavy a cítili sa ľahšie a pokojnejšie.
Nízka odolnosť voči stresovým situáciám. Človek, ktorý má bolesti hlavy, je väčšinou „klbko nervov“. Je utiahnutý a napätý. Nervový systém je v pohotovosti. A prvým príznakom blížiacich sa chorôb sú bolesti hlavy.

© Elnur
Pozorovania tiež ukazujú, že časté bolesti hlavy sa vyskytujú u vysoko inteligentných ľudí, ktorí nestriekajú, ale obmedzujú svoje emócie. Je to aj o informačnom preťažení.
Strata spojenia so svojím skutočným ja Túžby ospravedlniť vysoké očakávania druhých: príbuzných, príbuzných, priateľov.
Túžba vyhnúť sa akýmkoľvek vážnym chybám vedie aj k častým bolestiam hlavy.
Strach, strach z niečoho nového alebo neznámeho.
Podľa doktora Sinelnikova je príčinou bolesti hlavy pokrytectvo alebo rozpor medzi vašimi myšlienkami a správaním.

© Pressmaster
Napríklad sa usmievate na niekoho, koho nemáte radi. Lichotíte mu peknými slovami, hoci v skutočnosti vám tento človek spôsobuje nechuť, antipatiu alebo odmietnutie.
Vytváraním zdania súcitu s osobou, ktorú nemilujete, spôsobujete vnútornú nerovnováhu.
Tento nesúlad medzi vašimi pocitmi, myšlienkami a činmi vedie k prepätiu v tele, čo vedie k bolestiam hlavy.
Možno by ste mali byť úprimnejší a nesnažiť sa klamať sami seba. Snažte sa komunikovať s tými, ktorí sú vám príjemní. Vždy, keď je to možné, obklopte sa ľuďmi, ktorých máte radi, ktorých si vážite a ktorých si vážite.
Psychosomatika migrény
Psychosomatika tvrdí, že migréna je choroba príliš sebakritických ľudí, ktorí sa podrobujú silnému tlaku.

© Urilux/Getty Images
Mnoho ľudí vedelo, že prílišná kritika nie je dobrá. Ale odborníci z oblasti psychosomatiky svorne tvrdia, že navyše stále môže spôsobovať migrény.
Migrény sú náchylné na tých, ktorí nemajú harmóniu s vnútorným svetom. Možno si takíto ľudia kladú nemožné úlohy, idú k nereálnym cieľom, a keď ich nedokážu dosiahnuť, začnú si vyčítať a nadávať.
Výsledkom je sebatrýznenie a pocit úplnej bezmocnosti. Nenaháňajte sa za pomyselnou dokonalosťou a neustále hľadajte chyby v sebe.

© Stockbyte / Photo Images
V skutočnosti týmto spôsobom nenapravíte situáciu, ale iba zhoršíte pocit viny, ktorý spôsobuje dlhotrvajúce migrény.
K vzniku migrény prispievajú aj neustále pocity viny, ale aj komplexy menejcennosti. Skúste sa viac milovať, rozmaznávať, chváliť. A ak si stanovíte nejaké ciele, tak sa v prípade neúspechu pochváľte za to, že ste sa to snažili dosiahnuť.
Psychosomatika hypertenzie
Mnohí trpia vysokým krvným tlakom. Lekári identifikujú množstvo fyziologických faktorov, ktoré prispievajú k rozvoju hypertenzie. Ako však psychosomatika interpretuje hypertenziu?
Príčinou hypertenzie je nadmerné sebavedomie človeka. Možno má taký človek tendenciu sa preceňovať.

© kadrajserap / Getty Images
Aj v srdci tejto choroby môže byť netrpezlivosť alebo túžba vziať všetko na svoje plecia. To všetko vedie k náhlym tlakovým skokom.
Pokúste sa uvoľniť, urobte maximum, ale nesnažte sa skákať po hlave a vziať na seba riešenie všetkých problémov sveta.
Psychosomatika vlasových problémov
Keď vlasy „ochorejú“, priamo to súvisí aj s psychologickými faktormi.

© VladimirFLoyd / Getty Images
Problémy s vlasmi (skoré šedivenie, vypadávanie vlasov, ich bez života, lámavosť a strata lesku) sú dôsledkom stresu, indikátorom bezmocnosti, vzrušenia a zúfalstva.
Vlasy, najmä u žien, zohrávajú osobitnú úlohu pri sebaprijatí a sebaláske. Vlasy možno právom považovať za symbol vitality. Vydajú osobu, ak dôjde k vážnym zlyhaniam.
Problémy s vlasmi vznikajú, keď je človek v neustálom napätí, prežíva vzrušenie a strach.

© andriano_cz / Getty Images
Možno stojí za to skúsiť sa stať samým sebou, viac veriť v seba, vo vlastné sily, ale aj v pomoc zhora.
Psychosomatika tiež interpretuje choroby vlasov ako reakciu na príliš odvážne ego, prehnanú pýchu, ako aj odpor voči vyšším silám.
Psychosomatika diabetu
Diabetes je jednou z chorôb, keď ľudia ochorejú kvôli nesplneným túžbam. Človek spravidla nedostáva to, čo chce, upadá do depresie, po ktorej nasleduje cukrovka.

© Alex Kosev
Ľudia s týmto ochorením sa veľmi často mentálne obracajú do minulosti a chýba im pre niektoré veci, osoby alebo udalosti.
Možno tiež stojí za to vymazať z mysle všetky negatívne myšlienky a snažiť sa nerobiť zlé veci.

© Nicolas Menijes
Snažte sa tešiť aj z maličkostí, vchádzajte do každého nového dňa s úsmevom a menej podliehate negatívnym myšlienkam. Nevšímajte si malé zlyhania a vznikajúce problémy.
Schopnosť pozerať sa na svet pozitívne je kľúčom k šťastnému a zdravému životu bez chorôb, zdravotných problémov a depresií.
Psychosomatika artritídy
Psychosomatika hovorí: príčinou artritídy je nechuť k sebe samému, ako aj neustály pocit stresu a depresie.

© dragana991 / Getty Images Pro
Možno preto, že sa človek príliš tvrdo posudzuje a vyžaduje od seba priveľa, nedokáže sa uvoľniť. Ale niekedy stačí pochopiť, že naše telo potrebuje odpočinok, a tiež si uvedomiť, čo je skutočné úprimné a skutočné ľudské šťastie.
A napriek tomu tí, ktorí sú náchylní na artritídu, sú spravidla veľmi korektní ľudia. Nikdy neprekračujú stanovené pravidlá. Pre nich vždy existuje slovo „potreba“. Preto často idú proti svojim skutočným túžbam a prekračujú samých seba.
Sebakritika je vysoko rozvinutá, čo nie je vždy prospešné. Možno by ste niekedy mali porušiť pravidlá, aby ste boli šťastní?
-Dislokácie

© Zurijeta
Časté vykĺbenia končatín z pohľadu psychomatiky znamenajú, že človek dovoľuje iným, aby sa ovládali. Je možné, že s ním manipulujú rodinní príslušníci, priatelia či kolegovia.
Problémy s kolenami prezrádzajú tvrdohlavého, hrdého človeka. To tiež naznačuje, že niekto je v depresii a pociťuje pocit strachu.
Psychosomatika bolesti krku
Bolesť v krku má tiež svoj vlastný výklad z pohľadu psychosomatiky.
Psychológovia tvrdia, že krk je mostom medzi mysľou (hlavou) a zmyslami (telo). Preto je logické, že problémy s krkom signalizujú, že myseľ a pocity nie sú vo vzájomnom súlade.

© SHOTPRIME
Na metafyzickej úrovni to treba interpretovať ako prelomenie mosta medzi duchovným a materiálnym.
Problémy s krkom znamenajú, že človek nemá flexibilitu. Možno má strach zistiť, čo hovoria ostatní za jeho chrbtom, a namiesto toho, aby pochopil súčasnú situáciu, jednoducho ju prejde, akoby ju ignoroval.
Ak máte problémy s krkom, skúste len kývnuť hlavou na súhlas a tiež pokrútiť hlavou negatívne. Vďaka tejto jednoduchej metóde budete schopní pochopiť, či máte problém povedať „áno“ alebo „nie“.
Psychosomatika očných problémov
Psychosomatika interpretuje krátkozrakosť ako neschopnosť vidieť ďalej od nosa. To je úplný nedostatok predvídavosti, strach z budúcnosti a neochota pozerať sa okolo seba.

© Thinkstock / Photo Images
Tí, ktorí trpia ďalekozrakosťou, nevedia žiť v prítomnosti, užívajte si dnešok. Človek s ďalekozrakosťou veľmi dlho rozmýšľa, kým sa pre niečo rozhodne. Spravidla starostlivo zvažuje všetky detaily toho, čo potrebuje urobiť.
Tiež je pre neho ťažké vidieť a posúdiť súčasnú situáciu ako celok.
Psychosomatika prekvapivo interpretuje aj farbosleposť. Keď človek vidí všetko v šedých farbách, znamená to, že nie je schopný vnímať radostné chvíle v živote.

© Priemyselný fotograf
Glaukóm alebo tŕň sa zvyčajne vyskytuje u niekoho, kto nie je ochotný vzdať sa minulosti a žije v prítomnosti.
Možno by si mal odpustiť a prijať svoju minulosť a uvedomiť si, že dnes je ďalší deň...
Psychosomatika dentálnych problémov
Ochorenie zubov je spojené s nerozhodnosťou a neschopnosťou rozhodovať sa. Príčiny zubných ochorení môžu byť aj tieto:

© Pressmaster
Strach, strach zo zlyhania, strata sebavedomia.
Nestabilita v túžbach, neistota, že môžete dosiahnuť zvolený cieľ.
Pochopenie, že nemôžete prekonať prekážky.
Ochorenie zubov je typické aj pre tých ľudí, za ktorých rozhodujú iní a oni sami nedokážu analyzovať životné situácie a čeliť vzniknutým problémom.
Ak máte problémy so žuvaním zubov, znamená to, že nie ste schopní akceptovať okolnosti.

© Syda Productions
Je pozoruhodné, že horné bočné zuby priamo súvisia s rozhodovaním, zatiaľ čo spodné sú zodpovedné za prevzatie zodpovednosti za svoje rozhodnutia. Existuje tiež názor, že problémy, ktoré vznikajú na ľavej strane, naznačujú problémy v komunikácii s matkou, zatiaľ čo na pravej strane - s otcom.
Inými slovami, vážne problémy so zubami naznačujú, že je čas prejsť na skutočnú akciu, naučiť sa identifikovať a realizovať svoje túžby a okamžite začať dosahovať svoje ciele. Netreba len tak sedieť a na niečo čakať.
Psychosomatické problémy v ústnej dutine
Choroby ústnej dutiny, napríklad stomatitída, spravidla naznačujú, že silná zášť koroduje človeka zvnútra.

© Nobilior Images
Možno stojí za to zbaviť sa výčitiek, ktoré vás už dlho sužujú.
Zahryznúť si do jazyka znamená trest za nadmernú zhovorčivosť a zhovorčivosť, líca - vzrušenie, neochotu šíriť svoje tajomstvá a tajomstvá.
Ústa sú priamo zodpovedné za prijímanie nových myšlienok. Preto o tom hovoria problémy v ústnej dutine.
Psychosomatika výskytu zápachu z úst
Na základe psychosomatiky zápach dychu znamená:
Zlé myšlienky, často myšlienky o pomste páchateľovi. Skutočný život človeka je otrávený negatívnymi myšlienkami o minulosti, nenávisťou. Niekedy môžu byť tieto myšlienky nevedomé.

© Syda Productions
Možno by ste ich mali nechať ísť a naučiť sa žiť v prítomnosti.
Možno za chrbtom človeka sa o ňom šíria špinavé reči, iní ho ohovárajú a ohovárajú.
Psychosomatika pery
Pery sú zodpovedné za našu zmyselnú stránku života. V závislosti od toho, aké vnútorné problémy človeka trápia, sa na perách môžu prejaviť tieto nepríjemné momenty:

© Dean Drobot
Trhliny – človek zvnútra srší mnohými protichodnými pocitmi.
Trpí neistotou a nepochopením toho, čo robiť, s kým byť, kam ísť.
Hryzenie pier - takto sa človek sám trestá za nadmerne prejavenú zmyselnosť a výlev citov.

© Zastavkin
Herpes prezradí aj človeka, ktorý príliš jasne ukázal svoju zmyselnosť.
Psychosomatika nadmernej hmotnosti
Na základe psychosomatiky, ak má človek nadváhu, mal by sa zamyslieť nad tým, čo nie je v poriadku s jeho vnútorným svetom.
Kilá navyše naznačujú, že človek má vo vnútri vážne poruchy, ktoré je potrebné opraviť.

© RyanKing999
Telo si spravidla zachováva kilá navyše, aby sa chránilo pred vonkajšími faktormi, často negatívnymi.
Človek je pred vonkajším svetom bezbranný a nie vždy je schopný čeliť vznikajúcim problémom.
Vnútorný obraz choroby- ide o stav celostného pohľadu pacienta na jeho ochorenie, jeho psychologické posúdenie subjektívnych prejavov ochorenia.
V štruktúre vnútorného obrazu choroby sa rozlišuje niekoľko úrovní:
Zmyselný, alebo citlivý - komplex subjektívnych bolestivých pocitov;
Emocionálne- odpoveď, skúsenosť pacienta s jednotlivými symptómami alebo chorobou ako celkom;
Intelektuálny- poznatky o chorobe a jej reálne posúdenie, hĺbka uvedomenia si závažnosti, závažnosti, následkov choroby;
Motivačný-postoj pacienta k jeho chorobe a uzdravenie zdravia
Vplyv somatického stavu na psychiku môže byť sanogénny aj patogénny. Ten sa týka porušovania duševnej aktivity v podmienkach somatického ochorenia.
Existujú dva typy patogénneho vplyvu somatických ochorení na ľudskú psychiku: somatogénny(v dôsledku intoxikácie, hypoxie a iných účinkov na centrálny nervový systém) a psychogénne spojené s psychickou reakciou jedinca na chorobu a jej možnými následkami. Somatogénne a psychogénne zložky sú vo vplyve na duševnú sféru zastúpené v rôznom pomere v závislosti od nosológie ochorenia. Tak napríklad somatogénne vplyvy hrajú obzvlášť dôležitú úlohu pri vzniku duševných porúch pri ochoreniach obličiek a pri vrodených srdcových chybách.
U pacientov s chronickým zlyhaním obličiek (N18) sú zaznamenané javy intoxikácie. Na pozadí intoxikácie sa vyvíja asténia. V dôsledku rastúcej asténie dochádza k zmenám predovšetkým v štruktúre takých kognitívnych procesov, ako je pamäť a pozornosť – predpoklady inteligencie. Dochádza k zúženiu množstva pozornosti, k porušeniu procesov zachytávania a ukladania informácií. S rastúcou asténiou sa k poruchám v procesoch pozornosti a pamäti pripájajú ďalšie zmeny v intelektuálnej sfére: úroveň analytickej a syntetickej aktivity myslenia klesá s prevahou vizuálno-figuratívneho myslenia nad abstraktným-logickým. Kogitatívna činnosť začína niesť znaky konkrétnosti a situovanosti. Postupne sa formuje intelektuálna nedostatočnosť, produktivita myslenia klesá. Zmeny v kognitívnej sfére pacientov s chronickým zlyhaním obličiek sú neoddeliteľne spojené so zmenami v emocionalite. V štruktúre asténie sa pozoruje podráždenosť so znížením kontroly nad emočnými reakciami. Depresia je psychologická reakcia na pacientovo uvedomenie a skúsenosť s objavujúcim sa intelektuálnym zlyhaním (najmä v neskorších štádiách ochorenia). Môže sa vyvinúť úzkosť a hypochondrické črty.
Nútené zanechanie obvyklej profesijnej činnosti, nutnosť zmeniť povolanie z dôvodu choroby alebo prechodu do invalidity, stať sa objektom rodinnej starostlivosti, izolácia od bežného sociálneho prostredia (kvôli dlhodobej ústavnej liečbe) - to všetko výrazne ovplyvňuje osobnosť pacienta, u ktorého sa objavujú rysy egocentrizmu, zvýšenej náročnosti, odporu.
Ťažké chronické somatické ochorenie výrazne mení celú sociálnu situáciu vývoja človeka. Mení jeho schopnosť vykonávať rôzne činnosti, vedie k obmedzeniu okruhu kontaktov s inými ľuďmi, vedie k zmene miesta, ktoré v živote zastáva. V tejto súvislosti dochádza k poklesu vôľovej činnosti, obmedzeniu okruhu záujmov, letargii, apatii, porušovaniu cieľavedomej činnosti s poklesom pracovnej schopnosti, ochudobňovaniu a ochudobňovaniu celého duševného vzhľadu.
Fyzické reakcie na emócie patria medzi najbežnejšie každodenné pocity. Človek sa bojí, zrýchľuje sa mu pulz, prehlbuje sa dýchanie. Človek sa hnevá – tvár sčervenie a svaly sa napnú. Človek cíti znechutenie - žalúdok sa začne triasť. Uvoľňujúc sa od napätia sa človek zhlboka nadýchne. Klaun svojimi trikmi kŕčovito sťahuje našu bránicu, svaly na tvári sú zdeformované – smejeme sa. Sledujeme tragickú udalosť alebo prežívame smútok – naše slzné žľazy vylučujú slzný sekrét, plačeme.
Subjektívne vnemy, ako je strach, hnev, znechutenie, radosť, smútok, tak mobilizujú mimoriadne zložité telesné procesy, ako sú zmeny srdcovej frekvencie a krvného obehu, dýchania, činnosti tráviaceho traktu, zmeny v svalovom systéme a žľazách. Ľudské telo a jeho psychika sú neoddeliteľne spojené. Preto niektoré somatické ochorenia vedú k duševným poruchám.
Chronické somatické ochorenia patria k tým faktorom, ktoré prispievajú k trvalému poklesu pracovnej schopnosti, čo často vedie k predčasnej invalidite. Zároveň jedným z dôvodov poklesu pracovnej schopnosti môžu byť zmeny v psychike, ktoré sa u pacientov vyskytujú. Vplyv chronických somatických ochorení na psychiku je už dlho známy. Tento poznatok sa odráža v klasickom recepte medicíny: v zdravom tele zdravý duch. V mnohých prácach lekárov minulosti i našich súčasníkov nájdeme opisy tých zmien psychiky, ktoré sa vyskytujú u pacientov trpiacich chronickými somatickými ochoreniami. Súdiac podľa údajov dostupných v literatúre a výsledkov klinických pozorovaní je rozsah možných zmien v psychike pacientov mimoriadne široký. V prvom rade sú to negatívne emocionálne reakcie spojené so zmenou fyzického stavu pacientov: strach, depresia, úzkosť, podráždenosť, ktoré sa u človeka objavujú v rôznych štádiách priebehu ochorenia a jeho liečby. Ide o neurotické a astenické stavy opísané v literatúre, ktoré sa vyvinuli na pozadí somatického ochorenia. Patria sem zážitky spôsobené následkami choroby, zmenami pracovnej schopnosti, rodinného stavu a celého sociálneho postavenia chorého človeka. A napokon sú to pretrvávajúce, niekedy ťažko prekonateľné, reštrukturalizácie celej osobnosti pacienta, prejavujúce sa formovaním abnormálnych a egocentrických postojov, ochranných a kompenzačných osobných formácií v podmienkach choroby, zmenou životnej orientácie. a sebauvedomenie pacienta.
Úvaha o vplyve viacerých ochorení s chronickým priebehom na psychiku človeka je predmetom tejto práce.
Vývoj doktríny duševných porúch pri somatických ochoreniach
Popis duševných porúch pri somatických ochoreniach možno nájsť v starovekej medicíne. V stredoveku sa v arabskej aj európskej medicíne hojne využívali zmesi rôznych alkaloidov pri liečbe psychických zmien spojených s vnútornými chorobami.
V 16. storočí boli opísané akútne duševné stavy vyplývajúce z skorbutu na dlhých námorných plavbách. Ale vo všeobecnosti sa vo väčšine stredovekých prác o duševných poruchách pri somatických chorobách iba opakovali výroky starovekých vedcov v rôznych verziách.
Koncom 18. storočia sa vo väčšine príručiek o internom lekárstve začali objavovať opisy duševných porúch, ktoré sú často obligátnymi príznakmi mnohých infekčných chorôb. Verilo sa, že táto skupina duševných porúch je mimo kompetencie psychiatrov, ktorí by sa mali zaoberať udržiavaním a liečbou len fyzicky zdravých „bláznov“.
V polovici 19. storočia už lekárska literatúra obsahovala početné opisy duševných porúch pri rôznych somatických ochoreniach. Mnohí vedci tej doby sa snažili nájsť súvislosť medzi charakteristickým somatickým ochorením a charakteristikou duševných porúch v ňom. Proti tomuto rozhodnutiu sa postavil Bonhoeffer, ktorý predložil doktrínu „exogénneho typu reakcie“, ktorej podstatou je, že možných reakcií mozgu je oveľa menej ako vonkajších vplyvov, ktoré sú navyše sprostredkované vnútorným prostredím. Bongeffer (Bonhoeffer) po prvom identifikovaní 5 hlavných syndrómov, ktorými telo reaguje na účinky rôznych exogénnych rizík, ich charakterizoval ako veľké syndrómy, Konnabih Y. History of Psychiatry, str.469, preložené z nemčiny, M., 1994.
Klinické pozorovania pri štúdiu psychóz pri somatických ochoreniach ukázali, že neprebiehajú vždy akútne, ale môžu mať zdĺhavý priebeh. Dynamická štúdia somatogénnych duševných porúch ukázala, že pre nozologické hodnotenie nie je až tak dôležitá povaha vznikajúcich syndrómov, ale postupnosť ich výskytu a zmien.
Ďalší historický vývoj doktríny somatogénnych psychóz prešiel zdokonaľovaním opisov a klasifikácií.
Množstvo cenných prác o duševných poruchách pri somatických chorobách patrí nemeckým psychiatrom Grezingerovi (Grezingerovi), Wernickovi (Vernickovi), Meinertovi (Meinertovi), ako aj predstaviteľom ruskej psychiatrie Korsakovovi, Oršanskému, Serbskému, Rosenbachovi, Kraepelinovi.
Zmena kliniky, priebehu a výsledku v súčasnosti je spojená so vznikom zásadne nových metód liečby v medicíne.
Všeobecné predstavy o duševných poruchách pri somatických ochoreniach
Somatické ochorenia, spočívajúce v porážke vnútorných orgánov (vrátane endokrinných) alebo celých systémov, často spôsobujú rôzne duševné poruchy, najčastejšie nazývané „somaticky podmienené psychózy“, ako aj „somatogénne psychózy“.
Podmienky pre vznik somaticky podmienených psychóz
1) prítomnosť výraznej kliniky somatickej choroby;
2) prítomnosť výraznej časovej súvislosti medzi somatickými a duševnými poruchami;
3) určitý paralelizmus v priebehu duševných a somatických porúch;
4) možný, ale nie povinný výskyt organických symptómov Kannabikh Yu História psychiatrie, str. 476, prekl. z German., M., 1994. Neexistuje jednotný názor na spoľahlivosť tejto klasifikácie.
Alexander identifikoval tri vektory:
1) túžba zjednotiť sa, prijať, prijať;
2) túžba vylúčiť, odstrániť, rozdať, vynaložiť energiu na útok alebo urobiť niečo alebo spôsobiť škodu;
Emocionálne prejavy spojené so základnými biologickými procesmi spotreby, konzervácie alebo výdaja sú ľahko rozpoznateľné ako emocionálne zložky funkcie gastrointestinálneho traktu. Psychologické faktory pri rôznych gastrointestinálnych poruchách sú opísané ako konflikt medzi týmito tromi vektormi. Napríklad o žalúdočných funkciách sa niekedy uvažuje u ľudí, ktorí hanblivo reagujú na svoju túžbu získať pomoc prejavom lásky od inej osoby, túžbou oprieť sa o niekoho. V iných prípadoch je konflikt vyjadrený vinou kvôli túžbe vziať niečo druhému násilím, alebo keď chce dieťa vlastniť výlučne rodičovskú lásku a žiarli na rodičov na iné deti. Dôvod, prečo sú funkcie žalúdka tak citlivé na takýto konflikt, sa našiel v dobre známej skutočnosti, že jedlo predstavuje prvé explicitné uspokojenie receptívno-kolektívnej túžby. V mysli dieťaťa je túžba byť milovaná a túžba byť kŕmená hlboko prepojené. Keď v neskoršom veku túžba získať pomoc od iného spôsobí hanbu alebo hanblivosť, čo je často v spoločnosti, ktorej hlavnou hodnotou je nezávislosť, táto túžba nachádza regresívne uspokojenie vo zvýšenej túžbe po jedle. Táto túžba stimuluje sekréciu žalúdka a chronické zvýšenie sekrécie u predisponovaného jedinca môže viesť k vzniku vredu.
Pri poruchách črevného traktu - psychogénne hnačky a rôzne formy kolitídy - sa typické konflikty sústreďujú okolo emocionálnych ťažkostí (beznádejných snáh) niečoho dosiahnuť. Podobne ako pacienti so žalúdočnými poruchami, aj títo pacienti prejavujú podvedomé sklony k závislosti, snažia sa ich kompenzovať aj túžbou niečo dať výmenou za túžbu dostávať; chýba im však sebadôvera na realizáciu týchto ambícií. Keď stratia nádej na dosiahnutie toho, po čom túžia, dochádza k narušeniu činnosti čriev.
V prípadoch reumatoidnej artritídy sa pozoroval emocionálny vplyv na svalový prejav pocitov, ktorý je mimoriadne silne kontrolovaný. Pri astme sa najšpecifickejší psychologický konflikt sústreďuje okolo komunikácie s kľúčovými postavami života. Napríklad pôvodné spojenie medzi matkou a dieťaťom je prerušené; toto porušenie u malého dieťaťa je vyjadrené v potlačení impulzu k plaču; neskôr nemôže dieťa nadviazať úprimný, dôverný verbálny kontakt s matkou alebo osobou, ktorá ju nahrádza. Pri somatických ochoreniach s chronickým priebehom sprevádzaným dlhou metabolickou poruchou, intoxikáciou dochádza k závažnejším a dlhotrvajúcim zmenám psychopatického typu, ktoré sú charakterizované:
1. Prítomnosť pretrvávajúcej poruchy nálady, a to dysfória s prevahou únavy, únavy, nepriateľstva ku všetkému naokolo;
2. Pocit nespokojnosti, hluchá úzkosť;
3. Znížená produktivita myslenia;
4. Povrchové rozsudky;
5. Znížená energia a aktivita;
6. Rozvoj egocentrizmu a zúženie okruhu záujmov;
7. Jednotnosť správania, závažnosť a závažnosť;
8. Stav zmätku pri najmenších ťažkostiach v živote. Stupeň duševných porúch, ich vývoj, priebeh a výsledok do značnej miery závisia od charakteristík a závažnosti somatického ochorenia. Korelácia však nie je absolútna. Duševné poruchy môžu zmiznúť alebo sa výrazne zhoršiť, a to aj napriek dlhšiemu rozvoju somatického ochorenia. Pozoruje sa aj opačný vzťah: zmena psychiky môže nejaký čas existovať alebo môže pretrvávať so zlepšením, ktoré prišlo, alebo s úplným vymiznutím somatickej choroby.
Klinické prejavy
Klinický obraz somatogénnych porúch závisí od charakteru základného ochorenia, jeho závažnosti, štádia priebehu, úrovne účinnosti terapeutických zásahov, rozumné je brať do úvahy psychologický dopad chronického ochorenia, postoj k diagnóza - rozpoznanie alebo nepochopenie, spôsob komunikácie a postoj k lekárovi, ako aj na také individuálne vlastnosti, ako je dedičnosť, konštitúcia, predchorobná osobnosť, vek, niekedy pohlavie, reaktivita organizmu, prítomnosť predchádzajúcich škodlivé účinky.
Jedinci s opakujúcimi sa alebo chronickými ochoreniami často pociťujú depresiu, čo často zhoršuje klinický obraz utrpenia v začarovanom kruhu. Postupné hromadenie príznakov fyzického utrpenia pri Parkinsonovej chorobe, srdcovom zlyhaní alebo reumatoidnej artritíde spúšťa depresívnu reakciu, ktorá ešte viac zvyšuje pocit beznádeje.
Rôzne štádiá ochorenia môžu byť sprevádzané rôznymi syndrómami. Zároveň existuje určitá škála patologických stavov, charakteristických najmä pre somatogénne duševné poruchy v súčasnosti. Ide o nasledujúce poruchy:
1. astenický;
2. podobné neuróze;
3. afektívny;
4. psychopatický;
5. bludné stavy;
6. Stavy zakalenia vedomia;
7. Organický psychosyndróm.
Asténia je najtypickejším fenoménom somatogenézy. Práve asténia môže byť v súčasnosti v dôsledku patomorfózy samovyvolávajúcich sa duševných porúch jediným prejavom psychických zmien. V prípade duševného stavu môže byť asténia spravidla jeho debutom, ako aj dokončením.
Akútny priebeh ochorenia je charakteristický tým, že plynie podľa typu astenického syndrómu s kolísaním stavu a poruchami (prekážkami) vedomia.
Chronický priebeh je charakterizovaný prítomnosťou protrahovaného astenického syndrómu, pri ktorom je charakteristická dynamika (zhoršenie vo večerných hodinách). Ale v zásade existuje takzvaný veľký syndróm:
Asteno-depresívne;
Asteno-subdepresívne;
Asteno-manické;
Asteno-hypomanické;
Asteno-paranoidné;
Asténo-hypochondrické;
Asténo-halucinačné-paranoidné;
Astenická strnulosť.
Astenické stavy sa prejavujú rôznymi spôsobmi, typická je však vždy únava, niekedy ráno, ťažkosti so sústredením, spomalenie vnímania. Charakteristická je aj emocionálna labilita, zvýšená zraniteľnosť a odpor,
rýchle rozptýlenie. Pacienti netolerujú ani mierny emočný stres, rýchlo sa unavia, rozrušia kvôli akejkoľvek maličkosti. Hyperestézia je charakteristická, prejavuje sa neznášanlivosťou na ostré podnety vo forme hlasných zvukov, jasných svetiel, pachov, dotykov. Niekedy je hyperestézia taká výrazná, že pacientov dráždi aj tiché hlasy, obyčajné svetlo a dotyk bielizne na tele. Časté sú poruchy spánku.
neurotické poruchy. Tieto poruchy sú spojené so somatickým stavom a vyskytujú sa, keď sa tento stav zhoršuje, zvyčajne s takmer úplnou absenciou alebo malou úlohou psychogénnych vplyvov. Charakteristickým znakom porúch podobných neuróze, na rozdiel od neurotických, je ich rudimentárna povaha, monotónnosť, charakterizovaná kombináciou s autonómnymi poruchami, najčastejšie paroxyzmálnej povahy. Vegetatívne poruchy však môžu byť aj trvalé, dlhodobé.
afektívne poruchy. Depresia vo svojich rôznych variantoch je veľmi charakteristická pre somatogénne duševné poruchy. V podmienkach komplexného prelínania somatogénnych, psychogénnych a osobných faktorov, pôvodu symptómov depresie sa podiel každého z nich výrazne líši v závislosti od povahy a štádia somatického ochorenia. Vo všeobecnosti sa úloha psychogénnych osobnostných faktorov pri tvorbe depresívnych symptómov (s progresiou základného ochorenia) najskôr zvyšuje a potom s ďalším zhoršovaním somatického stavu a tým aj prehlbovaním asténie výrazne klesá.
S progresiou somatickej choroby, dlhým priebehom choroby, postupným vznikom chronickej encefalopatie, bezútešná depresia postupne nadobúda charakter dysforickej depresie, s mrzutosťou, nespokojnosťou s druhými, vyberavosťou, náročnosťou, vrtošivosťou. Na rozdiel od skoršieho štádia nie je úzkosť konštantná, ale zvyčajne sa vyskytuje v obdobiach exacerbácie chorôb, najmä s reálnou hrozbou vzniku nebezpečných následkov. V neskorých štádiách ťažkého somatického ochorenia s ťažkými príznakmi encefalopatie, často na pozadí dysforických javov, astenický syndróm zahŕňa depresiu s prevahou adynamie a apatie, ľahostajnosť k životnému prostrediu. V období výrazného zhoršenia somatického stavu dochádza k záchvatom úzkostného a bezútešného vzrušenia, v ktorých vrchole môžu byť pokusy o samovraždu.
psychopatické poruchy. Najčastejšie sa prejavujú rastom egoizmu, egocentrizmu, podozrievavosti, zachmúrenia, nepriateľského, ostražitého až nepriateľského postoja k druhým, hysteriformných reakcií s možnou tendenciou zhoršovať si stav, túžby byť neustále v centre pozornosti, živlov postojového správania. Možno vývoj psychopatického stavu s nárastom úzkosti, podozrievavosti, ťažkostí pri rozhodovaní.
Bludné stavy. U pacientov s chronickými somatickými ochoreniami sa bludné stavy zvyčajne vyskytujú na pozadí depresívneho, astenodepresívneho, úzkostno-depresívneho stavu. Najčastejšie ide o klam postoja, odsúdenia, materiálne škody, menej často nihilistické, poškodenie alebo otravu. Ak somatické ochorenie spôsobilo nejaký druh znetvorujúcej zmeny vzhľadu, potom sa môže vytvoriť syndróm dysmorfománie, ktorý sa vyskytuje prostredníctvom mechanizmov reaktívneho stavu.
Stav zakaleného vedomia. Najčastejšie sa zaznamenávajú epizódy omráčenia, ktoré sa vyskytujú na astenicko-adynamickom pozadí. Stupeň omráčenia môže byť v tomto prípade kolísavý. Najľahšie stupne omráčenia vo forme obnubilácie vedomia so zhoršením celkového stavu sa môžu zmeniť na stupor až kómu. Ťažké somatické ochorenia sú charakterizované takými variantmi delíria ako mushing a profesionálne s častým prechodom do kómy, ako aj skupina takzvaného tichého delíria. Tiché delírium a podobné stavy sa pozorujú pri chronických ochoreniach pečene, obličiek, srdca, tráviaceho traktu a môžu takmer nepostrehnuteľne prejsť k ostatným. Pacienti sú väčšinou neaktívni, sú v monotónnej póze, ľahostajní k okoliu, často pôsobia driemavým dojmom, občas niečo mrmlia. Tieto oneiroidné stavy sa môžu periodicky striedať so stavom vzrušenia, najčastejšie vo forme nevyspytateľnej nervozity. Iluzórno-halucinačné zážitky s takouto exacerbáciou sú charakterizované brilantnosťou, jasom, scénickým.
Amentatívne zakalenie vedomia v čistej forme je zriedkavé, hlavne pri rozvoji somatického ochorenia na takzvanej zmenenej pôde v podobe predchádzajúceho oslabenia organizmu. Oveľa častejšie ide o amentálny stav s rýchlo sa meniacou hĺbkou omráčenia, často sa blížiacim poruchám ako tiché delírium, s vyjasnením vedomia, emočnou labilitou.
Hlavným znakom syndrómov omráčenia pri somatických ochoreniach je ich vymazanie, rýchly prechod z jedného syndrómu na druhý, prítomnosť zmiešaných stavov, výskyt spravidla na astenickom pozadí.
Súmrakový stav vedomia v čistej forme pri somatických ochoreniach je zriedkavý, zvyčajne s rozvojom organického psychosyndrómu (encefalopatie).
Typický psychoorganický syndróm. Pri somatických ochoreniach sa vyskytuje ojedinele, vyskytuje sa spravidla pri dlhodobých ochoreniach s ťažkým priebehom, ako je chronické zlyhanie obličiek alebo dlhodobá cirhóza pečene s príznakmi portálnej hypertenzie.
Pri somatických ochoreniach sa častejšie vyskytuje astenický variant psychoorganického syndrómu s narastajúcou duševnou slabosťou, zvýšenou vyčerpanosťou, plačlivosťou a astenodysforickou náladou.
Porovnávacie vekové vlastnosti
V starobe. Ako sme už zistili, niektoré somatické ochorenia ovplyvňujú psychiku človeka. Medzi skutočné psychosomatické ochorenia patrí bronchiálna astma, hypertenzia, ischemická choroba srdca, žalúdočný vred, neurodermatitída. Mnoho starších ľudí reaguje na chorobu úzkosťou, strachom a depresiou. Možno vzhľad zážitkov spôsobených postupným oslabovaním fyzických a duševných funkcií. Často existujú:
Zameranie na bolestivé pocity - 8% (hypochondria);
Nedôvera v uzdravenie - 7% (melanchólia);
Ľahostajnosť - 9% (apatia);
Starostlivosť pri chorobe - 9% (egocentrizmus);
Neurasténia - 9%
A len 13% je v súlade s chorobou. Starší ľudia svoje choroby ani tak nepodceňujú, ako skôr preceňujú. Len 25 % ich podceňuje. Približne polovica pacientov, ktorí sa sťažujú na telesné ochorenia, potrebuje iba psychologickú pozornosť a podporu.
Treba mať na pamäti, že vnútorný svet staršieho človeka sa líši od sveta mladého, že mnohé jeho hodnotenia a zvyky sú prevzaté z minulosti. Náhle zmeny starších ľudí vystrašia, ťažko sa im prispôsobujú. Preto je užitočné poznať preferencie staršej osoby, vytvárať známe životné podmienky.
Dôležité je rozvíjať pozitívne myslenie, udržiavať si dobrú náladu. Psychický stav dokáže ovplyvňovať mechanizmy humorálnej a bunkovej imunity, dokáže mobilizovať vnútorné zdroje organizmu na zotavenie. Ľudská psychika je schopná pomôcť prekonať chorobu. Teraz všetci pacienti hovoria o účasti pacienta na procese liečby, o jeho zodpovednosti za svoje zdravie, možnosti ovplyvniť ho samého. Jedným z cieľov presného vplyvu je nálada.
Z praxe je zrejmé, že bez znalosti vnútorného sveta starších ľudí nie je možné racionálne poskytnúť potrebnú lekársku starostlivosť.
V detstve. Dlhodobé somatické ochorenia, ktoré začínajú v detstve, môžu viesť k patologickému formovaniu osobnosti. V tomto zmysle sú najnebezpečnejšie takmer všetky endokrinné ochorenia, ktoré môžu spôsobiť aj vzhľadové vady až po ťažké deformácie, a to zase prispieva k vzniku patologického charakteru. Pri mnohých chronických somatických ochoreniach, najmä pri chronickom zlyhaní obličiek, chronickej chorobe z ožiarenia a iných, je možný aj nadmerne zvýšený záujem o choré dieťa zo strany iných (hyperstarostlivosť) a/alebo postoj k nemu ako chybný, menejcenný, patologický vývoj osobnosti. .
Mnohé somatické ochorenia v akútnom priebehu (cirhóza pečene, zhubná anémia, choroba z ožiarenia, srdcové zlyhávanie, nádory extracerebrálnej lokalizácie a iné) vyskytujúce sa v ranom detstve, pri včasnej a nesprávnej liečbe, sú nebezpečné pre rozvoj zmätenosti, ktorá môže prejsť do stuporov a potom do kómy. Preto, keď je dieťa prijaté s ťažkými astenickými príznakmi a inými príznakmi opísanými vyššie, je potrebné ho v prvom rade poslať k príslušnému špecialistovi (terapeutovi, onkológovi, endokrinológovi atď.) a nepracovať s výrazným mentálnym choroba. Psychoterapia môže byť len súbežná s liečbou základného somatického ochorenia.
Treba tiež poznamenať, že duševné poruchy u dospievajúcich s chronickými somatickými ochoreniami sú vo všeobecnosti rovnaké ako u dospelých. Rozdiel je v tom, že u detí prakticky neexistujú bludné predstavy a zrakové halucinácie sú prevažne hypnogické a možné sú aj epileptoidné záchvaty. U detí je tiež oveľa pravdepodobnejšie, že zažijú asténiu s roztržitosťou, nepokojom, zvýšenou únavou a plačlivosťou.
Keď sa v ranom veku objaví somatické ochorenie, okrem toho, čo je opísané vyššie, často dochádza k oneskoreniu duševného vývoja až po ťažkú oligofréniu. Existuje tiež oneskorenie vo fyzickom vývoji.
Predpoveď. Na základe vyššie uvedeného môžeme konštatovať, že predpoveď závisí od:
Závažnosť základnej choroby;
Povaha jeho priebehu;
Účinnosť terapie (samotné somatogénne poruchy a sprievodná psychoterapia);
Prítomnosť alebo neprítomnosť predchádzajúcich nebezpečenstiev;
Stupeň zachovania mozgu;
Vek pacienta;
Niekedy rozdiely medzi pohlaviami.
Etiológia a liečba
Na etiológii somatogénnych duševných porúch, zvyčajne úzko prepojených, sa podieľajú samotné somatogénne aj psychogénne faktory. V patogenéze spolupôsobia také škodlivé faktory ako hypoxia, dyscirkulačné posuny (najmä na úrovni porúch mikrocirkulácie), poruchy iónovej rovnováhy, toxicko-alergické pôsobenie, endokrinné zmeny, imunitné zmeny a pod. Okrem vplyvu patologického procesu ako celku majú v syndromogenéze duševných porúch významnú úlohu premorbidné osobnostné črty a psychotraumatické vplyvy, predovšetkým vo forme reakcie na chorobu a všetko s ňou spojené.
Osobné a psychotraumatické faktory, o ktorých je známe, že zohrávajú veľkú úlohu pri množstve takzvaných psychosomatických ochorení (množstvo ťažkých srdcovo-cievnych ochorení, žalúdočné vredy, niektoré endokrinné ochorenia atď.), majú naďalej niekedy veľmi veľký vplyv v budúcnosti a na výskyt a priebeh somatogénnych porúch.
Vplyv osobných a psychogénnych faktorov podieľajúcich sa na vzniku somatogénnych porúch môže nepriaznivo ovplyvniť priebeh základného ochorenia, čo následne často zvyšuje závažnosť psychogénnych reakcií (tzv. cirkulárna závislosť).
V etiológii a patogenéze zohrávajú úlohu okrem vyššie uvedených faktorov aj vekové a pohlavné rozdiely.
Terapia by mala byť v prvom rade zameraná na základné somatické ochorenie s využitím celej širokej (podľa indikácií) škály moderných terapeutických účinkov, vrátane takých zásadne nových, ako sú transplantácia orgánov a tkanív, substitučná terapia, nové metódy chirurgických zákrokov. Zobrazená je aj obnovovacia terapia.
Vzhľadom na účinnosť moderných metód liečby by sa vo väčšine prípadov pacienti nemali presúvať do špeciálnych psychiatrických zariadení, liečba sa môže vykonávať aj v nemocnici s príslušným lekárskym profilom, ale za jednej podmienky: musia ju vykonávať spoločne psychiater a odborník na základné ochorenie (terapeut, chirurg, nefrológ, kardiológ, endokrinológ atď.). Aj keď v somatickej nemocnici nie je psychiatrické oddelenie, pacienti s akútnou psychózou najčastejšie tiež nemusia byť prevezení do psychiatrickej liečebne: rozrušeného pacienta treba premiestniť iba do samostatnej izby a poskytnúť mu nepretržite dozor a starostlivosť.
Pri predpisovaní psychofarmakoterapie je veľmi dôležité brať do úvahy väčšiu citlivosť somatických pacientov, najmä tých s ťažkými léziami parenchýmových orgánov, na medikamentóznu liečbu a niekedy aj paradoxnú reakciu na ne. Navyše nedostatočná terapia pacientov s astenickým „cez“ radikálom môže viesť k zvýšeniu depresívnej zložky.
Vymenovanie psychotropných liekov by sa malo vykonávať prísne individuálne, berúc do úvahy nielen všeobecný somatický stav, ale aj množstvo ďalších faktorov: vek pacienta, závažnosť a štádium ochorenia, všeobecnú reaktivitu organizmu. .
Náročný je najmä prístup k pacientom s ťažkými funkčnými poruchami alebo stratou častí tela (napríklad s ochrnutím, následkom amputácie alebo poškodenia miechy). V tomto prípade je potrebné zachytiť často veľmi vratkú hranicu medzi reaktívnou depresiou, kedy je nevyhnutná tradičná psychiatrická liečba, a dysforickými emocionálnymi reakciami, síce ostro vyjadrenými, ale zodpovedajúcimi závažnosti fyzického ochorenia. Dysforické emocionálne reakcie sú porucha nálady, akási konštelácia smútku, strata morálnej sily a pocit „vytrhnutia“ zo života, duševný a fyzický úpadok. Tieto reakcie slabo reagujú na liečbu antidepresívami a psychoterapiu. Ich dynamiku určuje najmä celkový klinický stav pacienta. Postupom času, úspešnou rehabilitáciou alebo závislosťou pacienta na jeho zmenenom stave, dochádza k zlepšeniu. Rehabilitačné kliniky často diagnostikujú depresiu tam, kde neexistuje, a naopak, nedokážu rozpoznať, kde v skutočnosti existuje. Diferenciálna diagnostika v takejto situácii je veľmi ťažká. Najvýznamnejšou pomocou bude konzultácia lekára so špecializáciou v odbore psychiatria a bohatými skúsenosťami s liečbou pacientov so somatickými poruchami.
Veľkú úlohu v liečbe nepsychotických somatogénnych porúch má psychoterapia vo všetkých jej variantoch: racionálnej a behaviorálnej; individuálne i skupinové, vrátane práce nielen s pacientom, ale aj s jeho rodinou.
Prevencia
Primárna prevencia somatogénnych porúch úzko súvisí s prevenciou a včasnou detekciou a liečbou somatických ochorení. Sekundárna prevencia je spojená s včasnou a najvhodnejšou terapiou vzájomne súvisiacich základných ochorení a duševných porúch.
Vzhľadom na to, že psychogénne faktory (reakcia na chorobu a všetko s ňou spojené, reakcia na prípadné nepriaznivé prostredie) majú nemalý význam ako pri vzniku somatogénnych duševných porúch, tak aj pri možnom zhoršení priebehu základného ochorenia. somatickej choroby, je potrebné aplikovať opatrenia na prevenciu tohto druhu vplyvu. Najaktívnejšiu úlohu tu zohráva lekárska deontológia, ktorej jedným z hlavných aspektov je určovanie špecifík deontologickej problematiky vo vzťahu k charakteristikám každej špecializácie.
fyzická choroba duševná porucha
Záver
Dospeli sme teda k záveru, že akékoľvek chronické ochorenie, bez ohľadu na jeho biologickú povahu, ktorý orgán alebo funkčný systém je ním postihnuté, stavia človeka do psychologicky zvláštnych životných okolností, alebo, inými slovami, vytvára osobitnú objektívnu sociálnu situáciu vo vývoji ľudská psychika. V tomto ohľade môžu rôzne chronické ochorenia vytvárať rovnaký typ životných okolností.
Stupeň duševných porúch, ich vývoj, priebeh a výsledok do značnej miery závisia od charakteristík a závažnosti somatického ochorenia. Pozoruje sa aj opačný vzťah: zmena psychiky môže nejaký čas existovať alebo môže pretrvávať so zlepšením, ktoré prišlo, alebo s úplným vymiznutím somatickej choroby.
Každý pacient na ochorenie, ktoré má, reaguje po svojom, preto je rozumné brať do úvahy aj psychický dopad chronického ochorenia, postoj k diagnóze – uznanie alebo nepochopenie, spôsob komunikácie a postoj k lekárovi. .
Treba mať na pamäti, že vnútorný svet staršieho človeka sa líši od sveta mladého, že mnohé jeho hodnotenia a zvyky sú prevzaté z minulosti. Preto je užitočné poznať preferencie staršej osoby, vytvárať známe životné podmienky.
Keď sa v ranom veku objaví somatické ochorenie, v ktorom je mentálna retardácia, je potrebné ho v prvom rade odoslať k príslušnému odborníkovi (terapeutovi, onkológovi, endokrinológovi a pod.) a nespolupracovať s výrazná duševná choroba.
Na etiológii somatogénnych duševných porúch, zvyčajne úzko prepojených, sa podieľajú samotné somatogénne aj psychogénne faktory. Osobné a psychotraumatické faktory však budú mať aj v budúcnosti niekedy veľmi veľký vplyv na výskyt a priebeh somatogénnych porúch.
Veľkú úlohu v liečbe nepsychotických somatogénnych porúch má psychoterapia vo všetkých jej variantoch: racionálnej a behaviorálnej; individuálne a skupinové, vrátane práce nielen s pacientom, ale aj s jeho príbuznými.
Vzhľadom na to, že psychogénne faktory majú nemalý význam ako pri vzniku somatogénnych duševných porúch, tak aj v prípade možného zhoršenia priebehu základného somatického ochorenia, je potrebné aplikovať opatrenia na zamedzenie tohto druhu účinkov.
Somatogénny účinok ochorenia na psychiku je spojený s priamym vplyvom somatických rizík na centrálny nervový systém (hemodynamická porucha alebo intoxikácia) a samotnými intenzívnymi pocitmi bolesti. Somatogénne vplyvy na psychiku zohrávajú obzvlášť veľkú úlohu pri vrodených srdcových chybách a ochoreniach obličiek. Neznesiteľná bolesť sa vyskytuje pri metastázach malígnych nádorov v chrbtici. Intenzívna bolesť, škodlivé látky hromadiace sa v krvi alebo nedostatok kyslíka, priamo ovplyvňujúce mozog, spôsobujú poruchy v neuropsychickej sfére. Celý komplex porúch v neuropsychickej sfére sa často označuje ako „somatogénia“. Vo svojej štruktúre sa somatogenéza vyznačuje polymorfizmom prejavov - od porúch podobných neuróze až po psychotické (s bludmi, halucináciami) poruchy.
Ryža. 1.1. Schéma psychosomatických vzťahov
Psychogénny účinok choroby na psychiku
Je potrebné si uvedomiť, že intoxikačné účinky na centrálny nervový systém sa pozorujú iba pri niektorých somatických ochoreniach, ich ťažký priebeh a nie sú špecifické pre kliniku vnútorných chorôb. Hlavnou formou vplyvu somatickej choroby na ľudskú psychiku je psychologická reakcia jednotlivca na samotný fakt choroby a jej dôsledky, asténia prítomná v chorobe, bolestivé pocity a poruchy celkovej pohody.
Subjektívno-psychologická stránka akéhokoľvek ochorenia sa najčastejšie označuje ako „vnútorný (alebo autoplastický) obraz choroby“. Ten je charakterizovaný tým, že sa u pacienta vytvára určitý druh pocitov, predstáv a vedomostí o jeho chorobe.
V domácej literatúre bol problém celostného uvažovania o osobnosti a chorobe nastolený v dielach takých internistov ako M.Ya. Mudrov, SP. Botkin, G.A. Zakharyin, N.I. Pirogov a ďalší. Somatopsychický smer ako taký, ktorý sa zameriava na problematiku vplyvu somatickej choroby na človeka, v domácej medicíne bol stanovený v prácach psychiatrov S.S. Korsakov, P.B. Gannushkina, V.A. Gilyarovsky, E.K. Krasnushkina, V.M. Bechterev.
Choroba ako patologický proces v organizme sa podieľa na konštrukcii vnútorného obrazu choroby dvoma spôsobmi. Telesné pocity miestneho a celkového charakteru vedú k vzniku senzorickej úrovne odrazu obrazu choroby. Stupeň účasti biologického faktora na tvorbe vnútorného obrazu choroby je určený závažnosťou klinických prejavov, asténie a bolesti.
Choroba vytvára pre pacienta ťažkú životno-psychologickú situáciu. Táto situácia zahŕňa veľa rôznych momentov: postupy a lieky, komunikácia s lekármi, reštrukturalizácia vzťahov s blízkymi a pracovnými kolegami. Tieto a niektoré ďalšie body zanechávajú odtlačok vo vlastnom hodnotení choroby a vytvárajú konečný postoj k chorobe.
Treba si uvedomiť, že v mechanizmoch vzťahu medzi psychikou a somou hrajú dôležitú úlohu mechanizmy takzvaného „uzavretého kruhu“. Porušenia, ktoré sa spočiatku vyskytujú v somatickej (ako aj v mentálnej) sfére, spôsobujú reakcie v psychike (soma) a tie sú príčinou ďalších somatických (duševných) porúch. V „začarovanom kruhu“ sa tak odvíja holistický obraz choroby. Obzvlášť veľká je úloha „bludného kruhu“ v patogenéze psychosomatických ochorení a maskovaných depresií.
V odbornej literatúre sa na označenie subjektívnej stránky ochorenia používa veľké množstvo termínov, ktoré zaviedli rôzni autori, no často sa používajú veľmi podobným spôsobom.
Autoplastický obraz choroby si pacient vytvára sám na základe súhrnu svojich vnemov, predstáv a skúseností spojených s jeho fyzickým stavom („citlivá“ úroveň choroby je založená na vnemoch a „intelektuálna“ úroveň choroba je výsledkom pacientových myšlienok o jeho fyzickom stave).
Vnútorný obraz choroby – v chápaní slávneho terapeuta Luria R.A. nezodpovedá obvyklému chápaniu subjektívnych sťažností pacienta; jeho štruktúra vo vzťahu k senzitívnej aj intelektuálnej časti autoplastického obrazu choroby je podľa Goldsteina veľmi závislá od osobnosti pacienta, jeho celkovej kultúrnej úrovne, sociálneho prostredia a výchovy.
Prežívanie choroby je všeobecný zmyselný a emocionálny tón, na ktorom sa prejavujú vnemy, predstavy, psychogénne reakcie a iné duševné útvary spojené s chorobou. Skúsenosť s chorobou úzko súvisí s pojmom „vedomie choroby“, hoci s ňou nie je totožná. Postoj k chorobe vyplýva z pojmu „vedomie choroby“, ktorý tvorí primeranú reakciu na chorobu. Postoj k chorobe je tvorený pacientovým vnímaním svojej choroby, jej hodnotením, skúsenosťami s ňou spojenými a zámermi a činmi, ktoré z takéhoto postoja vyplývajú.
Odoslanie dobrej práce do databázy znalostí je jednoduché. Použite nižšie uvedený formulár
Študenti, postgraduálni študenti, mladí vedci, ktorí pri štúdiu a práci využívajú vedomostnú základňu, vám budú veľmi vďační.
Hostené na http://www.allbest.ru/
Ministerstvo zdravotníctva Bieloruskej republiky
Lekárska škola v Ufe č. 2
KURZOVÁ PRÁCA
na tému: "Vplyv chronických somatických ochorení na psychiku človeka"
Kontroloval: učiteľ
v odbore "Základy lekárskej psychológie"
Myshkevich E.K.
Ukončené: študentka UMU č.2
skupina №302
Cherneikina E.P.
Plán
- Úvod
- Podmienky pre vznik somaticky podmienených psychóz
- Klinické prejavy
- Etiológia a liečba
- Prevencia
- Záver
- Referencie
Úvod
"Kým bude choroba, bude tu nielen strach, ale aj nádej." (Nicholas Murray Butler).
Fyzické reakcie na emócie patria medzi najbežnejšie každodenné pocity. Človek sa bojí, zrýchľuje sa mu pulz, prehlbuje sa dýchanie. Človek sa hnevá – tvár sčervenie a svaly sa napnú. Človek cíti znechutenie - žalúdok sa začne triasť. Uvoľňujúc sa od napätia sa človek zhlboka nadýchne. Klaun svojimi trikmi kŕčovito sťahuje našu bránicu, svaly na tvári sú zdeformované – smejeme sa. Sledujeme tragickú udalosť alebo prežívame smútok – naše slzné žľazy vylučujú slzný sekrét, plačeme.
Subjektívne vnemy, ako je strach, hnev, znechutenie, radosť, smútok, tak mobilizujú mimoriadne zložité telesné procesy, ako sú zmeny srdcovej frekvencie a krvného obehu, dýchania, činnosti tráviaceho traktu, zmeny v svalovom systéme a žľazách. Ľudské telo a jeho psychika sú neoddeliteľne spojené. Preto niektoré somatické ochorenia vedú k duševným poruchám.
Chronické somatické ochorenia patria k tým faktorom, ktoré prispievajú k trvalému poklesu pracovnej schopnosti, čo často vedie k predčasnej invalidite. Zároveň jedným z dôvodov poklesu pracovnej schopnosti môžu byť zmeny v psychike, ktoré sa u pacientov vyskytujú. Vplyv chronických somatických ochorení na psychiku je už dlho známy. Tento poznatok sa odráža v klasickom recepte medicíny: v zdravom tele zdravý duch. V mnohých prácach lekárov minulosti i našich súčasníkov nájdeme opisy tých zmien psychiky, ktoré sa vyskytujú u pacientov trpiacich chronickými somatickými ochoreniami. Súdiac podľa údajov dostupných v literatúre a výsledkov klinických pozorovaní je rozsah možných zmien v psychike pacientov mimoriadne široký. V prvom rade sú to negatívne emocionálne reakcie spojené so zmenou fyzického stavu pacientov: strach, depresia, úzkosť, podráždenosť, ktoré sa u človeka objavujú v rôznych štádiách priebehu ochorenia a jeho liečby. Ide o neurotické a astenické stavy opísané v literatúre, ktoré sa vyvinuli na pozadí somatického ochorenia. Patria sem zážitky spôsobené následkami choroby, zmenami pracovnej schopnosti, rodinného stavu a celého sociálneho postavenia chorého človeka. A napokon sú to pretrvávajúce, niekedy ťažko prekonateľné, reštrukturalizácie celej osobnosti pacienta, prejavujúce sa formovaním abnormálnych a egocentrických postojov, ochranných a kompenzačných osobných formácií v podmienkach choroby, zmenou životnej orientácie. a sebauvedomenie pacienta.
Úvaha o vplyve viacerých ochorení s chronickým priebehom na psychiku človeka je predmetom tejto práce.
Vývoj doktríny duševných porúch pri somatických ochoreniach
Popis duševných porúch pri somatických ochoreniach možno nájsť v starovekej medicíne. V stredoveku sa v arabskej aj európskej medicíne hojne využívali zmesi rôznych alkaloidov pri liečbe psychických zmien spojených s vnútornými chorobami.
V 16. storočí boli opísané akútne duševné stavy vyplývajúce z skorbutu na dlhých námorných plavbách. Ale vo všeobecnosti sa vo väčšine stredovekých prác o duševných poruchách pri somatických chorobách iba opakovali výroky starovekých vedcov v rôznych verziách.
Koncom 18. storočia sa vo väčšine príručiek o internom lekárstve začali objavovať opisy duševných porúch, ktoré sú často obligátnymi príznakmi mnohých infekčných chorôb. Verilo sa, že táto skupina duševných porúch je mimo kompetencie psychiatrov, ktorí by sa mali zaoberať udržiavaním a liečbou len fyzicky zdravých „bláznov“.
V polovici 19. storočia už lekárska literatúra obsahovala početné opisy duševných porúch pri rôznych somatických ochoreniach. Mnohí vedci tej doby sa snažili nájsť súvislosť medzi charakteristickým somatickým ochorením a charakteristikou duševných porúch v ňom. Proti tomuto rozhodnutiu sa postavil Bonhoeffer, ktorý predložil doktrínu „exogénneho typu reakcie“, ktorej podstatou je, že možných reakcií mozgu je oveľa menej ako vonkajších vplyvov, ktoré sú navyše sprostredkované vnútorným prostredím. Bongeffer (Bonhoeffer) po prvom identifikovaní 5 hlavných syndrómov, ktorými telo reaguje na účinky rôznych exogénnych rizík, ich charakterizoval ako veľké syndrómy, Konnabih Y. History of Psychiatry, str.469, preložené z nemčiny., M. , 1994.
Klinické pozorovania pri štúdiu psychóz pri somatických ochoreniach ukázali, že neprebiehajú vždy akútne, ale môžu mať zdĺhavý priebeh. Dynamická štúdia somatogénnych duševných porúch ukázala, že pre nozologické hodnotenie nie je až tak dôležitá povaha vznikajúcich syndrómov, ale postupnosť ich výskytu a zmien.
Ďalší historický vývoj doktríny somatogénnych psychóz prešiel zdokonaľovaním opisov a klasifikácií.
Množstvo cenných prác o duševných poruchách pri somatických chorobách patrí nemeckým psychiatrom Grezingerovi (Grezingerovi), Wernickovi (Vernickovi), Meinertovi (Meinertovi), ako aj predstaviteľom ruskej psychiatrie Korsakovovi, Oršanskému, Serbskému, Rosenbachovi, Kraepelinovi.
Zmena kliniky, priebehu a výsledku v súčasnosti je spojená so vznikom zásadne nových metód liečby v medicíne.
Všeobecné predstavy o duševných poruchách pri somatických ochoreniach
Somatické ochorenia, spočívajúce v porážke vnútorných orgánov (vrátane endokrinných) alebo celých systémov, často spôsobujú rôzne duševné poruchy, najčastejšie nazývané „somaticky podmienené psychózy“, ako aj „somatogénne psychózy“.
Podmienky pre vznik somaticky podmienených psychóz
K. Schneider navrhol zvážiť prítomnosť nasledujúcich znakov:
1) prítomnosť výraznej kliniky somatickej choroby;
2) prítomnosť výraznej časovej súvislosti medzi somatickými a duševnými poruchami;
3) určitý paralelizmus v priebehu duševných a somatických porúch;
4) možný, ale nie povinný výskyt organických symptómov Kannabikh Yu História psychiatrie, str. 476, prekl. z nemčiny, M., 1994. Neexistuje jednotný názor na spoľahlivosť tejto klasifikácie.
Alexander identifikoval tri vektory:
1) túžba zjednotiť sa, prijať, prijať;
2) túžba vylúčiť, odstrániť, rozdať, vynaložiť energiu na útok alebo urobiť niečo alebo spôsobiť škodu;
3) túžba zachrániť, hromadiť Kannabih Yu História psychiatrie, str.558, prekl. z nemčiny, M., 1994.
Emocionálne prejavy spojené so základnými biologickými procesmi spotreby, konzervácie alebo výdaja sú ľahko rozpoznateľné ako emocionálne zložky funkcie gastrointestinálneho traktu. Psychologické faktory pri rôznych gastrointestinálnych poruchách sú opísané ako konflikt medzi týmito tromi vektormi. Napríklad o žalúdočných funkciách sa niekedy uvažuje u ľudí, ktorí hanblivo reagujú na svoju túžbu získať pomoc prejavom lásky od inej osoby, túžbou oprieť sa o niekoho. V iných prípadoch je konflikt vyjadrený vinou kvôli túžbe vziať niečo druhému násilím, alebo keď chce dieťa vlastniť výlučne rodičovskú lásku a žiarli na rodičov na iné deti. Dôvod, prečo sú funkcie žalúdka tak citlivé na takýto konflikt, sa našiel v dobre známej skutočnosti, že jedlo predstavuje prvé explicitné uspokojenie receptívno-kolektívnej túžby. V mysli dieťaťa je túžba byť milovaná a túžba byť kŕmená hlboko prepojené. Keď v neskoršom veku túžba získať pomoc od iného spôsobí hanbu alebo hanblivosť, čo je často v spoločnosti, ktorej hlavnou hodnotou je nezávislosť, táto túžba nachádza regresívne uspokojenie vo zvýšenej túžbe po jedle. Táto túžba stimuluje sekréciu žalúdka a chronické zvýšenie sekrécie u predisponovaného jedinca môže viesť k vzniku vredu.
Pri poruchách črevného traktu - psychogénne hnačky a rôzne formy kolitídy - sa typické konflikty sústreďujú okolo emocionálnych ťažkostí (beznádejných snáh) niečoho dosiahnuť. Podobne ako pacienti so žalúdočnými poruchami, aj títo pacienti prejavujú podvedomé sklony k závislosti, snažia sa ich kompenzovať aj túžbou niečo dať výmenou za túžbu dostávať; chýba im však sebadôvera na realizáciu týchto ambícií. Keď stratia nádej na dosiahnutie toho, po čom túžia, dochádza k narušeniu činnosti čriev.
V prípadoch reumatoidnej artritídy sa pozoroval emocionálny vplyv na svalový prejav pocitov, ktorý je mimoriadne silne kontrolovaný. Pri astme sa najšpecifickejší psychologický konflikt sústreďuje okolo komunikácie s kľúčovými postavami života. Napríklad pôvodné spojenie medzi matkou a dieťaťom je prerušené; toto porušenie u malého dieťaťa je vyjadrené v potlačení impulzu k plaču; neskôr nemôže dieťa nadviazať úprimný, dôverný verbálny kontakt s matkou alebo osobou, ktorá ju nahrádza. Pri somatických ochoreniach s chronickým priebehom sprevádzaným dlhou metabolickou poruchou, intoxikáciou dochádza k závažnejším a dlhotrvajúcim zmenám psychopatického typu, ktoré sú charakterizované:
1. Prítomnosť pretrvávajúcej poruchy nálady, a to dysfória s prevahou únavy, únavy, nepriateľstva ku všetkému naokolo;
2. Pocit nespokojnosti, hluchá úzkosť;
3. Znížená produktivita myslenia;
4. Povrchové rozsudky;
5. Znížená energia a aktivita;
6. Rozvoj egocentrizmu a zúženie okruhu záujmov;
7. Jednotnosť správania, závažnosť a závažnosť;
8. Stav zmätku pri najmenších ťažkostiach v živote. Stupeň duševných porúch, ich vývoj, priebeh a výsledok do značnej miery závisia od charakteristík a závažnosti somatického ochorenia. Korelácia však nie je absolútna. Duševné poruchy môžu zmiznúť alebo sa výrazne zhoršiť, a to aj napriek dlhšiemu rozvoju somatického ochorenia. Pozoruje sa aj opačný vzťah: zmena psychiky môže nejaký čas existovať alebo môže pretrvávať so zlepšením, ktoré prišlo, alebo s úplným vymiznutím somatickej choroby.
Klinické prejavy
Klinický obraz somatogénnych porúch závisí od charakteru základného ochorenia, jeho závažnosti, štádia priebehu, úrovne účinnosti terapeutických zásahov, rozumné je brať do úvahy psychologický dopad chronického ochorenia, postoj k diagnóza - rozpoznanie alebo nepochopenie, spôsob komunikácie a postoj k lekárovi, ako aj na také individuálne vlastnosti, ako je dedičnosť, konštitúcia, predchorobná osobnosť, vek, niekedy pohlavie, reaktivita organizmu, prítomnosť predchádzajúcich škodlivé účinky.
Jedinci s opakujúcimi sa alebo chronickými ochoreniami často pociťujú depresiu, čo často zhoršuje klinický obraz utrpenia v začarovanom kruhu. Postupné hromadenie príznakov fyzického utrpenia pri Parkinsonovej chorobe, srdcovom zlyhaní alebo reumatoidnej artritíde spúšťa depresívnu reakciu, ktorá ešte viac zvyšuje pocit beznádeje.
Rôzne štádiá ochorenia môžu byť sprevádzané rôznymi syndrómami. Zároveň existuje určitá škála patologických stavov, charakteristických najmä pre somatogénne duševné poruchy v súčasnosti. Ide o nasledujúce poruchy:
1. astenický;
2. podobné neuróze;
3. afektívny;
4. psychopatický;
5. bludné stavy;
6. Stavy zakalenia vedomia;
7. Organický psychosyndróm.
Asténia je najtypickejším fenoménom somatogenézy. Práve asténia môže byť v súčasnosti v dôsledku patomorfózy samovyvolávajúcich sa duševných porúch jediným prejavom psychických zmien. V prípade duševného stavu môže byť asténia spravidla jeho debutom, ako aj dokončením.
Akútny priebeh ochorenia je charakteristický tým, že plynie podľa typu astenického syndrómu s kolísaním stavu a poruchami (prekážkami) vedomia.
Chronický priebeh je charakterizovaný prítomnosťou protrahovaného astenického syndrómu, pri ktorom je charakteristická dynamika (zhoršenie vo večerných hodinách). Ale v zásade existuje takzvaný veľký syndróm:
Asteno-depresívne;
Asteno-subdepresívne;
Asteno-manické;
Asteno-hypomanické;
Asteno-paranoidné;
Asténo-hypochondrické;
Asténo-halucinačné-paranoidné;
Astenická strnulosť.
Astenické stavy sa prejavujú rôznymi spôsobmi, typická je však vždy únava, niekedy ráno, ťažkosti so sústredením, spomalenie vnímania. Charakteristická je aj emocionálna labilita, zvýšená zraniteľnosť a odpor,
rýchle rozptýlenie. Pacienti netolerujú ani mierny emočný stres, rýchlo sa unavia, rozrušia kvôli akejkoľvek maličkosti. Hyperestézia je charakteristická, prejavuje sa neznášanlivosťou na ostré podnety vo forme hlasných zvukov, jasných svetiel, pachov, dotykov. Niekedy je hyperestézia taká výrazná, že pacientov dráždi aj tiché hlasy, obyčajné svetlo a dotyk bielizne na tele. Časté sú poruchy spánku.
neurotické poruchy. Tieto poruchy sú spojené so somatickým stavom a vyskytujú sa, keď sa tento stav zhoršuje, zvyčajne s takmer úplnou absenciou alebo malou úlohou psychogénnych vplyvov. Charakteristickým znakom porúch podobných neuróze, na rozdiel od neurotických, je ich rudimentárna povaha, monotónnosť, charakterizovaná kombináciou s autonómnymi poruchami, najčastejšie paroxyzmálnej povahy. Vegetatívne poruchy však môžu byť aj trvalé, dlhodobé.
afektívne poruchy. Depresia vo svojich rôznych variantoch je veľmi charakteristická pre somatogénne duševné poruchy. V podmienkach komplexného prelínania somatogénnych, psychogénnych a osobných faktorov, pôvodu symptómov depresie sa podiel každého z nich výrazne líši v závislosti od povahy a štádia somatického ochorenia. Vo všeobecnosti sa úloha psychogénnych osobnostných faktorov pri tvorbe depresívnych symptómov (s progresiou základného ochorenia) najskôr zvyšuje a potom s ďalším zhoršovaním somatického stavu a tým aj prehlbovaním asténie výrazne klesá.
S progresiou somatickej choroby, dlhým priebehom choroby, postupným vznikom chronickej encefalopatie, bezútešná depresia postupne nadobúda charakter dysforickej depresie, s mrzutosťou, nespokojnosťou s druhými, vyberavosťou, náročnosťou, vrtošivosťou. Na rozdiel od skoršieho štádia nie je úzkosť konštantná, ale zvyčajne sa vyskytuje v obdobiach exacerbácie chorôb, najmä s reálnou hrozbou vzniku nebezpečných následkov. V neskorých štádiách ťažkého somatického ochorenia s ťažkými príznakmi encefalopatie, často na pozadí dysforických javov, astenický syndróm zahŕňa depresiu s prevahou adynamie a apatie, ľahostajnosť k životnému prostrediu. V období výrazného zhoršenia somatického stavu dochádza k záchvatom úzkostného a bezútešného vzrušenia, v ktorých vrchole môžu byť pokusy o samovraždu.
psychopatické poruchy. Najčastejšie sa prejavujú rastom egoizmu, egocentrizmu, podozrievavosti, zachmúrenia, nepriateľského, ostražitého až nepriateľského postoja k druhým, hysteriformných reakcií s možnou tendenciou zhoršovať si stav, túžby byť neustále v centre pozornosti, živlov postojového správania. Možno vývoj psychopatického stavu s nárastom úzkosti, podozrievavosti, ťažkostí pri rozhodovaní.
Bludné stavy. U pacientov s chronickými somatickými ochoreniami sa bludné stavy zvyčajne vyskytujú na pozadí depresívneho, astenodepresívneho, úzkostno-depresívneho stavu. Najčastejšie ide o klam postoja, odsúdenia, materiálne škody, menej často nihilistické, poškodenie alebo otravu. Ak somatické ochorenie spôsobilo nejaký druh znetvorujúcej zmeny vzhľadu, potom sa môže vytvoriť syndróm dysmorfománie, ktorý sa vyskytuje prostredníctvom mechanizmov reaktívneho stavu.
Stav zakaleného vedomia. Najčastejšie sa zaznamenávajú epizódy omráčenia, ktoré sa vyskytujú na astenicko-adynamickom pozadí. Stupeň omráčenia môže byť v tomto prípade kolísavý. Najľahšie stupne omráčenia vo forme obnubilácie vedomia so zhoršením celkového stavu sa môžu zmeniť na stupor až kómu. Ťažké somatické ochorenia sú charakterizované takými variantmi delíria ako mushing a profesionálne s častým prechodom do kómy, ako aj skupina takzvaného tichého delíria. Tiché delírium a podobné stavy sa pozorujú pri chronických ochoreniach pečene, obličiek, srdca, tráviaceho traktu a môžu takmer nepostrehnuteľne prejsť k ostatným. Pacienti sú väčšinou neaktívni, sú v monotónnej póze, ľahostajní k okoliu, často pôsobia driemavým dojmom, občas niečo mrmlia. Tieto oneiroidné stavy sa môžu periodicky striedať so stavom vzrušenia, najčastejšie vo forme nevyspytateľnej nervozity. Iluzórno-halucinačné zážitky s takouto exacerbáciou sú charakterizované brilantnosťou, jasom, scénickým.
Amentatívne zakalenie vedomia v čistej forme je zriedkavé, hlavne pri rozvoji somatického ochorenia na takzvanej zmenenej pôde v podobe predchádzajúceho oslabenia organizmu. Oveľa častejšie ide o amentálny stav s rýchlo sa meniacou hĺbkou omráčenia, často sa blížiacim poruchám ako tiché delírium, s vyjasnením vedomia, emočnou labilitou.
Hlavným znakom syndrómov omráčenia pri somatických ochoreniach je ich vymazanie, rýchly prechod z jedného syndrómu na druhý, prítomnosť zmiešaných stavov, výskyt spravidla na astenickom pozadí.
Súmrakový stav vedomia v čistej forme pri somatických ochoreniach je zriedkavý, zvyčajne s rozvojom organického psychosyndrómu (encefalopatie).
Typický psychoorganický syndróm. Pri somatických ochoreniach sa vyskytuje ojedinele, vyskytuje sa spravidla pri dlhodobých ochoreniach s ťažkým priebehom, ako je chronické zlyhanie obličiek alebo dlhodobá cirhóza pečene s príznakmi portálnej hypertenzie.
Pri somatických ochoreniach sa častejšie vyskytuje astenický variant psychoorganického syndrómu s narastajúcou duševnou slabosťou, zvýšenou vyčerpanosťou, plačlivosťou a astenodysforickou náladou.
Porovnávacie vekové vlastnosti
V starobe. Ako sme už zistili, niektoré somatické ochorenia ovplyvňujú psychiku človeka. Medzi skutočné psychosomatické ochorenia patrí bronchiálna astma, hypertenzia, ischemická choroba srdca, žalúdočný vred, neurodermatitída. Mnoho starších ľudí reaguje na chorobu úzkosťou, strachom a depresiou. Možno vzhľad zážitkov spôsobených postupným oslabovaním fyzických a duševných funkcií. Často existujú:
- zameranie na bolestivé pocity - 8% (hypochondria);
- nedôvera v uzdravenie - 7% (melanchólia);
- ľahostajnosť - 9% (apatia);
- stiahnutie sa do choroby - 9% (egocentrizmus);
- neurasténia - 9%
A len 13% je v súlade s chorobou. Starší ľudia svoje choroby ani tak nepodceňujú, ako skôr preceňujú. Len 25 % ich podceňuje. Približne polovica pacientov, ktorí sa sťažujú na telesné ochorenia, potrebuje iba psychologickú pozornosť a podporu.
Treba mať na pamäti, že vnútorný svet staršieho človeka sa líši od sveta mladého, že mnohé jeho hodnotenia a zvyky sú prevzaté z minulosti. Náhle zmeny starších ľudí vystrašia, ťažko sa im prispôsobujú. Preto je užitočné poznať preferencie staršej osoby, vytvárať známe životné podmienky.
Dôležité je rozvíjať pozitívne myslenie, udržiavať si dobrú náladu. Psychický stav dokáže ovplyvňovať mechanizmy humorálnej a bunkovej imunity, dokáže mobilizovať vnútorné zdroje organizmu na zotavenie. Ľudská psychika je schopná pomôcť prekonať chorobu. Teraz všetci pacienti hovoria o účasti pacienta na procese liečby, o jeho zodpovednosti za svoje zdravie, možnosti ovplyvniť ho samého. Jedným z cieľov presného vplyvu je nálada.
Z praxe je zrejmé, že bez znalosti vnútorného sveta starších ľudí nie je možné racionálne poskytnúť potrebnú lekársku starostlivosť.
V detstve. Dlhodobé somatické ochorenia, ktoré začínajú v detstve, môžu viesť k patologickému formovaniu osobnosti. V tomto zmysle sú najnebezpečnejšie takmer všetky endokrinné ochorenia, ktoré môžu spôsobiť aj vzhľadové vady až po ťažké deformácie, a to zase prispieva k vzniku patologického charakteru. Pri mnohých chronických somatických ochoreniach, najmä pri chronickom zlyhaní obličiek, chronickej chorobe z ožiarenia a iných, je možný aj nadmerne zvýšený záujem o choré dieťa zo strany iných (hyperstarostlivosť) a/alebo postoj k nemu ako chybný, menejcenný, patologický vývoj osobnosti. .
Mnohé somatické ochorenia v akútnom priebehu (cirhóza pečene, zhubná anémia, choroba z ožiarenia, srdcové zlyhávanie, nádory extracerebrálnej lokalizácie a iné) vyskytujúce sa v ranom detstve, pri včasnej a nesprávnej liečbe, sú nebezpečné pre rozvoj zmätenosti, ktorá môže prejsť do stuporov a potom do kómy. Preto, keď je dieťa prijaté s ťažkými astenickými príznakmi a inými príznakmi opísanými vyššie, je potrebné ho v prvom rade poslať k príslušnému špecialistovi (terapeutovi, onkológovi, endokrinológovi atď.) a nepracovať s výrazným mentálnym choroba. Psychoterapia môže byť len súbežná s liečbou základného somatického ochorenia.
Treba tiež poznamenať, že duševné poruchy u dospievajúcich s chronickými somatickými ochoreniami sú vo všeobecnosti rovnaké ako u dospelých. Rozdiel je v tom, že u detí prakticky neexistujú bludné predstavy a zrakové halucinácie sú prevažne hypnogické a možné sú aj epileptoidné záchvaty. U detí je tiež oveľa pravdepodobnejšie, že zažijú asténiu s roztržitosťou, nepokojom, zvýšenou únavou a plačlivosťou.
Keď sa v ranom veku objaví somatické ochorenie, okrem toho, čo je opísané vyššie, často dochádza k oneskoreniu duševného vývoja až po ťažkú oligofréniu. Existuje tiež oneskorenie vo fyzickom vývoji.
Predpoveď. Na základe vyššie uvedeného môžeme konštatovať, že predpoveď závisí od:
- závažnosť základného ochorenia;
- charakter jeho priebehu;
- účinnosť terapie (samotné somatogénne poruchy a sprievodná psychoterapia);
- prítomnosť alebo neprítomnosť predchádzajúcich nebezpečenstiev;
- stupeň zachovania mozgu;
- vek pacienta;
- niekedy rodové rozdiely.
Etiológia a liečba
Na etiológii somatogénnych duševných porúch, zvyčajne úzko prepojených, sa podieľajú samotné somatogénne aj psychogénne faktory. V patogenéze spolupôsobia také škodlivé faktory ako hypoxia, dyscirkulačné posuny (najmä na úrovni porúch mikrocirkulácie), poruchy iónovej rovnováhy, toxicko-alergické pôsobenie, endokrinné zmeny, imunitné zmeny a pod. Okrem vplyvu patologického procesu ako celku majú v syndromogenéze duševných porúch významnú úlohu premorbidné osobnostné črty a psychotraumatické vplyvy, predovšetkým vo forme reakcie na chorobu a všetko s ňou spojené.
Osobné a psychotraumatické faktory, o ktorých je známe, že zohrávajú veľkú úlohu pri množstve takzvaných psychosomatických ochorení (množstvo ťažkých srdcovo-cievnych ochorení, žalúdočné vredy, niektoré endokrinné ochorenia atď.), majú naďalej niekedy veľmi veľký vplyv v budúcnosti a na výskyt a priebeh somatogénnych porúch.
Vplyv osobných a psychogénnych faktorov podieľajúcich sa na vzniku somatogénnych porúch môže nepriaznivo ovplyvniť priebeh základného ochorenia, čo následne často zvyšuje závažnosť psychogénnych reakcií (tzv. cirkulárna závislosť).
V etiológii a patogenéze zohrávajú úlohu okrem vyššie uvedených faktorov aj vekové a pohlavné rozdiely.
Terapia by mala byť v prvom rade zameraná na základné somatické ochorenie s využitím celej širokej (podľa indikácií) škály moderných terapeutických účinkov, vrátane takých zásadne nových, ako sú transplantácia orgánov a tkanív, substitučná terapia, nové metódy chirurgických zákrokov. Zobrazená je aj obnovovacia terapia.
Vzhľadom na účinnosť moderných metód liečby by sa vo väčšine prípadov pacienti nemali presúvať do špeciálnych psychiatrických zariadení, liečba sa môže vykonávať aj v nemocnici s príslušným lekárskym profilom, ale za jednej podmienky: musia ju vykonávať spoločne psychiater a odborník na základné ochorenie (terapeut, chirurg, nefrológ, kardiológ, endokrinológ atď.). Aj keď v somatickej nemocnici nie je psychiatrické oddelenie, pacienti s akútnou psychózou najčastejšie tiež nemusia byť prevezení do psychiatrickej liečebne: rozrušeného pacienta treba premiestniť iba do samostatnej izby a poskytnúť mu nepretržite dozor a starostlivosť.
Pri predpisovaní psychofarmakoterapie je veľmi dôležité brať do úvahy väčšiu citlivosť somatických pacientov, najmä tých s ťažkými léziami parenchýmových orgánov, na medikamentóznu liečbu a niekedy aj paradoxnú reakciu na ne. Navyše nedostatočná terapia pacientov s astenickým „cez“ radikálom môže viesť k zvýšeniu depresívnej zložky.
Vymenovanie psychotropných liekov by sa malo vykonávať prísne individuálne, berúc do úvahy nielen všeobecný somatický stav, ale aj množstvo ďalších faktorov: vek pacienta, závažnosť a štádium ochorenia, všeobecnú reaktivitu organizmu. .
Náročný je najmä prístup k pacientom s ťažkými funkčnými poruchami alebo stratou častí tela (napríklad s ochrnutím, následkom amputácie alebo poškodenia miechy). V tomto prípade je potrebné zachytiť často veľmi vratkú hranicu medzi reaktívnou depresiou, kedy je nevyhnutná tradičná psychiatrická liečba, a dysforickými emocionálnymi reakciami, síce ostro vyjadrenými, ale zodpovedajúcimi závažnosti fyzického ochorenia. Dysforické emocionálne reakcie sú porucha nálady, akási konštelácia smútku, strata morálnej sily a pocit „vytrhnutia“ zo života, duševný a fyzický úpadok. Tieto reakcie slabo reagujú na liečbu antidepresívami a psychoterapiu. Ich dynamiku určuje najmä celkový klinický stav pacienta. Postupom času, úspešnou rehabilitáciou alebo závislosťou pacienta na jeho zmenenom stave, dochádza k zlepšeniu. Rehabilitačné kliniky často diagnostikujú depresiu tam, kde neexistuje, a naopak, nedokážu rozpoznať, kde v skutočnosti existuje. Diferenciálna diagnostika v takejto situácii je veľmi ťažká. Najvýznamnejšou pomocou bude konzultácia lekára so špecializáciou v odbore psychiatria a bohatými skúsenosťami s liečbou pacientov so somatickými poruchami.
Veľkú úlohu v liečbe nepsychotických somatogénnych porúch má psychoterapia vo všetkých jej variantoch: racionálnej a behaviorálnej; individuálne i skupinové, vrátane práce nielen s pacientom, ale aj s jeho rodinou.
Prevencia
Primárna prevencia somatogénnych porúch úzko súvisí s prevenciou a včasnou detekciou a liečbou somatických ochorení. Sekundárna prevencia je spojená s včasnou a najvhodnejšou terapiou vzájomne súvisiacich základných ochorení a duševných porúch.
Vzhľadom na to, že psychogénne faktory (reakcia na chorobu a všetko s ňou spojené, reakcia na prípadné nepriaznivé prostredie) majú nemalý význam ako pri vzniku somatogénnych duševných porúch, tak aj pri možnom zhoršení priebehu základného ochorenia. somatickej choroby, je potrebné aplikovať opatrenia na prevenciu tohto druhu vplyvu. Najaktívnejšiu úlohu tu zohráva lekárska deontológia, ktorej jedným z hlavných aspektov je určovanie špecifík deontologickej problematiky vo vzťahu k charakteristikám každej špecializácie.
fyzická choroba duševná porucha
Záver
Dospeli sme teda k záveru, že akékoľvek chronické ochorenie, bez ohľadu na jeho biologickú povahu, ktorý orgán alebo funkčný systém je ním postihnuté, stavia človeka do psychologicky zvláštnych životných okolností, alebo, inými slovami, vytvára osobitnú objektívnu sociálnu situáciu vo vývoji ľudská psychika. V tomto ohľade môžu rôzne chronické ochorenia vytvárať rovnaký typ životných okolností.
Stupeň duševných porúch, ich vývoj, priebeh a výsledok do značnej miery závisia od charakteristík a závažnosti somatického ochorenia. Pozoruje sa aj opačný vzťah: zmena psychiky môže nejaký čas existovať alebo môže pretrvávať so zlepšením, ktoré prišlo, alebo s úplným vymiznutím somatickej choroby.
Každý pacient na ochorenie, ktoré má, reaguje po svojom, preto je rozumné brať do úvahy aj psychický dopad chronického ochorenia, postoj k diagnóze – uznanie alebo nepochopenie, spôsob komunikácie a postoj k lekárovi. .
Treba mať na pamäti, že vnútorný svet staršieho človeka sa líši od sveta mladého, že mnohé jeho hodnotenia a zvyky sú prevzaté z minulosti. Preto je užitočné poznať preferencie staršej osoby, vytvárať známe životné podmienky.
Keď sa v ranom veku objaví somatické ochorenie, v ktorom je mentálna retardácia, je potrebné ho v prvom rade odoslať k príslušnému odborníkovi (terapeutovi, onkológovi, endokrinológovi a pod.) a nespolupracovať s výrazná duševná choroba.
Na etiológii somatogénnych duševných porúch, zvyčajne úzko prepojených, sa podieľajú samotné somatogénne aj psychogénne faktory. Osobné a psychotraumatické faktory však budú mať aj v budúcnosti niekedy veľmi veľký vplyv na výskyt a priebeh somatogénnych porúch.
Veľkú úlohu v liečbe nepsychotických somatogénnych porúch má psychoterapia vo všetkých jej variantoch: racionálnej a behaviorálnej; individuálne a skupinové, vrátane práce nielen s pacientom, ale aj s jeho príbuznými.
Vzhľadom na to, že psychogénne faktory majú nemalý význam ako pri vzniku somatogénnych duševných porúch, tak aj v prípade možného zhoršenia priebehu základného somatického ochorenia, je potrebné aplikovať opatrenia na zamedzenie tohto druhu účinkov.
Referencie
1. Tselibeev B.A. Duševné poruchy pri somatických ochoreniach. - M., 1972.
2. M. V. Kerbikov, M. V. Korkina, R. A. Nadžarov a A. V. Snezhievskii, Russ. Psychiatria. - M., 1988.
3. Klinika a mechanizmy patomorfózy somatogénnych a duševných chorôb. - St., 1978.
4. Kovalev V.V. Psychiatria detstva. - M., 1979.
5. Kovalev V.V. Psychogénne patologické formácie. - M., 1976.
6. Korkina M.V., Ivanov Vl., Lichko A.E. Psychiatria: Učebnica pre študentov. - M.: Medicína, 1986.
7. Kannabikh Yu. História psychiatrie. - M., 1994.
Hostené na Allbest.ru
Podobné dokumenty
Mechanizmy vplyvu psychotraumatických faktorov (stres, konflikty, krízové stavy) na psychiku. Prevalencia psychosomatických porúch, klasifikácia psychosomatických ochorení. Všeobecné príznaky psychosomatických porúch.
prezentácia, pridané 25.09.2017
Dynamické hodnotenie psychopatologických prejavov neurotickej úrovne pre diagnostiku pacienta. Predisponujúce osobnostno-typologické črty človeka. Klinické znaky hlavných foriem hraničných duševných porúch.
abstrakt, pridaný 11.09.2009
Duševné poruchy a charakteristika duševných chorôb, ich príčiny, mechanizmy prejavov porúch. Podstata psychózy, hraničné neuropsychiatrické poruchy, mentálna retardácia (oligofrénia). Pojem a príčiny autizmu.
abstrakt, pridaný 26.10.2009
Štúdium komplexu anatomických, fyziologických a psychologických charakteristík jednotlivca. Typické telesné typy (konštitúcia) človeka. Závislosť somatických a duševných chorôb od typu tela, patologické konštitúcie.
abstrakt, pridaný 20.01.2010
Patogenéza poškodenia nervového systému pri somatických ochoreniach. Choroby srdca a hlavných ciev. Neurologické poruchy pri akútnych a chronických ochoreniach pľúc, pečene, pankreasu, obličiek. Lézie spojivového tkaniva.
prednáška, pridané 30.07.2013
Vzťah medzi cievnymi ochoreniami mozgu a výskytom duševných porúch. Rubrikácia cerebrovaskulárnych porúch v ICD-10. Klinický obraz a patogenéza. Diagnostika duševných porúch cerebrovaskulárneho pôvodu.
prezentácia, pridané 12.09.2014
Všeobecné charakteristiky spánku a odpočinku, hlavné dôvody jeho potreby. Sny a vonkajší svet. Spánok u detí a dospelých. Poruchy pri duševných chorobách. Spánková liečba duševných pacientov. Hodnotenie kvality ľudského spánku a hlavné podmienky na jeho zlepšenie.
ročníková práca, pridaná 19.02.2009
Štúdium somatických prejavov duševných porúch. Mentálna anorexia a bulímia. Syndróm mentálnej anorexie. Poruchy a poruchy spánku. Nepríjemné pocity v tele. Bolesť v oblasti srdca, bolesti hlavy. Poruchy sexuálnych funkcií.
abstrakt, pridaný 22.10.2010
Diagnostika špecifickej úzkostnej poruchy a duševnej poruchy. Štúdium syndrómov somatických chorôb. Vznik psychogénnych chorôb, obsedantno-kompulzívnych a komorbidných porúch. rozvoj dysforickej depresie.
test, pridané 4.11.2015
Všeobecná charakteristika meningokokov, popis ich patogénov, etiológia a patogenéza spôsobených ochorení. Meningokoková meningitída, jej klinické prejavy, metódy diagnostiky a liečby, typy infekcií a ich hlavné rozlišovacie znaky.
Najdôležitejšie pre prax lekára je patogénny vplyv somatický stav na psychiku. Neznamená to nič iné ako porušenie duševnej činnosti človeka v podmienkach somatickej choroby. Dnes sa zistilo, že existujú dva hlavné typy patogénneho vplyvu somatického ochorenia na ľudskú psychiku: somatogénny a psychogénny.
Somatogénny vplyv choroby na psychiku. Je spojená s priamym účinkom somatických rizík na centrálny nervový systém (hemodynamické poruchy alebo intoxikácia) a samotných intenzívnych bolestivých pocitov.
Somatogénne vplyvy na psychiku zohrávajú obzvlášť veľkú úlohu pri vrodených srdcových chybách a ochoreniach obličiek. Neznesiteľná bolesť sa vyskytuje pri metastázach malígnych nádorov v chrbtici. Intenzívna bolesť, škodlivé látky hromadiace sa v krvi alebo nedostatok kyslíka, priamo ovplyvňujúce mozog, spôsobujú poruchy v neuropsychickej sfére. Často sa nazýva komplex porúch v neuropsychickej sfére somatogenéza.
Somatogénie sa vo svojej štruktúre vyznačuje polymorfizmom prejavov – od porúch podobných neurózam až po psychotické (s bludmi, halucináciami) poruchy (pozri schému psychosomatických vzťahov na obr. 8.1).
Ryža.
(V.V. Nikolaeva, 1987)
Psychogénny vplyv choroby na psychiku. Treba si uvedomiť, že intoxikačný účinok na centrálny nervový systém sa pozoruje len pri niektorých somatických ochoreniach. Hlavnou formou vplyvu somatického ochorenia na ľudskú psychiku je psychická reakcia jedinca na skutočnosť choroby, jej dôsledky, asténia, bolestivé pocity a poruchy celkového blaha prítomné v chorobe.
Subjektívno-psychologická stránka akejkoľvek choroby sa najčastejšie označuje pojmom „vnútorný (alebo autoplastický) obraz choroby“. Ten je charakterizovaný tým, že sa u pacienta vytvára určitý druh predstáv a vedomostí o jeho chorobe.
V domácej literatúre bol problém celostného uvažovania o osobnosti a chorobe nastolený v dielach takých internistov ako M.Ya. Mudrová, S.P. Botkina, G.A. Zakharyina, N.I. Pirogova a i. Následne sa vyvinul klinický a osobný prístup na základe pozície nervizmu (I.M. Sechenov, I.P. Pavlov) a kortikoviscerálnej teórie (K.M. Bykov, I.T. Kurtsin). Somatopsychický smer ako taký, ktorý sa zameriava na vplyv somatického ochorenia na osobnosť, bol stanovený v prácach psychiatrov S.S. Korsakov, P.B. Gannushkina, V.A. Gilyarovsky, E.K. Krasnushkina, V.M. Bechterev.
Ochorenie ako patologický proces v organizme sa podieľa na konštrukcii celého vnútorného obrazu choroby dvoma spôsobmi. Na jednej strane telesné vnemy lokálneho a celkového charakteru vedú k vzniku zmyslovej úrovne odrazu obrazu choroby. Stupeň účasti biologického faktora na tvorbe vnútorného obrazu choroby je určený závažnosťou klinických prejavov, asténie a bolesti. Na druhej strane choroba vytvára pre pacienta ťažkú psychickú situáciu. Zahŕňa mnoho rôznorodých momentov: procedúry a lieky, komunikácia s lekármi, reštrukturalizácia vzťahov s blízkymi a pracovnými kolegami.
Tieto a niektoré ďalšie body zanechávajú odtlačok vo vlastnom hodnotení choroby a vytvárajú konečný postoj k chorobe. V mechanizme vzťahu psychiky a psychiky (soma), mechanizmus tzv „uzavretý kruh“. Porušenia, ktoré sa spočiatku vyskytujú v somatickej (ako aj v mentálnej) sfére, spôsobujú reakcie v psychike a tie sú príčinou ďalších somatických (duševných) porúch. Celý obraz choroby sa tak odvíja v začarovanom kruhu.
V literatúre sa na označenie subjektívnej stránky ochorenia používa veľké množstvo termínov. Vnútorný obraz choroby v chápaní slávneho terapeuta A.R. Luria (1944) nezodpovedá bežnému chápaniu subjektívnych sťažností pacienta. Jeho štruktúra vo vzťahu k senzitívnej aj intelektuálnej časti autoplastického obrazu choroby.
Skúsenosť s chorobou (E.A. Shevalev, V.V. Kovalev, 1972) je všeobecný zmyselný a emocionálny tón, na ktorom sa prejavujú vnemy, psychogénne reakcie a iné duševné formácie spojené s chorobou. „Prežívanie choroby“ úzko súvisí s pojmom „vedomie choroby“, hoci nie je totožné. Postoj k chorobe (L.L. Rokhlin, 1957, K.A. Skvortsov, 1958) vyplýva z koncepcie "chorobné vedomie" ktorý tvorí vhodnú reakciu na ochorenie. Postoj k chorobe je tvorený pacientovým vnímaním svojej choroby, jej hodnotením, skúsenosťami s ňou spojenými a zámermi a činmi, ktoré z takéhoto postoja vyplývajú.
Rôznorodosť pojmov, ktoré vystihujú subjektívnu stránku ochorenia, je typická pre domácich i zahraničných výskumníkov. Vo väčšine moderných psychologických štúdií vnútorného obrazu choroby pri rôznych nosologických formách chorôb sa v jej štruktúre rozlišujú tieto vzájomne súvisiace aspekty (úrovne):
Bolesť - úroveň pocitov, senzorická úroveň: lokalizácia
bolesti a iné nepríjemné pocity, ich intenzita atď.;
- emocionálne - spojené s rôznymi typmi emocionálnej reakcie na jednotlivé symptómy, chorobu ako celok a jej dôsledky;
- intelektuálna - racionálno-informačná rovina: spojená s predstavami a vedomosťami pacienta o jeho chorobe, úvahy o jej príčinách a následkoch;
- vôľovo - motivačná rovina: spojená s určitým postojom pacienta k jeho chorobe, potrebou zmeny správania a zaužívaného životného štýlu, aktualizáciou aktivít na návrat a udržanie zdravia.
Na základe týchto aspektov sa u pacienta vytvára model ochorenia, t.j. pochopenie jej etiopatogenézy, kliniky, liečby a prognózy, ktorú určuje škála skúseností(S.S. Liebig, 1979) a všetko správanie (obr. 8.2).
Medzi skutočným stavom vecí so zdravím a modelom pacientovej choroby často neexistuje rovnítko. Význam choroby vo vnímaní pacienta môže byť buď zveličený alebo zmenšený, až po úplné popretie choroby ako takej.

Ryža. 8.2.
S adekvátnym typom odozvy (normonozognózia) pacienti správne posúdia svoj stav a vyhliadky, ich posúdenie sa zhoduje s posúdením lekára. O hypernozognózia pacienti majú tendenciu preceňovať význam jednotlivých symptómov a ochorenia ako celku a kedy hyponosognózia - majú tendenciu ich podceňovať.
O dysnozognózia Pacienti prejavujú skreslenie vnímania a popieranie prítomnosti choroby a jej symptómov za účelom pretvárky alebo strachu z jej následkov. Lnizognózia -úplné popretie choroby ako takej; typické pre pacientov s alkoholizmom a onkologickými ochoreniami.
Vnútorný obraz choroby, charakterizujúci holistický postoj k chorobe, úzko súvisí s informovanosť pacientov o ich chorobe. Stupeň informovanosti o svojej chorobe do značnej miery závisí od vzdelania a všeobecnej kultúrnej úrovne pacienta, aj keď sa často nedodržiava úplná kompliancia (ako napr. pri anozognózii).
Aj pri duševnom ochorení pacient nemôže inak, než dať prirodzené, psychologicky zrozumiteľné a pre jeho osobnosť charakteristické reakcie na svoju chorobu. Navyše, niektorí pacienti majú niekedy o svojej chorobe nejasné a nejasné povedomie, no stáva sa aj to, že jasné povedomie o chorobe môže byť spojené s ľahostajným, hlúpym postojom k nej.
Stupeň povedomia pacienta o ich chorobe môže byť narušený pri niektorých ložiskových léziách mozgu. Takže lézie zadných častí ľavej hemisféry sú častejšie sprevádzané primeraným vnútorným obrazom choroby, zatiaľ čo pri léziách zadných častí pravej hemisféry došlo ku kombinácii primeranej kognitívnej úrovne uvedomenia si vnútorného obraz choroby s neadekvátnou emocionálnou reprezentáciou pacientov o ich vyhliadkach, rozpor medzi plánmi do budúcnosti a reálnymi možnosťami.
Nedostatočný vnútorný obraz choroby (neúplné pochopenie vlastného stavu) v kombinácii s jej nedostatočným emočným prežívaním je typický pre ľudí s poškodením ľavej frontálnej oblasti a poškodenie pravého predného laloku mozgu je sprevádzané aj nesúladom medzi kognitívne a emocionálne plány vnútorného obrazu choroby (T.V. Vinogradova, 1979).
Úlohou lekára je korigovať model choroby, korigovať škálu zážitkov. Pri korekcii vnútorného obrazu choroby však treba brať do úvahy mnohé faktory. Takže, ak je pre úspešnú liečbu alkoholizmu potrebná eliminácia anosognózie, potom neexistuje jednoznačná odpoveď, či je potrebné ju odstrániť pri onkologických ochoreniach.
Určujúce faktory vnútorného obrazu choroby. Medzi osobnými faktormi, ktoré zohrávajú úlohu vo vývoji, formovaní, priebehu, prognóze ochorenia, majú veľký význam znaky odrazu reakcie - vnútorný obraz ochorenia.
Vo vnútornom obraze choroby sa berú do úvahy tri úrovne:
- 1) citlivá - situácia klinických problémov;
- 2) vyhodnotenie - spracovanie, integrácia a vyhodnotenie údajov získaných v prvej fáze;
- 3) nadviazané vzťahy - úplné vytvorenie vnútorného obrazu choroby.).
Faktory ovplyvňujúce vnútorný obraz choroby:
- sebahodnotenie vlastného zdravia (hypochondrické a euforické) a podľa toho aj rozpoznanie choroby a úlohy pacienta;
- typy reakcie na ochorenie v rôznych patológiách;
- závislosť reakcie na chorobu od sociálneho postavenia;
- pochopenie príčin choroby pacientmi;
- závislosť vnútorného obrazu choroby od lokalizácie lézie v mozgu, najmä s poškodením zadnej časti ľavej hemisféry, s neadekvátnym emočným prejavom. Formy emocionálnej a osobnej reakcie na chorobu:
- adekvátne prostredie na liečbu – pozorované častejšie u osobne zrelých pacientov;
- s racionalizačným postojom - častejšie u pacientov, ktorí výrazne dodržiavali sociálne normy;
- s výraznou fixáciou na bolestivé pocity a selektívnym prístupom k lekárskym postupom;
- panika - nálada na liečbu a chaotické správanie;
- formálne uznanie s pasívnym vnímaním liečby – častejšie u pacientov s hysterickými a výbušnými osobnostnými črtami s vysokou úrovňou nárokov;
- ignorovanie - častejšie v stenike, s vysokou sebaúctou, prevahou demonštratívneho správania.
Existuje vzťah medzi postojom k chorobe a sociálnou a pracovnou adaptáciou v prípade hypochondrického a panického prejavu disadaptácie, v prípade racionalizácie a pasívneho (mierny pokles sociálneho fungovania). Skreslené vnímanie choroby je pozorované v rodinách, kde rodičia mali neadekvátnu predstavu o chorobe a nesprávny postoj k liečbe.
Znalosť štruktúry vnútorného obrazu choroby umožňuje správne zdôvodniť výber psychokorekčných (korekcia škály skúseností, napríklad v prípade panických a hypochondrických prejavov), pomôcť dosiahnuť uvedomenie si skutočnosti formovania. adekvátny postoj k nej (v prípade odmietnutia).
Ako príklad uvádzame prácu E.B. Chaloy o vnútornom obraze ochorenia u pacientov s ischemickou cievnou mozgovou príhodou. V posledných rokoch pri somatických systémových ochoreniach (ku ktorým patrí aj ateroskleróza ciev) sa výskumníci stále viac venujú vzťahu medzi jednotlivcom a ochorením, ktoré môže zohrávať úlohu v mechanizme vzniku psychických porúch. Fyzické utrpenie, zmena životného stereotypu u pacientov, ktorí prekonali cievnu mozgovú príhodu, vyvolávajú subjektívne prežívanie ochorenia, ktoré je u rôznych pacientov nejednoznačné.
Vedomie choroby, súhrn skúseností, ktoré vznikajú v súvislosti s chorobou, spája, ako viete, pojem „vnútorný obraz choroby“. Štruktúra vnútorného obrazu choroby v somatickej ambulancii zahŕňa nielen vnímanie choroby, ale aj zmenu osobnosti spôsobenú chorobou.
Postoj k chorobe v podstate integruje všetky psychologické kategórie, v rámci ktorých sa analyzuje koncept vnútorného obrazu choroby. Ide o poznatky o chorobe, jej uvedomenie jednotlivcom, pochopenie úlohy a vplyvu choroby na sociálne fungovanie, emocionálne a behaviorálne reakcie spojené s chorobou. Postoj k chorobe je vždy dôležitý. Má určitý vplyv na ďalšie aspekty osobnostných vzťahov, čo sa prejavuje v správaní pacienta, jeho vzťahu k druhým, adaptácii a neprispôsobivosti.
Stratégia adaptívneho a maladaptívneho správania pacientov v súčasnosti a budúcnosti odráža ochranný a adaptačný mechanizmus osobnosti. Z hľadiska učenia G. Selyeho (1960) o adaptačnom syndróme je mozgová príhoda adaptačným ochorením. Vzniká v dôsledku stresujúceho vplyvu rizikových faktorov a následky cievnej mozgovej príhody (vrátane motorických porúch) pôsobia stresujúco a výrazne obmedzujú adaptačné schopnosti organizmu.
Typy postojov k chorobe môžu slúžiť ako psychoterapeutické ciele. Poznatky o nich prispievajú k rozvoju adaptačného mechanizmu u psychosomatických pacientov (L.I. Wasserman et al., 1987). Typ postoja k ochoreniu možno považovať za jeden z patogenetických faktorov, ktoré podmieňujú psychogénnu súvislosť pri vzniku rôznych (predovšetkým hraničných) psychopatologických stavov pri somatických a najmä psychosomatických ochoreniach. Medzi posledné patria vaskulárna patológia mozgu a ich komplikácie - mŕtvice.
Chaloy E.B. skúmali 161 pacientov (muži - 109, ženy - 52) vo veku 35 až 68 rokov (priemerný vek - 55 rokov), ktorí mali ischemickú cievnu mozgovú príhodu. V hlavnej skupine prevládali syntonické, v kontrolnej skupine - úzkostné a podozrivé premorbidné osobnostné črty. Štúdium vnútorného obrazu choroby sa uskutočnilo pomocou psychologickej diagnostiky typov postojov k chorobe (L.I. Wasserman).
Pri zovšeobecnenej analýze profilu odhadov mierky boli použité tri bloky identifikované autormi. Prvý zahŕňa typy so sociálne adaptívnou orientáciou na ochorenie: harmonický (G), ergopatický (R), anozogný (3). V druhej - titída s prítomnosťou osobnej poruchy intrapsychickej orientácie: úzkostná (T), hypochondrická (I), neurastenická (N), melancholická (M), apatická (A). Tretí blok obsahuje typy s interpsychickou orientáciou disadaptácie: senzitívny (S), egocentrický (I), paranoidný (P), dysforický (D).
V štruktúre vnútorného obrazu choroby sa rozlišovali citlivé, emocionálne, vôľové, kognitívne zložky; študovali sa vzorce formovania vnútorného obrazu choroby v spojení s psychopatologickými syndrómami, ako aj závažnosť motorických porúch, hemisférická lokalizácia ohniska deštrukcie, premorbidné osobnostné črty, vek pacientov.
Pri štúdiu vnútorného obrazu choroby v neskorom štádiu zotavenia bol súbor so sociálne adaptívnou orientáciou vnútorného obrazu choroby 54,5 % (36 pacientov), z toho 21 pacientov hlavného kontingentu a 15 pacientov kontrolná skupina.
V hlavnej skupine pacientov boli rozlíšené typy:
- R - odchod z choroby do práce, túžba pokračovať v energickej aktivite aj napriek chorobe a z toho vyplývajúci selektívny postoj k liečbe - 47,6 % (desať pacientov);
- D - triezve posúdenie svojho stavu bez tendencie zveličovať jeho závažnosť, ale aj bez podceňovania závažnosti ochorenia túžbou prispieť k úspechu liečby vo všetkom - 38 % (osem pacientov) a jej kombinácia s T-P ( traja pacienti) a R (jeden pacient);
- 3 - s podhodnotením závažnosti ich stavu, nečestný prístup k liečbe - 8,3% (traja pacienti).
V kontrolnej skupine pacientov malo 60 % (deväť ľudí) P a 40 % (šesť ľudí) malo G typ.
Keďže jedným z významných faktorov určujúcich štruktúru vnútorného obrazu choroby je vek, predpokladalo sa, že u ľudí rôzneho veku bude existovať určitý rozdiel v typoch reakcie na ochorenie. Významná prevalencia v hlavnom kontingente pacientov v presenilnom veku (57 %, 12 osôb, p.
Významný trend v prevahe typu G u pacientov v presenilnom veku bol zistený nie hlavne, ale v kontrolnej skupine. Typ P bol zistený u relatívnej väčšiny pacientov v presenilnom veku (60 %) iba u hlavného kontingentu pacientov, zatiaľ čo typ 3 – u osôb v neskorej dospelosti (66 %), u ktorých je väčšia pravdepodobnosť, že budú „naďalej prijímať všetko zo života, napriek chorobe“ , t.j. trpeli predovšetkým kognitívnou úrovňou hodnotenia choroby.
Zistené korelácie nám umožňujú predpokladať, že u pacientov vo vyššom (presenilnom) veku došlo k relatívnej adaptácii na nepriaznivé somatické stavy s pribúdajúcim vekom tela („choroby“ staroby), adekvátnejší a kritickejší postoj k nim a napr. výsledkom je tendencia vytvárať si vnútorný obraz choroby so sociálne adaptívnou orientáciou (najmä typ G).
Vnútorný obraz choroby je úzko spätý s mechanizmom psychopatologických symptómov, ktoré sú do určitej miery jej produktom. V hlavnom kontingente sa preukázal štatisticky významný vzťah medzi adaptačným blokom vnútorného obrazu ochorenia a astenickým syndrómom najpriaznivejším pre rehabilitáciu (42, %, 9 pacientov, p.
Získané pomery sú pravdepodobne spôsobené tým, že prítomnosť motorického defektu vo väčšej miere ako jeho absencia v prípadoch cievneho ochorenia ovplyvňuje emocionálne aspekty osobnej reakcie a „stimuluje“ exacerbáciu takýchto psychologických vlastností. neodmysliteľnou súčasťou presenilného veku ako zvýšená úzkosť týkajúca sa „smrteľných“ chorôb, najmä mŕtvice.
Vo väčšine prípadov (81,82 %, 9 pacientov) bol v tejto skupine pacientov diagnostikovaný typ C (so strachom, že sa stanú záťažou pre príbuzných a nepriaznivým postojom z ich strany v súvislosti s ochorením).
Výsledkom štúdie bolo zistenie, že u pacientov s poruchou motorických funkcií (MDF), keď sa vzďaľujú od vzniku cievnej mozgovej príhody, existuje štatisticky významná prevaha maladaptívnych (v porovnaní s adaptívnymi) typmi vnútorného obrazu. ochorenia, zatiaľ čo u pacientov kontrolnej skupiny takýto trend nie je so všeobecnou tendenciou maladaptívnych typov narastať. Táto okolnosť nám umožňuje svedčiť o dodatočnom vplyve motorickej deprivácie na formovanie postoja k chorobe, ktorá je nepriaznivá pre rehabilitáciu.
Prevažujúci (vo vzťahu k organickému procesu) význam frustrujúceho vplyvu chronického psycho-emocionálneho stresu spôsobeného NDF na formovanie vnútorného obrazu choroby je determinovaný nivelizáciou (a dokonca inverziou) úlohy premorbidity v jeho formovanie, keďže v kontrolnom kontingente sa celkom zreteľne prejavuje závislosť typu vnútorného obrazu choroby od charakteristík premorbídnych osobnostných čŕt. Cievny proces svojou výraznou dynamikou a generalizáciou do určitej miery vyrovnáva patopsychologické prejavy, ktoré závisia od lokalizácie lézie, čo naznačuje vplyv ďalšieho psychotraumatického faktora (ATF) na formovanie vnútorného obrazu choroba.
V kontrolnej skupine došlo buď k určitému vyrovnaniu interhemisférickej asymetrie, vzhľadom na charakteristiku cievneho procesu, alebo k adekvátnej lokalizácii lézie – reakcii na ochorenie. V neskorých štádiách zotavenia a skorých reziduálnych štádiách bola tvorba adaptívnych typov zaznamenaná hlavne u pacientov v presenilnom veku v dôsledku adaptácie súvisiacej s vekom na „ochorenia“ staroby. V neskorom reziduálnom štádiu sa adaptácia znižuje v dôsledku výraznejších organických zmien. U mladších ľudí sa vytvára adekvátny postoj k chorobe s výraznou mobilizáciou motivácie na jej prekonanie. Sociálne adaptívne typy vnútorného obrazu choroby v neskorých rekonvalescenciách a skorých reziduálnych štádiách a v neskorom reziduálnom štádiu len G typ vnútorného obrazu choroby zodpovedali najmenej závažným (astenickým a neurózam). príznaky. Typ P vnútorného obrazu choroby v neskorom reziduálnom štádiu s túžbou kompenzovať (hyperkompenzácia) stratené funkcie s nedostatočnou emočnou úrovňou vnútorného obrazu choroby spôsoboval prejavy rôznej závažnosti (astenodepresívne a psychopatické) symptómy.
Účasť psychotraumy (motorickej deprivácie) na formovaní maladaptívnych typov vnútorného obrazu choroby potvrdzuje aj rozvoj syndrómov u hlavného kontingentu pacientov vo všetkých štádiách následkov cievnej mozgovej príhody, v etiopatogenéze ktorých psychogenéza zohráva významnú úlohu - asténodepresívna a psychopatická. V kontrolnej skupine pacientov s adaptívnymi a maladaptívnymi typmi vnútorného obrazu ochorenia bol diagnostikovaný syndróm podobný astenickej neuróze vo všetkých štádiách, s výnimkou pacientov s intrapsychickou blokádou vnútorného obrazu ochorenia včasného reziduálneho štádiu, u ktorých boli zistené astenodepresívne symptómy zodpovedajúce jednak úzkostným premorbidným črtám osobnosti týchto pacientov, ako aj M typu vnútorného obrazu ochorenia.
V neskorom štádiu zotavenia u pacientov hlavného kontingentu G najzávažnejšia NDF (hemiplégia) spôsobila vývoj iba maladaptívnych typov reakcie na ochorenie a pľúca (senzorovo-pyramídový deficit) - iba adaptívne, čo potvrdilo psychogénne vplyv motorickej deprivácie na tvorbu typov vnútorného obrazu choroby. Pacienti v kontrolnej skupine v tomto štádiu majú 2-krát viac adaptívnych typov vnútorného obrazu ochorenia ako v hlavnom.
V skorých a neskorých reziduálnych štádiách u pacientov s ťažkou NDF sa odhalili typy adaptívnej aj maladaptívnej orientácie a stanovilo sa vysoké percento typov P a C, čo naznačovalo zostrenie citlivých charakteristík osobnosti a výraznú mobilizáciu. motivácie zameranej na prekonanie choroby (kompenzačnej aj hyperkompenzačnej).
Získané údaje poukazujú na špecifický vzorec zmien v systéme vzťahov v cerebrovaskulárnej patológii (najmä dôsledky ischemickej cievnej mozgovej príhody), ktorý sa realizuje za podmienok relatívne adekvátneho akceptovania sociálne prisúdenej roly pacientov na úrovni hraničnej neuropsychiatrickej poruchy.
V každej spoločnosti má pacient osobitné práva a zníženú mieru zodpovednosti voči spoločnosti. Jeho postavenie určujú práva a povinnosti, ktoré spolu úzko súvisia. Podľa N.I. Melchenko, po prvé, choroba oslobodzuje od profesionálnej činnosti a zodpovednosti, pacient je dočasne zdravotne postihnutý. Po druhé, dočasná pracovná neschopnosť dáva právo na pomoc spoločnosti. Všetky kategórie osôb (zajatci, vojnoví zajatci atď.) majú právo na lekársku starostlivosť. Toto právo je zakotvené v Ústave Ruskej federácie. Po tretie, v závislosti od závažnosti somatického utrpenia v rámci kontingentu pacientov, ak hovoríme o poskytovaní pomoci v podmienkach hromadného ničenia obyvateľstva (vojna, epidémia, prírodné katastrofy), postupnosť jej poskytovania je určená závažnosťou stav (N.I. Pirogov „Triedenie ranených“), a nie také ukazovatele ako sociálne postavenie pred chorobou, majetkový stav. Spolu so závažnosťou ochorenia sa berie do úvahy pohlavie a vek pacienta (privilégiá majú ženy, deti, starší ľudia). Ale to sa nedeje všade a nie vždy (napr. v Sparte prišli o život fyzicky predčasne narodené deti).
Na sociálnej úrovni poskytuje pomoc chorým špeciálny odbor sociálneho zabezpečenia, medicína.
Okrem práv má pacient aj povinnosti. Prvou a hlavnou povinnosťou pacienta je usilovať sa o uzdravenie, aktívna spolupráca s lekárom. „Ak pacient nie je vinný chorobou, potom je vinný aspoň stratou viery v uzdravenie,“ verí spoločnosť. Ak sa pacient nechce zotaviť, t.j. liečiť, spoločnosť mu odopiera sociálny status pacienta (napríklad pri vydávaní zoznamu chorých). Existujú osobitné podmienky na prepustenie z nemocnice za porušenie liečebného režimu. Oficiálnym potvrdením choroby je návšteva lekára a diagnóza. Bez návštevy lekára pacient nedostane práceneschopnosť a nezíska oficiálny štatút pacienta.
Druhá povinnosť pacienta sa týka prípadov takzvaných špeciálnych chorôb (AIDS, najmä nebezpečné infekcie, niektoré formy duševných chorôb), ktoré si spoločnosť núti liečiť.
A napokon po tretie: keďže pacient je povinný sa uzdraviť, musí spolupracovať s lekárom – podstupovať nepríjemné a niekedy aj bolestivé zákroky, užívať lieky. V medicíne sa tomu hovorí deontológia (správne správanie pacienta). Ak pacient túto povinnosť odmietne, lekár (psychológ) sa cíti nezaslúžene dotknutý na svojich právach a prejavuje voči pacientovi zastretú agresiu, ktorá maří jeho zmysel pre profesionálnu sebaúctu.
V civilizovanej spoločnosti má pacient právo len na pomoc atestovaného lekára, ktorého status oficiálne potvrdzuje diplom. V mnohých krajinách je čarodejníctvo kriminalizované zákonom.
Spoločnosť tiež obmedzuje vyplácanie a čerpanie práceneschopnosti (do štyroch mesiacov) a potom je pacient buď preradený do invalidity, alebo začne opäť pracovať.
V niektorých krajinách sa neposkytuje materiálna a sociálna pomoc osobám so zdravotným postihnutím. Medzi všetkými kontingentmi pacientov sú duševne chorí v určitom zmysle neustálym objektom sociálnej agresie, majú najmenšie práva. Podľa toho, ako sa spoločnosť správa k duševne chorým, možno posúdiť, aká je humánna a civilizovaná. Napriek deklarácii práv a sociálnych slobôd, ktoré má člen spoločnosti, vrátane duševne chorého človeka, má každá spoločnosť tak či onak právo na agresiu voči nemu. V každej spoločnosti má psychotik najnižšie práva, pretože nie je zodpovedný spoločnosti, čo je spôsobené zákonným kritériom nepríčetnosti.
Osobnosť vždy pôsobí v štruktúre sociálnych vzťahov. N.I. Melnenko celkom správne poznamenáva, že choroba nie je individuálnou záležitosťou pacienta. Postihuje všetky sociálne skupiny, do ktorých je chorý zaradený.
Hlavné v systéme väzieb pacienta sú vnútrorodinné vzťahy. V dôsledku choroby je narušená vnútorná súdržnosť rodiny a jej integrácia. V patriarchálnej spoločnosti bola choroba jedného z členov rodiny vnímaná ako nebezpečenstvo pre každého. Porušenie rodinnej hierarchie, jej rozpad závisí od toho, kto je chorý (choroba napr. hlavy rodiny vedie k prerozdeleniu vnútrorodinných rolí). V profesionálnom tíme je choroba formálnych a neformálnych lídrov vnímaná odlišne: chorobu skutočného lídra sprevádza „prázdnota“, emocionálna reakcia „straty“.
V dôsledku choroby sa človek ocitne v novej sociálnej štruktúre, je nútený sa jej prispôsobiť, určiť si v nej svoje miesto, osvojiť si novú rolu a postavenie. Pacient v edukačnom prostredí je často frustrovaný nielen kvôli ochoreniu ako takému, ale aj v dôsledku porušení v oblasti medziľudskej komunikácie. Veľký význam pre efektívnu terapiu má psychologická klíma zdravotníckeho zariadenia, ktorá sa prejavuje v individuálnom psychologickom prístupe k liečbe každého konkrétneho pacienta alebo v neosobnom prostredí liečby choroby.
Princíp klasifikácie zdravotníckych zariadení vyžaduje určiť, kto, koho a za akých podmienok lieči. Lekárske zariadenia sa delia na:
- podľa podmienok liečenia - na štátne a neštátne;
- podľa vekového kritéria pacientov v ňom - pre deti, dospievajúcich, gerontologické atď.;
- podľa charakteru poskytovanej pomoci - chirurgická, terapeutická atď.;
- z hľadiska objemu a špecializácie poskytovanej pomoci - pre kardiologické, pneumologické, gastroenterologické;
- podľa liečebného režimu - otvorené a zatvorené;
- podľa dĺžky pobytu pacienta - nemocnice, polonemocnice (denné a nočné), polikliniky a špecializované ambulancie.
Aj v rámci toho istého medicínskeho odboru môže toto rozdelenie pokračovať. V psychiatrii sú teda ambulancie pre mentálne retardovaných, pre osoby s deviantným správaním, narkologické liečebne a špecializované psychiatrické liečebne.
V súvislosti s objemom a smerovaním poskytovanej lekárskej starostlivosti môže byť ošetrujúci tím viac-menej homogénny. V psychiatrii nie je „štrukturálnou jednotkou“ rozboru medziľudských vzťahov len „lekár – pacient“, ale celý systém: lekár, pacient, lekársky psychológ, sociálny pracovník, rehabilitátor.
Bohužiaľ, ďalšie poznámky N.I. Melčenka, systém organizácie lekárskej práce v psychiatrických liečebniach je stále do značnej miery rutinný a rigidný, vybudovaný na princípe potláčania osobnosti. Podmienky vytvorené pre medziľudský konflikt „lekár – pacient“ sú často stanovené v samotnom systéme organizácie práce psychiatrickej liečebne: stretnutia lekára a pacienta pripomínajú návštevy vyšetrovateľa u väzňa. Bolestivá disociácia jednotlivca je umocnená stratifikáciou tímu, v ktorej namiesto zohraného tímu pracujú multiorientovaní špecialisti; nebol vyvinutý jednotný terapeutický štýl. Navyše, izolácia pacienta od okolia, jeho túžba po autizme je umocnená ľahostajným postojom lekárskeho tímu k jeho izolácii (čo napomáhajú najmä mreže a zámky). Obranné reakcie pacienta, napríklad agresivita, prechádzajú do ešte väčšej agresivity a zosilňujú ju.
Lekársky tím, terapeutická komunita pred začatím liečby musí mať spoločné ciele a zámery, t.j. pôsobiť ako jeden monolitický tím. Spoločnosť spočíva v rozumnom rozdelení funkcií s cieľom spojiť spoločné úsilie.
Prostredie liečebného ústavu, jeho psychologická klíma môže mať na pacienta škodlivý alebo liečivý vplyv. Nemocničné prostredie začína interiérom budovy. Terapeutické prostredie v nemocnici implikuje hygienu a estetiku, kult stretávania sa s pacientom, systém informovania pacienta o podmienkach v nemocnici a liečebnom režime, jednotný štýl správania pre všetkých členov tímu. Napätie medzi členmi tímu zvyšuje pacientovu úzkosť.
Dôležité je umiestnenie pacientov na oddelenie v nemocnici, keďže na oddelení je spravidla vytvorený špeciálny tím. Môže byť harmonický, alebo naopak charakterizovaný napätím vo vzťahoch, čím vzniká negatívny egrotogénny vplyv. Presun z oddelenia na oddelenie, z oddelenia na oddelenie môže pacient vnímať ako mieru obmedzenia a trestu.
Zásady humánneho zaobchádzania s pacientom vyžadujú rešpektovanie jeho osobnej dôstojnosti a absenciu frustrácie základných potrieb. Frustrácia pacienta v nemocnici sa často prejavuje takzvaným syndrómom hospitalizmu. Aby ste zabránili jeho rozvoju, nezabudnite, že:
- steny sa hoja - pacient musí cítiť bezpečnosť svojej polohy. Dekor a štýl služieb by mali byť blízko domácej atmosfére;
- na stretnutie pacienta s jeho návštevníkmi by sa malo vyhradiť osobitné miesto a čas;
- je potrebné dodržiavať psychologické normy, predovšetkým odstrániť strach a úzkosť v procese vyšetrenia, diagnostiky, prípravy na významné postupy;
- je potrebné zabezpečiť správnu prezentáciu informácií o chorobe a jej liečbe pomocou pozitívneho jazyka (namiesto taktiky zastrašovania s negatívnym výsledkom terapie sa zamerať na pozitívny výsledok včasnej liečby.
- Pozri: Chalaya E.B. Vnútorný obraz ochorenia u pacientov s neskorým obdobím ischemickej cievnej mozgovej príhody // Neuropsychológia a psychofyziológia individuálnych rozdielov. - M, -Orenburg, 2000. - S. 60-75.
- Pozri: Psychológ v zdravotníctve: problematika diagnostiky, korekcie a supervízie / Ed. N.I. Melčenko a G.V. Akopova. - Samara: GPU Samara, 1999. - S. 16-38.