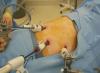
Il nervo pudendo è una struttura accoppiata formata su entrambi i lati del corpo da rami accoppiati dei nervi spinali. Lo scopo principale è quello di fornire innervazione agli organi presenti sia nell'uomo che nella donna: la zona perineale, il muscolo che solleva l'ano, gli sfinteri del retto e della vescica. Inoltre, ci sono alcune differenze nella struttura: ad esempio, negli uomini fornisce sensibilità, così come nei vegetativi dello scroto, nei corpi cavernosi e nelle donne fornisce le stesse funzioni in relazione al clitoride, alle grandi e piccole labbra. Lo schiacciamento del nervo pudendo è comunemente chiamato una patologia che può causare molto disagio, molto spesso la causa è la neuropatia compressiva.
Diamo un'occhiata ai sintomi e ai metodi di trattamento di questa patologia.
Ragioni per lo sviluppo
Il principale fattore eziologico che può provocare la neuropatia genitale è il pizzicamento del nervo pudendo, che si verifica nel canale di Alcock. È a questo proposito che gli esperti chiamano la malattia “sindrome del canale di Alcock”.

La malattia può progredire a causa della formazione di un'ernia o di lesioni nella zona inguinale. - Questo è il risultato delle cicatrici muscolari che iniziano a formarsi. Di norma, ciò si verifica dopo un infortunio o un intervento chirurgico.
La neuropatia può anche svilupparsi come risultato dei seguenti fattori:
- travaglio prolungato;
- presenza di fratture ossee pelviche;
- ipertono della ghiandola piriforme;
- herpes;
- tensione nel muscolo otturatore interno;
- la presenza di neoplasie maligne nella zona pelvica;
- spasmo dei muscoli situati nell'ano;
- Danni ai nervi dovuti al ciclismo o all'equitazione.

Un esame aiuterà a determinare esattamente se esiste una patologia. Per fare ciò, è necessario contattare un neurologo, prescriverà misure diagnostiche per stabilire una diagnosi.
Principali sintomi
I sintomi della neuropatia variano. Il sintomo principale è un cambiamento nella funzione degli organi che si trovano nella pelvi. Una persona può avere un disturbo della sensibilità o problemi con il sistema autonomo. Inoltre, un cambiamento nella sensibilità può essere accompagnato da una sindrome dolorosa pronunciata e, per quanto riguarda il sistema autonomo, si verificherà una disfunzione delle ghiandole e di altre strutture costituite da fibre muscolari lisce.
Anche i disturbi trofici nell'epidermide dello scroto, del perineo e dell'area vicino all'ano sono un sintomo che potrebbe essersi verificata una violazione.
 Considera i sintomi della patologia:
Considera i sintomi della patologia:
- disfunzione degli organi genitali;
- sensazione di corpi estranei nella zona inguinale;
- sensazioni spiacevoli nella zona inguinale - sensazione di bruciore, forte prurito;
- dolore di natura dolorante - nella zona pelvica;
- eccessiva sensibilità dell'epidermide nella zona inguinale;
- dopo la minzione, il paziente avverte disagio accompagnato da dolore;
- Potrebbe esserci un falso bisogno di svuotare la vescica.
Meno comunemente, in patologia si possono notare i seguenti sintomi:
- stipsi;
- dolore durante il coito;
- sentirsi come se i muscoli del perineo fossero insensibili.
Gli esperti hanno anche scoperto che la malattia aumenta l’ansia e in alcuni casi provoca addirittura depressione. Come malattia concomitante, la patologia può anche accompagnare la malattia di Alzheimer.
Diagnosi e trattamento
 Per eseguire correttamente le misure diagnostiche, il paziente deve informare il medico di tutti i sintomi esistenti. Ad esempio, in presenza di patologia, il dolore diminuisce se il paziente è in posizione supina e aumenta se è seduto. Quando si applica il freddo, il paziente può anche provare un sollievo temporaneo: questo indica la presenza di neuropatia. Il medico può anche esaminare il paziente mediante palpazione per individuare aree caratteristiche di un nervo schiacciato.
Per eseguire correttamente le misure diagnostiche, il paziente deve informare il medico di tutti i sintomi esistenti. Ad esempio, in presenza di patologia, il dolore diminuisce se il paziente è in posizione supina e aumenta se è seduto. Quando si applica il freddo, il paziente può anche provare un sollievo temporaneo: questo indica la presenza di neuropatia. Il medico può anche esaminare il paziente mediante palpazione per individuare aree caratteristiche di un nervo schiacciato.
Sono prescritte le seguenti misure diagnostiche:
- esame ecografico - per determinare se ci sono disturbi nel flusso sanguigno attraverso l'arteria pudenda;
- Dopplerografia: eseguita per lo stesso scopo degli ultrasuoni;
- blocco della novocaina del tratto nervoso: verificare se il disagio scompare dopo la procedura.
Solo dopo aver stabilito la diagnosi, al paziente viene prescritta una terapia, il cui scopo principale è ripristinare i nervi e alleviare i sintomi spiacevoli nel perineo e nel bacino.


- I miorilassanti sono necessari per rilassare i muscoli del nervo genitofemorale.
- Anticonvulsivanti: alleviano il dolore, il Gabapentin è uno dei più popolari.
- Vengono prescritti anche sedativi per ridurre il dolore.
- Soluzioni di ormoni e anestetici - per bloccare il nervo pudendo - farmaci della classe Neuromultivite. Una volta utilizzato, la minzione e la defecazione dovrebbero normalizzarsi e il disagio dovrebbe scomparire.
- Supposte rettali o vaginali con un principio attivo come il Diazepam.
- L'uso di vitamine C e gruppo B - per normalizzare le condizioni generali.
- Tecniche fisioterapiche - fonoforesi, elettroforesi. Sono usati sullo sfondo della patologia cronica.
- L'esercizio terapeutico, selezionato individualmente per ciascun paziente, è necessario per massaggiare i muscoli del perineo.
Se tutti i metodi di cui sopra sono inefficaci, al paziente viene prescritta la decompressione chirurgica.

Misure preventive
In alcuni casi, la malattia tende a recidivare, se il paziente non segue determinate regole. I medici dicono che quando si verifica nuovamente il pizzicamento del nervo sciatico, i sintomi diventano più pronunciati e sarà più difficile curare la patologia. Per evitare ricadute, è necessario attenersi alle seguenti raccomandazioni specialistiche:
- se una persona pratica professionalmente l'equitazione o il ciclismo, è necessario fare delle pause e prendere precauzioni per proteggere la zona inguinale da eventuali danni;
- la trazione in caso di frattura dell'anca deve essere effettuata utilizzando un fissatore perineale, che abbia un'area di appoggio non superiore a 9 cm, e deve essere presente anche un cuscinetto ammorbidente;
- la somministrazione di una soluzione di solfato di magnesio per via intramuscolare (se sono previste dosi elevate) deve essere effettuata con cautela per evitare il verificarsi di necrosi ischemica dei muscoli dei glutei.
Se il paziente nota sintomi o dolori spiacevoli, è necessario fissare un appuntamento con il medico il prima possibile.
Nervo femorogenitaleè un nervo formato dal plesso dei nervi spinali lombari superiori. Il suo percorso corre lungo la superficie anteriore del muscolo grande psoas, perforandone lo spessore. Passando dietro l'uretere, il nervo si precipita nel canale inguinale. Il nervo genitale femorale si ramifica in profondità nel muscolo e forma due rami: il ramo femorale e il ramo inguinale.
Il ramo femorale si trova in corrispondenza dei vasi iliaci esterni, situato posteriormente e lateralmente ad essi. Il ramo si estende dietro la fascia iliaca, la aggira davanti e entra già nella lacuna vascolare. Qui il ramo femorale si trova anteriormente ed esternamente all'arteria femorale. Passa poi attraverso la fascia lata della coscia, che si trova nell'apertura sottocutanea e forma una rete di rami nella pelle di questa zona. Una parte separata della rete nervosa penetra sotto il legamento inguinale e, passando attraverso la fascia lata femorale, si divide nuovamente. La divisione in altri rami avviene qui nella pelle del triangolo femorale. Il percorso del ramo femorale può considerarsi concluso sotto forma di ricongiungimento con il nervo ileoinguinale e con i rami cutanei anteriori del nervo femorale.
Il ramo genitale del nervo femorale genitale si trova nella regione del muscolo grande psoas, sulla sua superficie anteriore. Il ramo genitale passa accanto al ramo femorale lungo un percorso identico, cioè in relazione ai vasi iliaci esterni, verso l'esterno da essi. Inoltre, il suo percorso si trova nel canale inguinale, verso l'anello superficiale. Negli uomini il ramo genitale emerge in unione con il funicolo spermatico; nelle donne - insieme al legamento rotondo dell'utero.
Nel corpo maschile, il ramo genitale del nervo femoro-genitale innerva la pelle dello scroto e, ramificandosi, dirige la sua rete verso il muscolo che eleva il testicolo maschile. Inoltre, le vie nervose ramificate vanno nella pelle dello scroto, nel guscio carnoso dello scroto e poi nelle parti medio-superiori della coscia.
Nel corpo femminile il ramo riproduttivo si moltiplica nel legamento rotondo dell'utero, sulla pelle dell'anello inguinale e nella zona delle grandi labbra. Successivamente, il ramo genitale si fonde con il ramo femorale.
Malattie nervose
Una sindrome caratteristica con danno al nervo femorale genitale: dolore intenso, indolenzimento e formicolio nell'area della regione glutea e anogenitale. Il dolore si verifica sulla superficie interna e anteriore della coscia - su 1/3 di essa.
L'intensità del dolore aumenta quando il paziente cammina, si siede e soffre anche durante i movimenti intestinali. Durante l'esame diagnostico, in cui il paziente cerca di toccare la spalla opposta con il ginocchio, si avverte un forte dolore. Di norma, quando il nervo genitofemorale è danneggiato, si osserva l'assenza del riflesso cremasterico o una sua diminuzione. La malattia può causare una leggera interruzione degli sfinteri esterni degli organi pelvici. I prerequisiti per l'insorgenza della neuropatia del nervo sono l'impatto su di esso nell'area della curva attraverso la colonna vertebrale ischiatica o attraverso il legamento sacrospinoso. Un'altra causa di neuropatia può essere la compressione del nervo da parte del muscolo piriforme quando è teso.
Le cause del danno al nervo genitofemorale possono essere non solo fattori di compressione, che sono anche responsabili del danno al nervo ileoipogastrico e al nervo ileoinguinale. Inoltre, la formazione della malattia può essere facilitata dalla compressione sul ramo femorale, che si trova sotto il legamento inguinale nello spazio vascolare, o dalla compressione del ramo genitale nel canale inguinale. La malattia può essere acquisita a seguito di un intenso lavoro fisico, dopo un intervento chirurgico nella zona inguinale. Anche i processi locali di cicatrizzazione adesiva possono provocare la malattia.
Segni e sintomi di danno al nervo femorale genitale:
- parestesie e dolore nella zona inguinale
- dolore ai genitali esterni
- dolore con tensione addominale e flessione-estensione dell'anca
- dolore al testicolo, con dolore che si irradia alla parte superiore della superficie femorale interna quando il paziente si alza
- il dolore si manifesta palpando la regione inferiore del legamento di Poupart verso il lato esterno dell'arteria femorale
- sensazione di dolore alla palpazione dell'area dell'anello inguinale
- chiaro segno di Wasserman
- formazione di ipoestesia
Le neuropatie del nervo ileoinguinale e del nervo ileoipogastrico presentano sintomi simili. In rari casi, la neuropatia del nervo femorale genitale contribuisce allo sviluppo di danni al nervo inguinale. Il motivo è la stretta vicinanza anatomica dei nervi. I segni e le cause del danno a questi nervi sono identici, tuttavia la disfunzione sensoriale è aggravata nelle aree prossimale e mediale dei genitali.
POTREBBE INTERESSARTI:
Nervo pudendo schiacciato negli uomini e nelle donne

Il “pudendo” o nervo pudendo (n. Pudendus) è molto spesso la causa del dolore pelvico cronico che si manifesta negli adulti. La causa più comune di ciò è la neuropatia da compressione. Inoltre, il “pizzicamento” del nervo pudendo è tre volte meno comune negli uomini che nelle donne.
Un po' di anatomia
Il nervo pudendo è di piccola lunghezza, ma è un nervo molto importante di quest'ultimo, se si va dal cervello, al plesso sacrale. Si trova nella cavità pelvica, lungo il percorso circonda l'ischio. Si divide ulteriormente in tre rami: il nervo rettale, perineale e dorsale del pene (clitoride). Le sue funzioni sono molteplici:
- innerva il muscolo elevatore dell'ano;
- innerva lo sfintere anale;
 sfintere
sfintere
- dà rami ai muscoli del perineo;
- innerva gli organi genitali: corpi cavernosi del pene negli uomini, clitoride nelle donne;
- dona sensibilità alla pelle dei genitali esterni e dell'ano;
- innerva lo sfintere dell'uretra.
Come puoi vedere, questo nervo gioca un ruolo importante non solo nella vita intima di una persona, ma anche nella minzione e nella defecazione. Il nervo pudendo contiene un gran numero di fibre autonome, che assicurano il “lavoro inconscio” degli sfinteri. Dopotutto, una persona non pensa mai, controlla o contrae consapevolmente i muscoli per non defecare o urinare accidentalmente in pieno giorno. Ciò viene fatto dalle fibre nervose autonome che entrano nel lume del nervo pudendo.
 Il nervo pudendo nel corpo maschile (in giallo)
Il nervo pudendo nel corpo maschile (in giallo)
Questo nervo può essere schiacciato dal muscolo piriforme, che si trova nella cavità pelvica, oppure essere schiacciato tra due legamenti.
Inoltre, il nervo può essere danneggiato, ad esempio, a causa di un incidente stradale o di una caduta da una grande altezza, che provoca una frattura delle ossa pelviche. Una causa abbastanza comune di dolore pelvico cronico è il danno ai nervi durante il parto, così come il coinvolgimento del tronco nervoso nella crescita di una neoplasia maligna.
Inoltre, attività come l’equitazione o il ciclismo possono anche portare alla neuropatia compressiva del pudendo nel tempo.
Sintomi della neuropatia del pudendo
Come con qualsiasi lesione neuropatica, tutti i sintomi consistono in dolore, disturbi sensoriali, disturbi autonomici e debolezza muscolare. Un nervo pudendo schiacciato si manifesta con i seguenti sintomi:
- sensazioni dolorose nel perineo;
- disagio nell'ano e nei genitali;
- sensazione di dolore bruciante;
- diminuzione della sensibilità della pelle in queste aree, “pelle d'oca strisciante”;
- una sgradevole sensazione di corpo estraneo nell'uretra e nell'ano;
- incontinenza fecale e urinaria. Può essere incompleto e manifestarsi sotto forma di spotting o di incontinenza urinaria a goccia;
- disturbi sessuali: impotenza, anorgasmia.
Il pizzicamento del nervo pudendo nelle donne provoca i suddetti sintomi anche nel terzo inferiore della vagina.
Un nervo pudendo schiacciato negli uomini, oltre a quanto sopra, può causare dolore durante i rapporti sessuali.
La natura stessa del dolore diventa bruciante, toccare la pelle diventa terribilmente spiacevole. Si verificano sensazioni di scosse elettriche, sensazione di corpo estraneo caldo o freddo, problemi con la minzione e la defecazione e altri sintomi vari e spiacevoli.
Sulla diagnosi della neuropatia
Con sensazioni così spiacevoli e dolorose, una persona non è incline a sopportare a lungo, come, ad esempio, con dolore al braccio o alla gamba. Pertanto, molto spesso si rivolge a un neurologo o proctologo se i disturbi dello sfintere anale sono gravi e ci sono problemi di ritenzione urinaria e fecale.
Meno spesso, il paziente consulta un terapista sessuale, ma uno specialista competente dovrebbe, con l'aiuto di domande di base, identificare i disturbi organici e indirizzare il paziente a uno specialista. La neuropatia del nervo pudendo viene diagnosticata sulla base dei seguenti reclami e studi;
- reclami dei pazienti, discussi in dettaglio sopra;
- la natura del dolore, che indica cambiamenti neuropatici (bruciore, strisciante "pelle d'oca", tutti i tipi di prurito, disagio al tatto);
- un processo di blocco terapeutico e diagnostico con novocaina di questo nervo riduce in modo affidabile la gravità dei sintomi o allevia completamente il paziente dalla sofferenza per il periodo di azione della novocaina - da 12 ore a 3 giorni;
- Quando si esegue un'ecografia del perineo e della pelvi con l'ecografia Doppler, quasi sempre con neuropatia ischemica da compressione del nervo pudendo, si osserva una diminuzione della velocità volumetrica del flusso sanguigno nella vicina arteria pudenda. Ciò avviene “per compagnia”: l'arteria pudenda passa insieme al nervo negli stessi canali, ed il suo restringimento conferma indirettamente la compressione del nervo pudendo;
- Un importante criterio diagnostico è che il dolore aumenta se la persona si siede e diminuisce se la persona è sdraiata sulla schiena. Inoltre, la neuropatia del nervo pudendo è caratterizzata da un danno unilaterale. I disturbi si verificano dallo stesso lato;
- i pazienti spesso notano che se applicano il freddo sul perineo, ciò provoca sollievo e il dolore bruciante diminuisce. Questo sintomo indica la natura neuropatica del danno nervoso.
Oltre a questi criteri diagnostici, è possibile palpare il perineo per identificare punti dolorosi caratteristici che riflettono lo spasmo del muscolo piriforme.
È importante che la patologia di questo nervo abbia una profonda connessione con la progressione della sindrome miofasciale. Questa sindrome è più difficile da trattare perché i muscoli sono localizzati in profondità.
Inoltre, la neuropatia del pudendo peggiora la depressione, l’ansia e rende le persone più suscettibili agli eventi negativi.
Trattamento della neuropatia
Come in tutti gli altri casi, la terapia per questa malattia deve essere completa. I principi base del trattamento sono i seguenti:
- impatto sulla natura neuropatica del dolore con l'aiuto di gabapentin (Tebantin, Lyrica);
- condurre blocchi nervosi regolari con anestetici e ormoni;
- effetti fisioterapici: fonoforesi, terapia Amplipulse, elettroforesi;
- rilassanti muscolari ad azione centrale (Mydocalm). Permette di rilassare i muscoli, anche riducendo il tono del muscolo piriforme;
- Vitamine del gruppo B incluse nel blocco, nonché forme di compresse.
A volte il trattamento richiede il supporto di uno psicologo, viene eseguita una terapia correttiva e vengono prescritti antidepressivi. A volte è necessario prescrivere supposte rettali o vaginali con diazepam ed eseguire esercizi speciali. Il loro significato è il rilassamento graduale: la compressione dei muscoli del perineo.
 Dovresti scoprire quali esercizi devi fare quando il nervo pudendo viene pizzicato
Dovresti scoprire quali esercizi devi fare quando il nervo pudendo viene pizzicato
Se il trattamento conservativo è inefficace, vengono eseguiti interventi chirurgici decompressivi, eseguiti in centri per il trattamento del dolore pelvico cronico.
Va ricordato che il trattamento della neuropatia del nervo pudendo è un processo lungo ed è necessario seguire tutte le istruzioni degli specialisti per almeno 6 mesi.
Neuropatia del nervo femorale
Neuropatia del nervo femorale- sconfitta n. femorale di varie eziologie, portando all'interruzione della conduzione degli impulsi nervosi attraverso di essa. Le manifestazioni cliniche dipendono dall'argomento della lesione e possono includere dolore e disturbi sensoriali lungo la superficie anteromediale della coscia e della parte inferiore della gamba, difficoltà a camminare a causa di movimenti estensori alterati del ginocchio, ecc. Nella diagnosi di neuropatia n. femoralis si basano sugli ultrasuoni dei nervi e sui dati EMG. Le tattiche terapeutiche comprendono l'eliminazione della compressione nervosa, la terapia metabolica, vascolare, antinfiammatoria, analgesica e decongestionante, la terapia fisica e la miostimolazione elettrica.
Neuropatia del nervo femorale
La neuropatia del nervo femorale fu descritta per la prima volta nel 1822 con il nome di “neurite crurale anteriore”. Oggi è una delle varianti più comuni tra le mononeuropatie degli arti inferiori. Nonostante i quasi 200 anni di storia dello studio della neuropatia femorale e la sua sufficiente prevalenza, rimane per certi versi una malattia poco conosciuta. Una consapevolezza insufficiente sia dei medici generici che di alcuni specialisti nel campo della neurologia porta al fatto che la neuropatia del nervo femorale è spesso considerata una patologia vertebrogenica (sindrome radicolare, mielopatia, ecc.) O una manifestazione di polineuropatia. Ciò è facilitato dall'ampia variabilità dei sintomi, dai disturbi puramente sensoriali alla predominanza della disfunzione motoria, a seconda dell'argomento della lesione.
Caratteristiche anatomiche del nervo femorale
Il nervo femorale (n. femoralis) origina da 3 radici spinali lombari L2, L3 e L4, che fondendosi formano un unico tronco nervoso. Quest'ultimo si estende tra i muscoli iliaco e grande psoas, scende fino al legamento inguinale, passando sotto il quale emerge sulla superficie anteriore della coscia, dove si divide in rami cutaneo (sensoriale) e muscolare (motore) e nel nervo safeno. . Nel segmento dell'ileopsoas, il nervo femorale innerva i muscoli tra i quali passa. La loro funzione è quella di flettere e supinare l'anca e, con l'anca fissa, flettere la colonna lombare, consentendo al busto di inclinarsi in avanti.
I rami muscolari che nascono dal nervo femorale dopo che è passato sotto il legamento inguinale innervano i muscoli responsabili della flessione dell'anca e dell'estensione del ginocchio. I rami cutanei forniscono suscettibilità sensoriale alla superficie anteriore e leggermente interna della coscia. Il nervo safeno è separato dal n. femoralis nella zona del legamento inguinale, corre davanti lungo la coscia, quindi prende una direzione mediale ed entra nel canale intermuscolare di Gunter (canale adduttore), all'uscita del quale passa lungo il bordo mediale dell'articolazione del ginocchio, dove emette il ramo infrapatellare, innervando la superficie anteriore della rotula. Successivamente, il nervo safeno corre lungo il bordo mediale della gamba e del piede, raggiungendo la base dell'alluce. Fornisce sensibilità alla pelle della parte inferiore della gamba davanti e sulla superficie mediale, nonché alla pelle del bordo mediale del piede.
Cause della neuropatia del nervo femorale
La patologia del nervo femorale a livello dell'ileopsoas è spesso causata dalla sua compressione a seguito di spasmi muscolari o emorragie nel muscolo psoas che si verificano quando è sovraccarico o lesionato. Meno comunemente, la neuropatia del nervo femorale è causata da ematomi o tumori retroperitoneali (sarcomi, linfomi). Gli ematomi possono formarsi nell'emofilia, nella trombocitopatia e nella trombocitopenia; come complicazione della terapia anticoagulante utilizzata per tromboembolia e trombosi, soprattutto in pazienti con aneurisma dell'aorta addominale. Sono stati descritti casi di neuropatia femorale causati da danni ai nervi durante appendicectomia, operazioni sugli ureteri e sui reni, nonché borsiti e ascessi dei muscoli ileopsoas.
Le cause della compressione del nervo femorale nell'area del legamento inguinale possono essere: linfogranulomatosi inguinale, ernia femorale, compressione del nervo da parte del legamento inguinale durante una lunga posizione forzata dell'anca (anche durante interventi chirurgici). Il danno ai nervi è possibile durante le operazioni sull'articolazione dell'anca, il trattamento chirurgico delle ernie inguinali, ecc.
L'insorgenza di neuropatia femorale a livello del canale di Gunter si osserva con sovraccarico professionale o sportivo dei muscoli adduttori della coscia che formano questo canale. Meno comunemente, la tensione muscolare è causata da instabilità o anomalie dell’articolazione del ginocchio. La neuropatia iatrogena può svilupparsi come complicanza della chirurgia del ginocchio.
Neuropatia isolata del ramo infrapatellare n. femoralis è spesso idiopatica, ma può essere associata a tromboflebite, vene varicose e traumi minori ripetitivi al ginocchio.
Sintomi della neuropatia del nervo femorale
Il complesso dei sintomi clinici della neuropatia femorale dipende dall'argomento del processo. Quando la patologia si verifica a livello dell'ileopsoas, si sviluppa una gamma completa di sintomi, inclusi disturbi sensoriali, motori e autonomo-trofici in tutta l'area innervata dal nervo femorale. In rari casi, con un'elevata divisione del nervo, si possono osservare solo disturbi sensoriali o solo motori, a volte un quadro a mosaico di disturbi motori e sensoriali.
La neuropatia completa del nervo femorale è accompagnata solo da una rottura parziale dei muscoli ileopsoas, a causa della loro innervazione alternativa. Pertanto, la flessione e la supinazione dell'anca non sono praticamente compromesse. La paresi del muscolo quadricipite, responsabile del raddrizzamento della gamba all'altezza dell'articolazione del ginocchio, è più pronunciata. A causa della difficoltà di estensione, i pazienti cercano di non piegare la gamba all'altezza del ginocchio. Correre e camminare sono difficili, soprattutto quando è necessario salire le scale. L'andatura cambia. La gamba è fissata in una posizione di iperestensione. Manca il riflesso del ginocchio.
I disturbi sensoriali comprendono disturbi della percezione tattile e del dolore sulla superficie interna anteriore della coscia e della parte inferiore della gamba e sul bordo mediale del piede. Nella stessa zona si osservano cambiamenti trofici e vegetativi ed è possibile dolore irritante. Quando si giace sullo stomaco, si manifestano sintomi di tensione: dolore lungo la superficie anteriore della coscia quando si cerca di sollevare il più possibile la gamba dritta (sintomo di Wassermann) o piegare la gamba all'altezza dell'articolazione del ginocchio (sintomo di Mickiewicz).
La neuropatia del nervo femorale quando è interessato nella zona del legamento inguinale è in generale simile al quadro clinico sopra descritto. Con un'origine elevata del nervo safeno si possono osservare prevalentemente disturbi del movimento. Insieme ai sintomi di tensione, viene rilevato dolore quando si preme al centro del legamento inguinale.
La compressione del tronco del nervo femorale nel canale di Gunter è caratterizzata da ipoestesia dolorosa e tattile della pelle del bordo mediale dell'articolazione del ginocchio, della superficie interna anteriore della gamba e del bordo interno del piede. Nella stessa area si osservano parestesie e dolore, che aumentano di intensità quando si estende la parte inferiore della gamba. Quest'ultimo costringe il paziente a camminare e stare in piedi con la gamba leggermente piegata all'altezza del ginocchio. Il riflesso del ginocchio non è compromesso. Il dolore viene rilevato nel punto di uscita del nervo safeno dal canale adduttore, il sintomo di Tinel è la comparsa di parestesie lungo il nervo quando viene picchiettato con un martello neurologico.
La neuropatia del nervo femorale con danno isolato al ramo infrapatellare si manifesta con parestesia e intorpidimento della pelle sopra la rotula, dolorabilità della punta del nervo safeno e segno di Tinel positivo.
Diagnosi di neuropatia del nervo femorale
Fare una diagnosi di neuropatia femorale richiede un esame attento e approfondito della lesione da parte di un neurologo. La radiografia della colonna vertebrale non è molto istruttiva, poiché spesso la neuropatia del nervo femorale si verifica in pazienti che hanno già cambiamenti nella colonna vertebrale (spondiloartrosi, osteocondrosi, ecc.) E la patologia della colonna vertebrale rilevata radiograficamente non lo fa in alcun modo. escludere la presenza di neuropatia. In questi casi, la neuropatia è supportata dalla natura neurale, piuttosto che segmentale, dei disturbi identificati durante un esame neurologico. L'EMG aiuta a risolvere situazioni diagnostiche controverse. Nella neuropatia si evidenzia un rallentamento della conduzione degli impulsi lungo il nervo femorale, una diminuzione dell'ampiezza della risposta M, segni di denervazione nei muscoli innervati dal nervo femorale e l'assenza di tali segni nei muscoli paravertebrali del nervo femorale. i segmenti L2-L4.
Un metodo relativamente nuovo ma promettente per lo studio dei tronchi nervosi periferici è l'ecografia, che può essere utilizzata per valutare l'integrità del nervo, identificarne i cambiamenti tumorali, il gonfiore, la deformazione adesiva della cicatrice e i processi degenerativi. La diagnostica ecografica del nervo femorale (ultrasuoni del nervo) con test dinamici consente di determinare il grado della sua mobilità nel canale adduttore.
Il danno al nervo femorale deve essere differenziato dalle radicolopatie vertebrogeniche L2-L4, dalla plessopatia lombosacrale (soprattutto in presenza di diabete mellito), lesioni del ginocchio o gonartrosi. Per escludere patologie dello spazio retroperitoneale, è necessario condurre un'ecografia, una TC o una risonanza magnetica.
Trattamento della neuropatia del nervo femorale
Le tattiche di trattamento sono in gran parte determinate dall'eziologia della neuropatia femorale. Se il nervo femorale è compresso da un ematoma retroperitoneale, viene eseguito un intervento chirurgico urgente. Il trattamento chirurgico è necessario anche in caso di danno traumatico ai nervi con la sua interruzione quasi completa. Altrimenti è sufficiente il trattamento conservativo. Si basa sulla terapia decongestionante, sulla riduzione del dolore, sul miglioramento dell'afflusso di sangue e sul metabolismo del nervo femorale.
La terapia antiedematosa e antinfiammatoria con glucocorticoidi viene effettuata nei casi di compressione del nervo femorale nei canali intermuscolari o sotto il legamento inguinale. In questo caso, soluzioni di glucocorticoidi (idrocortisone, diprospan) in combinazione con anestetici locali (lidocaina, novocaina) vengono iniettate direttamente nell'area di compressione sotto forma di blocchi. Se il dolore è intenso, all'uso di FANS e analgesici si associa la prescrizione di antidepressivi (amitriptilina) o anticonvulsivanti (topiramato, pregabalin, gabapentin). Per il ripristino funzionale del nervo femorale, la terapia vasoattiva (pentossifillina, acido nicotinico) e metabolica (vitamine B6, B1 e loro combinazioni) è di grande importanza.
In caso di paresi del muscolo quadricipite e dei muscoli lomboiliaci, sono necessari esercizi di terapia fisica, elettromiostimolazione e farmaci che migliorano la trasmissione neuromuscolare (ipidacrina, neostigmina) per prevenire l'atrofia muscolare e le contratture.
Neuropatia del pudendo

Il sintomo principale della neuropatia del nervo pudendo (PN) è il dolore in una o più aree innervate dal n. pudendus (nervo genitale o pudendo) o i suoi rami. Queste sono le aree del retto, dell'ano, dell'uretra, del perineo e dei genitali. Un sintomo tipico è che il dolore aumenta quando si è seduti (di solito diminuisce quando si è sdraiati) e progredisce durante il giorno. Inoltre, il dolore durante la defecazione e i rapporti sessuali è tipico della neuropatia PN. Possono verificarsi lievi disturbi dello sfintere.


Qualche parola sull'anatomia della PN. Il nervo pudendo contiene sia fibre afferenti (sensibili, sensoriali) che efferenti (motrici, motorie), che causano disturbi sensoriali e motori degli organi corrispondenti. Essendo la sezione caudale del plesso sacrale (S 2(3) - S 4), il PN (n. pudendus) esce attraverso il forame infrapiriforme (apertura infrapiriforme), dalla cavità pelvica insieme a a. pudenda interna (arteria genitale interna). Quindi si piega attorno alla parte posteriore della spina ischiadica (ischiadica) o legamento sacrospinoso e attraverso il forame ischiadicum minus (forame sciatico minore) entra nella fossa ischiorettale (fossa ischiorettale), dove si trova sulla superficie della fascia otturatoria (fascia otturatoria). e poi passa attraverso il canale di Alcock (che è formato dalla fascia divisa del muscolo otturatore interno). Al foro ischiadicum majus (grande foro sciatico) dal n. pudendus si dirama - n. perforans ligamentum tuberososacrum, che perfora il legamento corrispondente e scende fino alla zona della tuberosità ischiatica, giacendo sotto m. gluteo massimo (muscolo gluteo massimo). Raggiunto il bordo inferiore di m. glutaeus maximus, il ramo perforante circonda il muscolo e si dirige attraverso la fascia verso la pelle della regione glutea.

Nella fossa ischiorettale, in corrispondenza della tuberosità ischiatica, dal nervo pudendo partono i seguenti rami:
1. Nervi rettali inferiori, nn. haemorrhoidales inferiores (spesso partono dal nervo pudendo prima che entri nel forame ischiadicum minus), tronchi corti, sparsi in numerosi rami diretti in avanti e medialmente al m. sfintere dell'ano esterno (muscolo esterno dello sfintere anale) e alla pelle attorno all'ano (ano).
2. Nervo perineale, n. perinei, dalla sua origine si estende in avanti e medialmente e si divide in nn. scrotales (labiales) posteriores (nervi dello scroto o delle labbra) - alla pelle del perineo e dello scroto (labbra grandi nelle donne) e rami muscolari (rami muscolari) - a m. trasverso perinei superficiale, mm. bulbo - et ischiocavernosi. N. perinei si anastomizza con n. haemorrhoidalis inferiore e il ramo perineale del n. cutaneo femorale posteriore.
3. Nervo dorsale del pene maschile (clitoride), n. pene dorsale (clitoride), è diretto dalla tuberosità ischiatica in avanti e medialmente insieme all'arteria corrispondente, lungo la superficie interna dei rami inferiori dell'ischio e delle ossa pubiche, sopra il diaframma urogenitale. Dare rami a m. transversus perinei profundus e m. sfintere uretrae membranaceae, n. Il pene dorsale passa attraverso il diaframma urogenitale e si trova ai lati del lig. pene sospensorio, diretto al dorso del pene (clitoride). Camminando insieme a a. pene dorsale (clitoride) sulla parte posteriore del pene, si dirama diversi rami verso la pelle del pene e nel corpo cavernoso e termina con diversi rami nella zona del glande. Nelle donne i rami terminali del n. la clitoride dorsale si estende nello spessore delle grandi labbra e delle piccole labbra.
Pertanto, il NP fornisce innervazione ai muscoli elevatore dell'ano e coccigeo, allo sfintere anale, al muscolo perineale trasverso, al muscolo bulbocavernoso, alla pelle della parte anteriore dell'ano, alla parte posteriore dello scroto o delle grandi labbra, alla pelle delle pene o clitoride e l'uretra e lo sfintere uretrale.
Le cause della neuropatia PN sono ancora dibattute, ma la più nota è la compressione del nervo pudendo nel canale di Alcock (formato dalla fascia divisa del muscolo otturatore interno). Inoltre, la compressione del NP può svilupparsi a causa della compressione tra i legamenti sacrospinoso e sacrotuberoso. Come riportato da A. Shafik (1991), R. Robert (1991), la compressione del nervo pudendo negli uomini e nelle donne avviene in un rapporto di 1:3. Altre cause sono: sindrome del piriforme, danni al nervo pudendo durante il parto, traumi pelvici e neoplasie maligne. Pertanto, per qualsiasi dolore pelvico cronico, è consigliabile eseguire una risonanza magnetica degli organi pelvici. Anche il ruolo del virus dell'herpes viene discusso attivamente: la prova indiretta è l'efficacia dell'aciclovir e del valaciclovir in alcuni casi di neuropatia PN.

Esistono i cosiddetti criteri di Nantes per la PN, che sono stati sviluppati da J.J. Labat, R. Robert, G. Amarenco (questi criteri sono stati discussi e ratificati dal gruppo di lavoro multidisciplinare a Nantes [Francia] il 23-24 settembre 2006 [criterio di Nantes] e successivamente approvati dal SIFUP PP). Sono stati individuati cinque criteri principali:
1 . dolore nella zona innervata dal nervo pudendo;
2 . Dolore predominante nella posizione seduta;
3 . il dolore non provoca disturbi del sonno (cioè non provoca il risveglio notturno del paziente);
4 . il dolore non causa gravi disturbi sensoriali;
5 . il blocco del nervo pudendo allevia il dolore.
Tipicamente, i pazienti descrivono il dolore con neuropatia PN come neuropatico, cioè bruciore, parestesia. Molto spesso, il dolore è localizzato su un lato. La sensazione di un corpo estraneo nel retto è molto tipica.
Si ipotizza che la disfunzione del nervo pudendo possa portare a sintomi di vescica iperattiva di origine prevalentemente sensoriale, a causa di un aumento del numero di fibre C nella vescica, nonché attraverso la sensibilizzazione incrociata negli organi che ricevono la stessa innervazione ( dal nervo pudendo) a causa delle vie di convergenza sensoriale nel bacino.
La diagnosi di neuropatia PN si basa sui criteri di Nantes sopra indicati, inoltre è necessario palpare i punti trigger m. piriforme e m. otturatorio per la diagnosi delle sindromi miofasciali. Quando si effettua un esame neurologico, il primo e, molto spesso, l'unico sintomo neurologico di danno al nervo pudendo è una violazione della sensibilità nell'area della sua innervazione. L'ecografia transvaginale con valutazione del flusso sanguigno in a. può aiutare a diagnosticare la compressione del nervo pudendo nel canale di Alcock. pudenda e v. pudenda, perché quando il nervo viene compresso, anche questi vasi vengono compressi e la velocità del flusso sanguigno sul lato interessato diminuisce.
I reclami di pazienti con neuropatia NP possono essere considerati manifestazioni di malattie del tratto urinario inferiore e, senza un esame neurologico dettagliato, la patologia NP può rimanere non diagnosticata per lungo tempo. Una conseguenza logica è il rilevamento piuttosto raro della neuropatia PN.
Trattamento della neuropatia del nervo pudendo. Il trattamento farmacologico di solito comprende pregabalin, iniziando con 75 mg due volte al giorno e aumentandolo fino a 600 mg/die. Per rilassare i muscoli vengono utilizzate supposte vaginali con diazepam e iniezioni di anestetici locali con glucocorticoidi nei muscoli interessati. Se l'effetto è positivo, la tossina botulinica viene somministrata sotto controllo EMG. Per la diagnosi e il trattamento viene utilizzato il blocco del nervo pudendo sotto controllo radiografico o ecografico. Tipicamente vengono somministrati 5 ml di bupivacaina allo 0,5% con 80 mg di triamcinolone - 3 iniezioni. Il trattamento chirurgico viene eseguito solo quando è accertata una compressione del nervo pudendo resistente alla terapia farmacologica. Attualmente vengono utilizzati gli approcci transgluteo e transshiorettale (indicazioni per la decompressione del nervo pudendo, la sua tecnica richiede ulteriori discussioni e studi).
Informazioni aggiuntiveÈ possibile ottenere informazioni sulla neuropatia del nervo pudendo nel “Forum sulla prostatite e il trattamento della prostatite” (www.hron-prostatit.ru) – argomento del forum “Sintomi della nevralgia del pudendo” [o copia salvata in formato PDF].
Neuropatia genitale

Neuropatia genitale- una malattia provocata da processi di compressione nell'area del plesso coccigeo e del nervo pudendo. Molto spesso, tali fenomeni si verificano in pazienti con pronunciati cambiamenti distrofici nei muscoli e nei legamenti del bacino, nonché nel muscolo piriforme.
La neuropatia del pudendo si manifesta più spesso sotto forma di dolore doloroso ai glutei, ai genitali e al retto. Inoltre, durante questa malattia si osserva una grave disfunzione sessuale, la defecazione e la minzione sono difficili. C'è un aumento del dolore quando si è seduti, quando si solleva troppo peso o ci si sforza. Molto spesso compare anche dolore nella regione iliaca. Durante la flessione dell'articolazione dell'anca, con forte compressione nella zona del sedile. Nel caso in cui la zona inguinale e quella genitale siano fortemente colpite dalla neuropatia, i muscoli pelvici sono notevolmente indeboliti e di conseguenza si verificano minzione frequente e involontaria e incontinenza fecale. La neuropatia del nervo ileoinguinale provoca disturbi sensoriali nelle aree genitali e anali.
Neuropatia genitale può essere localizzato in vari luoghi vicini ai genitali. In ogni caso, la ragione principale dello sviluppo della neuropatia genitale è il pizzicamento del nervo genitale. C'è neuropatia del nervo genitofemorale. Il nervo genitofemorale è formato dal ramo anteriore del nervo spinale ed è responsabile dell'innervazione dei muscoli dello scroto e della sua parte superiore, dell'interno della coscia e delle grandi labbra. Danni nell'area di questo nervo possono essere provocati da ernie e lesioni nella zona inguinale. Anche in questo caso si notano disturbi sensoriali. In particolare, si osserva un'interruzione dell'attività dei muscoli nella zona inguinale, si nota un forte dolore, soprattutto quando il corpo è in posizione eretta. In questa stessa zona, oltre al dolore, si possono notare anche gravi disturbi della sensibilità. Si verificano disturbi dell'attività motoria e aumento del dolore all'inguine alla palpazione. Anche la flessione dell'articolazione dell'anca porta ad un aumento del dolore.
La neuropatia del nervo ileoinguinale è un altro tipo di neuropatia genitale. Questo nervo è formato anche dai rami anteriori del nervo spinale ed è responsabile dell'innervazione dei muscoli addominali obliqui, della pelle dell'interno coscia e del pube, dello scroto prossimale e della parte superiore delle labbra. Spesso si osserva un danno al nervo pudendo in quest'area dopo infortuni e operazioni, durante la formazione di cicatrici muscolari. Con questo decorso della malattia si osservano disturbi motori e sensoriali. C'è dolore nella zona inguinale e nella parte interna della coscia. Nella metà del pube, nella parte superiore dello scroto e nelle labbra si osserva una perdita parziale o completa di sensibilità. Alla palpazione nell'area dell'ileo si osservano anche sensazioni dolorose.
I laser in cosmetologia sono utilizzati abbastanza ampiamente per la depilazione, quindi... >>
Gli occhi di una donna sono un riflesso del suo mondo interiore. Esprimono … >>
Non è un segreto che oggi le iniezioni di Botox...>>
Nel mondo moderno, molti si trovano ad affrontare un fenomeno così spiacevole come... >>
La donna moderna ha imparato ad apprezzare il proprio corpo e se ne è accorta in... >>
6 commenti su “Neuropatia genitale”
È la prima volta che sento parlare di questa patologia, anche se lavoro come terapista locale da molti anni. Dopotutto, più spesso i pazienti con sintomi come disagio negli organi pelvici e nel retto si rivolgono a un ginecologo, urologo, proctologo, ma non a un neurologo. grazie per l'articolo informativo
Sì, in effetti, i pazienti spesso cadono nelle mani sbagliate e iniziano esami non necessari, ma il motivo è completamente diverso.
Articolo davvero interessante e informativo. Si scopre che io stesso ho tali sintomi con cui convivo da molti anni. Sono andato da un urologo, mi ha prescritto una serie di farmaci e non ho ottenuto risultati. Ora fisserò sicuramente un appuntamento con il medico giusto.
Sì, è una malattia piuttosto brutta. A volte, anche un medico esperto non sempre capirà che la causa della malattia è un disturbo nervoso (non in senso emotivo, ma nel senso di cambiamenti patologici e anatomici nel corpo).
È positivo che ci siano articoli che aiutano i pazienti a monitorare se stessi e a comprendere la vera causa della malattia.
Questo tipo di nevralgia è molto difficile da identificare, poiché i sintomi sono molto simili ad altre malattie.
Articolo davvero interessante e informativo.
Sintomi: dolore al perineo, genitali, ano. Come tutti i tipi di dolore neuropatico, questo dolore è caratterizzato da una sensazione di bruciore, formicolio o “spilli e aghi”. La sensazione di un corpo estraneo nel retto, nella vagina e/o nell'uretra è abbastanza comune. Oltre a questi sintomi possono esserci: incontinenza urinaria o fecale, disfunzioni sessuali. Il dolore si intensifica quando si è seduti. Nelle donne, i sintomi della nevralgia del pudendo comprendono dolore (bruciore, prurito, formicolio) al clitoride, al pube, alla vulva, a 1/3 inferiore della vagina e alle labbra. La pelle in queste aree può essere ipersensibile al tatto e alla pressione (iperestesia e allodinia).
I possibili sintomi includono anche bruciore, intorpidimento, aumento della sensibilità, sensazione elettrica o di coltello, dolore doloroso, sensazione di un nodulo o di un corpo estraneo nella vagina o nel retto, una sensazione di torsione o costrizione, sensazioni di temperatura anomala, una sensazione di "attizzatoio caldo", stitichezza, dolore e difficoltà a defecare, difficoltà o bruciore durante la minzione, dolore durante i rapporti sessuali e disfunzione sessuale - perdita di sensibilità nel clitoride e/o nel terzo anteriore della vagina.
Criteri diagnostici per la neuropatia del nervo pudendo:
- Dolore (bruciore, prurito) nell'area dei tre rami del nervo pudendo (clitoride, ano, vestibolo della vagina)
- Dolore neuropatico (bruciore, prurito, formicolio, pelle d'oca, ipersensibilità o perdita di sensibilità)
- Effetto del blocco del nervo pudendo (riduzione del dolore sull'orologio)
- Una diminuzione della velocità del flusso sanguigno nell'arteria pudenda, determinata durante l'ecografia Doppler. Poiché l'arteria pudenda passa insieme al nervo pudendo nel canale di Alcock, i processi che portano alla compressione del nervo pudendo portano anche alla compressione dell'arteria pudenda.
Il nervo pudendo lascia il midollo spinale a livello della 2a, 3a e 4a vertebra sacrale (S2-S4), lascia la cavità pelvica attraverso il grande foro sciatico, per poi ritornare alla piccola pelvi attraverso il foro piriforme, sotto il muscolo piriforme. Il muscolo piriforme può causare la compressione (spremitura) del nervo pudendo nella sindrome miofasciale (sindrome del piriforme).
Nella cavità pelvica, il nervo pudendo passa attraverso il canale di Alcock, dove può anche essere compresso dal legamento sacrospinale.
Ecco perché i sintomi della neuropatia del nervo pudendo compaiono nell'ano, nel perineo e nei genitali esterni.
Cause della neuropatia del nervo pudendo:
- Neuropatia ostetrica: danno al nervo pudendo durante il parto, a volte anche il nervo otturatore ne soffre
- Sindromi miofasciali: l'ipertonicità del muscolo piriforme può causare la compressione del nervo pudendo nel forame infrapiriforme. Inoltre, la compressione del nervo pudendo può essere causata dallo spasmo dell'otturatore interno o del muscolo elevatore dell'ano.
- Neuropatia traumatica – causata da un trauma cronico (andare in bicicletta o a cavallo) o da una frattura delle ossa pelviche.
- Compressione del nervo pudendo nel canale di Alcock
Diagnosi di neuropatia del nervo pudendo:
La diagnosi viene effettuata sulla base dei cosiddetti criteri diagnostici (criteri diagnostici di Aix-en-Provence):
- Localizzazione del dolore (uno o più rami del nervo pudendo - solitamente su un lato)
- Natura del dolore (bruciore, pelle d'oca, formicolio, sensazione di scossa elettrica)
- Aumento del dolore quando si è seduti
- Ridurre il dolore nella posizione sdraiata
- Natura unilaterale del dolore
- Effetti positivi del freddo
- L'iniezione di un anestetico nell'area del nervo pudendo riduce il dolore per 12 ore o più
- L'esame ecografico del canale di Alcock con determinazione della velocità del flusso sanguigno nell'arteria pudenda ci consente di sospettare la compressione del nervo pudendo quando la velocità del flusso sanguigno nell'arteria diminuisce, poiché passano insieme in questo canale.
Il trattamento deve essere completo:
- Farmaci che agiscono sul dolore neuropatico e cronico (Lyrica, Tebantin)
- Fisioterapia
- Blocchi del nervo pudendo con anestetici e glucocorticoidi
- Chirurgia – decompressione del nervo pudendo
- Neuromodulazione
Si ricordi che la durata del trattamento è di almeno 6 mesi.
Nel campo della diagnosi e del trattamento della nevralgia del pudendo collaboriamo strettamente con il Prof. Eric Botrand, uno dei massimi specialisti mondiali nel trattamento del dolore pelvico cronico, che consulta regolarmente la nostra clinica. La prossima visita del professor Botran avrà luogo nel dicembre 2014.
Nella nostra clinica utilizziamo tutti i metodi di trattamento moderni.
Siamo l'unica clinica in Russia dove vengono eseguiti gli interventi di decompressione del nervo pudendo.
Contattaci e faremo del nostro meglio per aiutarti.
I pazienti di altre città credono che il trattamento nella nostra clinica sia lungo e quindi difficile per loro venire da noi! A volte questo è vero, ma nella maggior parte dei casi è sufficiente un giorno per la diagnosi. Il giorno successivo vengono eseguite un'iniezione di tossina botulinica, crioneurolisi del nervo pudendo, decompressione del nervo pudendo, intervento chirurgico TVT - in generale, le manipolazioni più efficaci per il trattamento della sindrome del dolore pelvico cronico e dei disturbi urinari. I pazienti possono continuare il trattamento a casa - sotto la nostra stretta supervisione tramite Skype, e-mail, ecc. Forniamo tutti i farmaci necessari e (se necessario) le attrezzature per la fisioterapia domiciliare.
Lesione al nervo pudendo o genitofemorale
Ci sono molte vie nervose nel corpo umano, ognuna delle quali innerva un'area specifica. Tra questi possiamo distinguere il nervo pudendo, che in medicina viene chiamato nervo genitale. È responsabile dell'innervazione dei muscoli del pavimento pelvico e, quando questo fascio viene pizzicato, le persone avvertono dolore cronico nell'area pelvica. Questo fenomeno di solito si verifica a causa della neuropatia compressiva. Rappresenta la compressione (nervo schiacciato). Negli uomini questo problema si verifica 2-3 volte più spesso che nelle donne a causa delle caratteristiche anatomiche.
Caratteristiche dell'anatomia del nervo pudendo
Il tratto del nervo pudendo inizia molto al di sopra delle zone innervate, motivo per cui i medici lo chiamano spesso nervo femoro-genitale. Passa attraverso i muscoli della parte bassa della schiena e sopra l'uretere, per poi estendersi alla zona inguinale. A questo punto si divide in 2 rami:
Il nervo femoro-genitale, passando nel ramo inguinale, ha 2 opzioni di continuazione a seconda del sesso della persona:
- Maschio. Esce attraverso il canale insieme al funicolo spermatico e prosegue nello scroto;
- Femmina. Nel caso del sesso debole, il nervo pudendo lascia il canale insieme al legamento rotondo dell'utero e passa dolcemente nella pelle delle grandi labbra.
Il nervo inguinale nelle donne e negli uomini innerva i seguenti tessuti:
- Tessuto muscolare dell'ano;
- La pelle esterna dell'ano e dei genitali;
- Sfintere anale;
- Muscolatura del perineo;
- Clitoride femminile;
- Corpi cavernosi maschili del pene;
- Sfintere della vescica.
Il tratto del nervo pudendo è responsabile non solo delle sensazioni provate durante il rapporto sessuale, ma anche direttamente della defecazione e della minzione.
Svolge le ultime due funzioni grazie alle fibre vegetative nella sua composizione. È la parte autonoma (vegetativa) del sistema nervoso che è responsabile di molti sistemi che non sono controllati dalla coscienza umana, ad esempio la costrizione delle pupille, il ritmo cardiaco, ecc.
Il danno a questo nervo è causato dal pizzicamento del muscolo piriforme, dei legamenti, ecc. A volte la causa di tale compressione risiede nella lesione ricevuta, a seguito della quale le ossa pelviche sono state schiacciate o i legamenti sono stati strappati. Questo tipo di nevralgia è solitamente accompagnato da una sensazione di tensione e infiammazione.
Cause di infiammazione
La neuropatia da trazione-compressione del tratto nervoso sinistro o destro si verifica nel canale di Alcock. Pertanto, lo schiacciamento del nervo pudendo che si verifica in quest'area è chiamato sindrome di Alcock. Tra gli altri tipi di neuropatia caratteristici di questa via nervosa, si può distinguere la forma femoro-genitale. Si manifesta principalmente a causa di lesioni all'inguine o dello sviluppo di un'ernia inguinale. Anche la neuropatia del nervo ileoinguinale rientra in questo gruppo. Si verifica a causa della comparsa di cicatrici sul tessuto muscolare, che sono una conseguenza dell'intervento chirurgico.
Il pizzicamento del nervo pudendo si verifica principalmente a causa dei seguenti fattori:
- Trauma subito durante il parto;
- Spasmo del tessuto muscolare dell'ano;
- Frattura pelvica;
- Sviluppo di malattie oncologiche maligne;
- Tono elevato del muscolo piriforme;
- Complicazioni dell'herpes;
- Spasmo del muscolo otturatore interno;
- Compressione della pudenda dovuta alla guida a cavallo o in bicicletta.
Sintomi
La neuropatia compressiva del nervo pudendo è caratterizzata da molti sintomi, ma la loro gravità è piuttosto lieve. Per questo motivo è estremamente difficile diagnosticare la patologia. Tra le principali manifestazioni della malattia ci sono le seguenti:
Nelle donne, ai principali sintomi della neuropatia si possono aggiungere un forte prurito e un bruciore nella zona genitale. In posizione seduta, questi sintomi si intensificano in modo significativo.
In casi più rari, si osservano i seguenti sintomi:
- Movimenti intestinali anormali (stitichezza);
- Intorpidimento dei genitali;
- Dolore durante i rapporti sessuali e durante la minzione.
Diagnostica
Il medico identifica la presenza di un problema, concentrandosi sui sintomi e sui risultati dell'ecografia. In caso di neuropatia, ciò indicherà un flusso sanguigno alterato nell'arteria pudenda, che passa attraverso il canale di Alcock. Da ciò possiamo concludere che insieme ad esso si è verificata la compressione del tratto del nervo pudendo.
Un metodo diagnostico efficace è il blocco del tratto del nervo pudendo. Se il disagio scompare, tutta la colpa è della neuropatia. Di solito, in una situazione del genere, viene prescritto un ciclo di terapia, che comprende iniezioni di glucocorticoidi, supposte vaginali e altri metodi per ripristinare le fibre nervose schiacciate.
Corso di terapia
Il trattamento della neuropatia dovrebbe consistere in una serie di misure volte ad eliminare l'infiammazione, alleviare il dolore e ripristinare la conduzione nervosa. Tipicamente include i seguenti metodi di trattamento:
- Eliminazione del dolore con l'aiuto di anticonvulsivanti (Gebapentin);
- L'uso di procedure fisioterapeutiche (fonoforesi, elettroferesi, ecc.);
- Blocco del percorso nervoso con una soluzione di ormoni e anestetici;
- Uso di miorilassanti (Mydocalm);
- L'uso di complessi vitaminici (Neuromultivit).
Le vitamine Neuromultivit e i loro analoghi possono essere assunte sia come componente di una soluzione di blocco che sotto forma di compresse. Se il disagio è grave, vengono utilizzate supposte per uso rettale o vaginale a base di Diazepam e serie speciali di esercizi. L'essenza della terapia fisica per la neuropatia del nervo pudendo è comprimere e rilassare i muscoli del perineo.
Se non ha senso continuare a trattare il tessuto nervoso danneggiato dal punto di vista medico a causa della mancanza di risultati, sarà necessario un intervento chirurgico per decomprimere il nervo compresso. Tali operazioni sono estremamente efficaci, ma hanno un lungo periodo di recupero.
Con una prolungata assenza di trattamento, possono svilupparsi le conseguenze della patologia. La malattia può diventare cronica e alcuni sintomi saranno estremamente difficili da eliminare. Sono stati segnalati casi di impotenza e diminuzione della libido, nonché aumento della minzione e della defecazione involontaria.
La neuropatia del pudendo è una condizione spiacevole, ma alcune persone convivono con essa per anni. Questo di solito è associato a sintomi vaghi e ad un decorso cronico. Puoi evitare questo disagio, ma per fare questo dovrai sottoporti ad un esame e seguire tutte le raccomandazioni del medico.
Pizzicato e neuropatia del nervo pudendo nelle donne e negli uomini
Il nervo pudendo (genitale) e il suo danno differiscono da patologie simili in altre “regioni” del corpo?
Sì, la natura della patologia è diversa in quanto il nervo pudendo serve l'area pudenda - l'area genitale, la cui struttura è diversa negli uomini e nelle donne. Mi vengono subito in mente le parole di un ragazzo molto concentrato del film “Il poliziotto dell'asilo”, con cui ha impedito a tutti di entrare dalla porta dell'asilo: i ragazzi hanno un pene, le ragazze hanno una vagina.
Negli uomini il concetto di genitali esterni comprende molte più strutture in termini di numero, volume e area, quindi il nervo pudendo ha una struttura più complessa e ramificata, mentre nella donna, per la maggiore “compattezza” dei genitali esterni, la sua lunghezza è molto più breve.
Il nervo pudendo è una struttura pari formata su entrambi i lati del corpo anche dai rami pari dei nervi spinali sacrali, che fornisce innervazione agli organi presenti in entrambi i sessi: il perineo, gli sfinteri della vescica e del retto, nonché l'elevatore ani, ma poi iniziano le differenze di struttura: nelle donne provvede alla sensibilità e alla funzione vegetativa delle grandi e piccole labbra e del clitoride, negli uomini svolge le stesse funzioni in relazione ai corpi cavernosi del pene e dello scroto.
Nella foto, la stessa zona dolorante nelle donne è evidenziata in giallo.
Informazioni sulle cause e sui sintomi dei disturbi funzionali
Per l'eziologia del danno sono importanti la vicinanza all'ischio, che il nervo aggira entrando nella cavità pelvica, nonché la profondità relativamente bassa dei rami terminali sotto la superficie della pelle e delle mucose degli organi pelvici. Pertanto, la disfunzione può verificarsi a causa di:
- lesioni alla zona perineale;
Il trauma perineale può portare a conseguenze più gravi
I fattori provocatori possono essere:
- andare a cavallo o in bicicletta (frequentemente o professionalmente);
- travaglio prolungato;
- frattura delle ossa pelviche (da una caduta dall'alto, in un incidente automobilistico o aereo).
Capire che qualcosa non va nel nervo genitofemorale è reso possibile dalle disfunzioni degli organi situati nella pelvi. Questi possono essere disturbi della sensibilità o disturbi autonomici.
Le deviazioni nel sistema autonomo sono espresse da disturbi nel funzionamento delle ghiandole e di altre strutture contenenti fibre muscolari lisce, in particolare, disturbi del meccanismo di afflusso di sangue ai corpi cavernosi del pene o del clitoride.
Anche disturbi trofici della pelle del perineo, dello scroto e della zona perianale possono essere segno di disturbi.
Oltre ai fattori fisici, la causa della patologia può essere anche malattie somatiche generali:
- tubercolosi;
- collagenosi;
- disturbi dell'afflusso di sangue dovuti a disturbi endocrini e incidenti vascolari o per qualsiasi altro motivo.
Violazione dei diritti o nevralgia
È stato a lungo notato che coloro che vengono violati nei loro diritti o gridano ad alta voce su questo fatto, o ne mormorano a bassa voce finché nessuno lo sente.
Fattori provocatori
La situazione è esattamente la stessa se il nervo pudendo viene pizzicato nel canale che lo contiene. Un canale con un diametro ristretto per qualche motivo (a causa di escrescenze ossee, fratture ossee o per qualche altro motivo) esercita una pressione sul nervo, causando prevalentemente dolore di varia intensità.
La compressione del nervo può essere causata dal suo “gonfiore”, accompagnato da un aumento del diametro, che ne provoca la discrepanza con il diametro del canale che lo racchiude.
Ma la struttura del nervo pudendo interessato non cambia durante la nevralgia. I disturbi del movimento non si verificano allo stesso modo della perdita di sensibilità.
Pertanto, la nevralgia è esclusivamente dolore di varia natura e intensità.
E il pizzicamento del nervo pudendo può verificarsi nel canale inguinale:
- con vene varicose del cordone spermatico negli uomini;
- a causa della patologia del legamento rotondo dell'utero nelle donne;
- a causa di un'ernia inguinale o del verificarsi di alterazioni cicatriziali dopo la riparazione dell'ernia.
La nevralgia pelvica, che spesso accompagna lo schiacciamento del nervo pudendo, può verificarsi anche a causa di:
- trauma durante il parto;
- spasmo muscolare nella zona dell'ano, ipertonicità del muscolo piriforme o del muscolo otturatore interno;
- sviluppo di oncopatologia negli organi pelvici;
- l'insorgenza di complicanze dell'herpes.
Caratteristiche dei sintomi
I sintomi di questa forma di nevralgia sono il dolore cronico nella zona pelvica, avente il seguente carattere:
- dolorante;
- sensazione di bruciore e prurito, particolarmente forte nelle donne e soprattutto in posizione seduta;
- sensibilità eccessivamente elevata della pelle dell'inguine e del perineo;
- sensazioni di costante disagio nella zona degli orifizi naturali del corpo;
- sensazione falso-ossessiva di un corpo estraneo nella zona genitale.
Sullo sfondo dello stress cronico, le seguenti sensazioni possono apparire da sensazioni a lungo termine:
- disturbi urinari (atto involontario) o dolore durante la minzione;
- disfunzione degli organi genitali (dolore durante il coito);
- disturbi intestinali (stitichezza).
Criteri diagnostici e trattamento
Per la diagnosi, i sintomi sono importanti: le sensazioni del paziente, nonché l'assenza di manifestazioni esterne di patologia.
L'impiego di:
Nel primo caso viene rilevata una violazione del flusso sanguigno attraverso l'arteria pudenda, nel secondo la scomparsa del disagio dopo la manipolazione.
Gli obiettivi principali del trattamento sono: sollievo dal dolore, eliminazione dell'infiammazione e ripristino della conduzione nervosa.
Pertanto è consigliabile utilizzare:
- anticonvulsivanti (Gabapentin), che forniscono sollievo dal dolore;
- rilassanti muscolari (Mydocalm), utilizzati per rilassare i muscoli;
- blocco del nervo pudendo con una combinazione di soluzioni di anestetici e ormoni;
- complessi vitaminici (classe Neuromultivita);
- tecniche fisioterapeutiche (elettroforesi, fonoforesi e simili).
Per ridurre il disagio, vengono utilizzate supposte vaginali o rettali con diazepam e terapia fisica (per massaggiare i muscoli perineali).
Se i metodi terapeutici sono inefficaci, viene utilizzata la decompressione chirurgica per alleviare la lesione e i sintomi.
La decompressione chirurgica a volte è l’unica opzione
Poiché non c'è limite all'indignazione, né alla neuropatia
Oltre alla nevralgia, il nervo pudendo può diventare teatro anche di un processo infiammatorio, allora si parla di neuropatia (neuropatia), o neurite del nervo pudendo (termine oggi usato raramente).
La neuropatia differisce dalla nevralgia in presenza di cambiamenti strutturali nel nervo pudendo, così come in disturbi del movimento e nella possibilità di perdita di sensibilità, che funge da motivo di indignazione e turbamento del paziente, perché non stiamo parlando né di più né di meno rispetto ai genitali.
Quale potrebbe essere la ragione?
La causa della patologia (chiamata anche pudendoneuropatia) è l'attuazione di due meccanismi:
- compressione-schiacciamento del tronco nervoso nelle “forbici” del muscolo legamento sacrospinoso-piriforme;
- trazione dovuta allo stiramento eccessivo del nervo nella zona del suo trasferimento sopra la colonna vertebrale ischiatica.
Il primo è illustrato dalle conseguenze dell'equitazione o del ciclismo a lungo termine o senza successo (compressione da parte di una sella dura), e il secondo dalle conseguenze dell'intervento chirurgico - ad esempio, quando si tira l'anca con l'uso di un fissatore perineale , la tensione si verifica sul nervo premuto nella regione pubica.
Caratteristiche dei sintomi
La clinica può consistere in lesioni del tronco nervoso principale o segni di coinvolgimento di vari rami del nervo pudendo.
Quando viene utilizzata una fissazione chirurgica nell'area perineale, si verifica un danno isolato al nervo dorsale del pene con l'anestesia del pene e la completa interruzione dell'erezione precedentemente normale.
Il ripristino completo della sensibilità può avvenire entro 6-18 mesi dall’intervento, ma il ripristino dell’erezione può essere solo parziale.
Quando compresso da una sella dura, il disturbo si avverte come intorpidimento transitorio o comparsa di parestesie nella zona genitale.
Si può osservare una perdita di sensibilità sia unilaterale che bilaterale, non limitata alla zona del pene, ma che continua a manifestarsi anche nella zona dello scroto.
Le neuropatie del nervo pudendo possono segnalarsi con dolore alla natica inferiore e all'ano, ritenzione urinaria a breve termine o disturbo dell'imperativo di urinare, accompagnato da dolore acuto alla palpazione nella proiezione dell'ischio.
Negli uomini, un nervo pudendo infiammato si manifesta con sintomi caratteristici: parestesia o ipoestesia e dolore nella zona perianale, nella zona del pene e dello scroto.
Metodi di diagnosi e trattamento
Il principale criterio diagnostico è che la trazione del ginocchio verso la spalla opposta provoca dolore al gluteo (dovuto allo stiramento del legamento sacrospinoso).
Un metodo diagnostico semplice è tirare il ginocchio verso la spalla
La clinica è confermata dall'elettromiografia, rilevando l'allungamento del riflesso anale, che si chiude sul tronco del nervo pudendo, nonché un blocco di prova con l'introduzione di una soluzione di novocaina nell'area della colonna vertebrale ischiatica.
La scelta del metodo di trattamento dipende dal fatto che il processo sia avanzato o in fase acuta.
Pertanto, tutti i sintomi sono scomparsi da soli in un gruppo di ciclisti, dopo che questi hanno deciso di astenersi dall'andare in bicicletta per un mese. In caso di neuropatia cronica è necessaria una terapia riparativa a lungo termine.
Nei casi cronici sono applicabili metodi di terapia farmacologica in combinazione con terapia fisica razionale e fisioterapia.
La terapia farmacologica prevede l'uso di farmaci antinfiammatori (glucocorticoidi Prednisolone, Triamcinolone, Idrocortisone) in combinazione con anestetici (Novocaina 0,5 o 1%) sotto forma di blocchi. Viene descritto un caso di sollievo del dolore osservato per 14 anni dopo un ciclo di somministrazione perineurale di Triamcinolone.
Il blocco è un metodo efficace, il punto di iniezione è indicato con un dito
I blocchi di novocaina pura sono generalmente meno efficaci.
Per alleviare il dolore vengono utilizzate supposte di una formulazione combinata con anestetici, sedativi e composti antispastici, sia rettali che vaginali.
La terapia vitaminica (somministrazione di vitamina C e del gruppo B in dosi adeguate) è particolarmente efficace in combinazione con tecniche fisioterapiche (vari metodi di terapia del calore), mentre la terapia fisica consente di aumentare le capacità dei muscoli spasati dal dolore e aiuta ad aumentare la capacità complessiva tono del corpo.
L'intervento chirurgico è applicabile se non vi è alcun effetto dal trattamento con metodi terapeutici.
Dovresti stare estremamente attento in caso di neuropatia di eziologia oncogenica.
Misure preventive
Quando si va in bicicletta o a cavallo a livello professionale, è necessario prendere precauzioni e seguire una routine con pause obbligatorie.
L'implementazione della trazione per una frattura dell'anca richiede l'uso di un fissatore perineale con un'area di supporto adeguata (fino a 9 cm) con un cuscinetto ammorbidente obbligatorio.
Le iniezioni intramuscolari di soluzione di solfato di magnesio in grandi dosi richiedono cautela per prevenire il verificarsi di necrosi ischemica dei muscoli glutei.
Se compaiono sensazioni dolorose nella pelvi, nel perineo e nei genitali, e ancor di più se aumentano, è necessario cercare immediatamente l'aiuto di un neurologo.
Incontinenza dovuta a danno al nervo pudendo
Il nervo pudendo è responsabile della sensibilità nei genitali esterni, nel retto inferiore e nel perineo. Il perineo è lo spazio tra i genitali e l'ano. La neuropatia si verifica a causa di malattie o danni ai nervi e la neuropatia del pudendo può causare sintomi in queste aree.
L’intrappolamento del nervo pudendo viene spesso diagnosticato erroneamente come una malattia della prostata, come la prostatodinia o la prostatite non batterica. Cause sconosciute di dolore vaginale, dolore ovarico, dolore rettale, dolore al pene, dolore al coccige e dolore ai glutei possono verificarsi a causa della neuropatia del nervo pudendo. Circa 2/3 dei pazienti con intrappolamento del nervo pudendo sono donne.
L’intrappolamento del nervo pudendo può verificarsi improvvisamente o svilupparsi nel tempo. Seduta prolungata, ciclismo. Movimenti ripetitivi ed esercizi per le gambe possono portare al pizzicamento del nervo pudendo.
Alcune persone avvertono principalmente dolore rettale, a volte con problemi con i movimenti intestinali. Per altri, il dolore predomina nel perineo o nei genitali. I sintomi possono includere dolore lancinante, crampi o bruciore, formicolio, intorpidimento o sensibilità. I sintomi solitamente peggiorano quando si è seduti e migliorano quando si è in piedi o sdraiati. Potrebbe esserci la sensazione che la persona sia seduta su un dosso.
Il danno al nervo pudendo è identico alla sindrome del tunnel carpale, anch'essa una forma di intrappolamento del nervo. Tuttavia, il danno al nervo pudendo è molto più difficile da trattare a causa della sua posizione.
L'intrappolamento del nervo pudendo è una condizione che provoca dolore senza alcuna causa apparente nell'area innervata dal nervo pudendo. Non esiste uno schema di dolore dominante. Il dolore può essere localizzato in un'area, in più o in tutte. Può essere unilaterale, bilaterale o centrale. Sono comuni anche problemi nel sistema urinario, rettale e riproduttivo.
La neuropatia del pudendo è spesso causata da lesioni infiammatorie o compressione meccanica cronica del nervo pudendo.
Il danno al nervo pudendo può verificarsi improvvisamente a seguito di un trauma, come un intervento chirurgico pelvico, cadute, incidenti in bicicletta o parto e talvolta una grave stitichezza. Può anche verificarsi a causa di traumi ripetuti per un lungo periodo di tempo, come andare in bicicletta o sollevare aggressivamente oggetti pesanti che affaticano i muscoli pelvici. Può anche essere causato da malattie come il diabete o la sclerosi multipla. Il trauma può allungare o comprimere direttamente il nervo, oppure la fibrosi può incidere sul nervo.
Il trattamento per la neuropatia del nervo pudendo dovrebbe essere completo.
Il corso della terapia è prescritto individualmente dal medico curante e comprende:
- assumere farmaci speciali che influenzano il dolore neuropatico e cronico;
- procedure fisioterapeutiche (neuromodulazione, agopuntura);
- blocco del nervo pudendo - contagocce che utilizzano anestetici e glucocorticoidi;
- massaggio;
- Fisioterapia
Massaggi, flebo e blocchi sono i modi più efficaci per alleviare il dolore. Migliorano significativamente i risultati del trattamento. Le procedure fisioterapeutiche aiuteranno a ripristinare la funzione nervosa compromessa. Inoltre, a questo scopo, uno specialista può prescrivere esercizi adeguati per rafforzare i muscoli del pavimento pelvico. La durata del trattamento è di almeno 6 mesi.
Come trattare il nervo pudendo?
Il nervo pudendo, chiamato nervo pudendo, è la causa del dolore cronico nella zona pelvica. La malattia si verifica a causa di un nervo schiacciato. Nonostante il fatto che questo problema sia comune negli uomini e nelle donne, la neuropatia viene diagnosticata molto raramente. Se il nervo pudendo viene pizzicato, solo uno specialista prescriverà un trattamento.
Cause della malattia
Il fattore principale nell'insorgenza di questa malattia è il pizzicamento del nervo pudendo, che si verifica nel canale di Alcock. La neuropatia del nervo pudendo si verifica nei seguenti casi:
Tutti questi motivi causano dolore nella zona pelvica.
Sintomi di patologia
La neuropatia del nervo pudendo è caratterizzata da molti sintomi. I pazienti lamentano quanto segue:
- Dolore doloroso che si verifica nell'ano o nell'area genitale.
Quando si verifica la malattia, le donne avvertono prurito e dolore nella zona delle labbra, del clitoride e della vagina.
Diagnosi e trattamento della patologia
Quando i pazienti consultano uno specialista con segni di intrappolamento del nervo pudendo, viene posta la diagnosi in base ai segni caratteristici. I pazienti vengono sottoposti a ecografia Doppler. Di conseguenza, viene determinato un rallentamento della velocità del flusso sanguigno nell'arteria del pene.
- "Gabapentin." Il farmaco aiuta a ridurre il dolore.
Se avverti disagio causato dal pizzicamento del nervo pudendo, dovresti cercare urgentemente l'aiuto di uno specialista.
Cosa fare quando il nervo pudendo è schiacciato o infiammato? Sintomi e trattamento della malattia
Il nervo pudendo, chiamato anche nervo pudendo, è molto spesso la causa del dolore cronico nella zona pelvica che si manifesta negli adulti. Ciò è causato nella maggior parte dei casi da un nervo schiacciato, chiamato neuropatia da compressione. Il nervo pudendo viene pizzicato più spesso nelle donne. Ciò accade tre volte meno spesso negli uomini.
Caratteristiche anatomiche
Il nervo pudendo è corto. Ma questo è un nervo molto importante dell'ultimo plesso sacrale (se ti sposti dal cervello). Si trova nella cavità pelvica e lungo il percorso aggira l'ischio. Si divide poi in tre rami:
- Rettale.
- Perineale.
- Nervo dorsale del clitoride o del pene.
Quali funzioni svolge?
- Innerva il muscolo che solleva l'ano e lo sfintere.
- Innerva lo sfintere del canale urinario.
- Innerva il clitoride femminile e i corpi cavernosi negli uomini.
- Rende sensibile la pelle dell'ano e dei genitali esterni.
Dall'elenco sopra riportato risulta chiaro che il nervo pudendo svolge un ruolo molto importante sia nella vita intima di una persona che durante i movimenti intestinali e la minzione. Questo nervo comprende un gran numero di fibre autonome che assicurano il corretto funzionamento degli sfinteri senza l'uso di tensioni coscienti. Dopotutto, le persone non pensano mai, non cercano di controllare e non stringono consapevolmente i muscoli per non urinare o defecare completamente accidentalmente nel momento sbagliato. Queste funzioni sono eseguite dalle fibre autonome che entrano nel nervo pudendo.
Video sull'argomento
Pizzicare: ragioni
Possono verificarsi problemi a causa del muscolo piriforme situato nella cavità pelvica o a causa della compressione tra una coppia di legamenti.
Inoltre, il nervo pudendo può danneggiarsi in seguito a situazioni impreviste, tra cui un incidente stradale o una caduta dall’alto. In tali situazioni può verificarsi una frattura delle ossa pelviche. Molto spesso, la causa del dolore cronico è il danno al nervo durante il parto o il suo coinvolgimento nella crescita di un tumore maligno.
Vale la pena ricordare che alcuni tipi di attività umane possono anche portare, nel tempo, allo schiacciamento del nervo pudendo. Ciò include andare in bicicletta o a cavallo.
Nervo pudendo: sintomi di neuropatia
Come con qualsiasi altro pizzicamento, i sintomi includono dolore, disturbi sensoriali, debolezza muscolare e disturbi del sistema autonomo.
Quando il nervo pudendo viene pizzicato, i sintomi nelle donne e negli uomini sono simili:
- Sensazioni dolorose compaiono nel perineo.
- Il dolore ha una tinta bruciante.
- C'è disagio nei genitali e nell'ano.
- Incontinenza urinaria e fecale, che può essere incompleta, cioè manifestarsi sotto forma di incontinenza da gocciolamento o spotting.
- In queste zone la sensibilità della pelle diminuisce e compare la sensazione di “pelle d'oca”.
- Potrebbe esserci una spiacevole presenza di qualcosa di estraneo nell'ano e nell'uretra.
- Possono verificarsi disturbi sessuali come mancanza di orgasmo e impotenza.
Quando il nervo pudendo viene pizzicato, nelle donne il cui trattamento non deve essere ritardato si osservano sintomi nella parte inferiore della vagina. Ciò provoca un grande disagio.
Durante i rapporti sessuali e mentre si cammina si può avvertire un forte dolore: questi sono i sintomi negli uomini se il nervo pudendo viene pizzicato. Il trattamento è necessario immediatamente, poiché il dolore diventa bruciante e toccare la pelle diventa dolorosamente spiacevole. Le sensazioni possono essere descritte come la presenza di un oggetto estraneo freddo o caldo o di una scossa elettrica. In generale, il pizzicamento del nervo pudendo comporta un gran numero di sintomi spiacevoli.
Diagnosi di pizzicamento
Con le sensazioni dolorose e spiacevoli di cui sopra, una persona semplicemente non è in grado di sopportarlo a lungo, perché non è lo stesso dolore che alla gamba o al braccio. Molto spesso, chi soffre di neuropatia si rivolge a un neurologo o a un proctologo se presenta disturbi associati allo sfintere anale o problemi di incontinenza fecale e urinaria.
In rari casi, i pazienti possono rivolgersi a un terapista sessuale. Ma un buon specialista, utilizzando semplici domande, dovrebbe essere in grado di identificare i disturbi organici e quindi indirizzare il paziente al medico appropriato. Il nervo pudendo pizzicato viene diagnosticato con i seguenti test e reclami:
- Tutte quelle denunce elencate in precedenza.
- I pazienti possono notare che quando viene applicato qualcosa di freddo al perineo, si verifica un sollievo temporaneo e il dolore bruciante inizia a diminuire. Questo sintomo indica che il danno nervoso è di natura neuropatica.
- Quando si utilizza un blocco nervoso terapeutico e diagnostico di prova con novocaina, la gravità dei sintomi diminuisce o elimina completamente ogni sofferenza per la durata dell'antidolorifico, che dura da 12 ore a 3 giorni.
- La natura del dolore indica che si è verificato un pizzicore (sensazioni spiacevoli al tatto e tutti i tipi di prurito, bruciore e sensazione di "spilli e aghi").
- Quando si esegue l'ecografia e la dopplerografia del bacino e del perineo, in quasi tutti i casi in cui il nervo pudendo viene pizzicato, si osserva un rallentamento della velocità del flusso sanguigno nella vicina arteria pudenda. Poiché corre lungo lo stesso canale del nervo, il restringimento dell'arteria indica che anch'essa è stata compressa.
- Un criterio molto importante per la diagnosi è che il dolore aumenta in una persona in posizione seduta e diminuisce quando il paziente è sdraiato sulla schiena. Anche il pizzicamento del nervo pudendo è caratterizzato da un danno su un solo lato. È qui che si fanno sentire i disordini.
Oltre a questi criteri diagnostici, palpando il perineo si possono trovare aree caratteristiche che sono punti dolorosi che riflettono gli spasmi muscolari.
È importante che la patologia del nervo pudendo sia strettamente correlata allo sviluppo della sindrome miofasciale, che è molto meno curabile a causa della localizzazione profonda dei muscoli.
Inoltre, la compressione dei nervi pudendi aumenta notevolmente la depressione e l’ansia e le persone diventano più suscettibili agli eventi negativi.
Trattamento della neuropatia del nervo pudendo
Come in altre situazioni, il trattamento di questa malattia deve essere completo.
Quali sono i principi di base del trattamento della neuropatia?
- Influenzare il caratteristico schema doloroso del pizzicamento con l'aiuto di gabapentin, che fa parte del medicinale.
- Blocchi nervosi regolari utilizzando ormoni e anestetici.
- L'uso di miorilassanti ad azione centrale, che consentono ai muscoli di rilassarsi, con conseguente diminuzione del tono del muscolo piriforme.
- L'uso di effetti fisioterapici, che includono l'elettroforesi e la fonoforesi.
- Assunzione di vitamine del gruppo B, che fanno parte del blocco, nonché sotto forma di compresse.
Altre procedure
Spesso, il trattamento di un nervo pudendo schiacciato richiede il supporto di un buon psicologo che esegue la terapia correttiva e prescrive antidepressivi. Potrebbe essere necessario prescrivere supposte vaginali o rettali che contengono diazepam. Al paziente possono essere prescritti esercizi fisici speciali, il cui significato è comprimere e rilassare lentamente i muscoli situati nel perineo.
Nelle situazioni in cui i metodi di trattamento conservativi non hanno un effetto positivo, vengono eseguiti interventi chirurgici decompressivi. Vengono eseguiti in centri speciali per il trattamento del dolore pelvico cronico.
Trattamento a lungo termine
Va ricordato che il trattamento della neuropatia del nervo pudendo è un processo molto lungo, durante il quale devono essere seguite tutte le raccomandazioni del medico curante. Il periodo di recupero dura almeno sei mesi.
Il trattamento della malattia dovrebbe essere effettuato solo in ambito ospedaliero, poiché ciò consentirà ai medici di assumere il controllo del processo di guarigione, nonché di selezionare con successo una serie di mezzi che verranno utilizzati per un trattamento adeguato. Dopotutto, una persona potrebbe essere allergica ad alcuni farmaci, il che non farà altro che peggiorare la situazione.
Risultati
Pertanto, è stato discusso cos'è il nervo pudendo, i sintomi e il trattamento del suo pizzicamento e la diagnosi. Per evitare questa malattia, si raccomanda di prestare attenzione ed evitare lesioni, nonché di condurre uno stile di vita attivo, fare esercizio fisico e avere una vita sessuale attiva. Bene, se si verificano problemi, devi seguire rigorosamente le raccomandazioni dei medici.
Neuropatia del pudendo
Nella fossa ischiorettale, in corrispondenza della tuberosità ischiatica, dal nervo pudendo partono i seguenti rami:
1. dolore nel territorio innervato dal nervo pudendo;
2. dolore predominante nella posizione “seduta”;
3. il dolore non provoca disturbi del sonno (cioè non provoca il risveglio notturno del paziente);
4. il dolore non provoca gravi disturbi sensoriali;
5. Il blocco del nervo pudendo allevia il dolore.
Tipicamente, i pazienti descrivono il dolore con neuropatia PN come neuropatico, cioè bruciore, parestesia. Molto spesso, il dolore è localizzato su un lato. La sensazione di un corpo estraneo nel retto è molto tipica.
Nervo pudendo schiacciato negli uomini e nelle donne
Il “pudendo” o nervo pudendo (n. Pudendus) è molto spesso la causa del dolore pelvico cronico che si manifesta negli adulti. La causa più comune di ciò è la neuropatia da compressione. Inoltre, il “pizzicamento” del nervo pudendo è tre volte meno comune negli uomini che nelle donne.
Un po' di anatomia
Il nervo pudendo è di piccola lunghezza, ma è un nervo molto importante di quest'ultimo, se si va dal cervello, al plesso sacrale. Si trova nella cavità pelvica, lungo il percorso circonda l'ischio. Si divide ulteriormente in tre rami: il nervo rettale, perineale e dorsale del pene (clitoride). Le sue funzioni sono molteplici:
- innerva il muscolo elevatore dell'ano;
- innerva lo sfintere anale;
sfintere
- dà rami ai muscoli del perineo;
- innerva gli organi genitali: corpi cavernosi del pene negli uomini, clitoride nelle donne;
- dona sensibilità alla pelle dei genitali esterni e dell'ano;
- innerva lo sfintere dell'uretra.
Come puoi vedere, questo nervo gioca un ruolo importante non solo nella vita intima di una persona, ma anche nella minzione e nella defecazione. Il nervo pudendo contiene un gran numero di fibre autonome, che assicurano il “lavoro inconscio” degli sfinteri. Dopotutto, una persona non pensa mai, controlla o contrae consapevolmente i muscoli per non defecare o urinare accidentalmente in pieno giorno. Ciò viene fatto dalle fibre nervose autonome che entrano nel lume del nervo pudendo.
Il nervo pudendo nel corpo maschile (in giallo)
Questo nervo può essere schiacciato dal muscolo piriforme, che si trova nella cavità pelvica, oppure essere schiacciato tra due legamenti.
Inoltre, il nervo può essere danneggiato, ad esempio, a causa di un incidente stradale o di una caduta da una grande altezza, che provoca una frattura delle ossa pelviche. Una causa abbastanza comune di dolore pelvico cronico è il danno ai nervi durante il parto, così come il coinvolgimento del tronco nervoso nella crescita di una neoplasia maligna.
Inoltre, attività come l’equitazione o il ciclismo possono anche portare alla neuropatia compressiva del pudendo nel tempo.
Sintomi della neuropatia del pudendo
Come con qualsiasi lesione neuropatica, tutti i sintomi consistono in dolore, disturbi sensoriali, disturbi autonomici e debolezza muscolare. Un nervo pudendo schiacciato si manifesta con i seguenti sintomi:
- sensazioni dolorose nel perineo;
- disagio nell'ano e nei genitali;
- sensazione di dolore bruciante;
- diminuzione della sensibilità della pelle in queste aree, “pelle d'oca strisciante”;
- una sgradevole sensazione di corpo estraneo nell'uretra e nell'ano;
- incontinenza fecale e urinaria. Può essere incompleto e manifestarsi sotto forma di spotting o di incontinenza urinaria a goccia;
- disturbi sessuali: impotenza, anorgasmia.
Il pizzicamento del nervo pudendo nelle donne provoca i suddetti sintomi anche nel terzo inferiore della vagina.
Un nervo pudendo schiacciato negli uomini, oltre a quanto sopra, può causare dolore durante i rapporti sessuali.
La natura stessa del dolore diventa bruciante, toccare la pelle diventa terribilmente spiacevole. Si verificano sensazioni di scosse elettriche, sensazione di corpo estraneo caldo o freddo, problemi con la minzione e la defecazione e altri sintomi vari e spiacevoli.
Sulla diagnosi della neuropatia
Con sensazioni così spiacevoli e dolorose, una persona non è incline a sopportare a lungo, come, ad esempio, con dolore al braccio o alla gamba. Pertanto, molto spesso si rivolge a un neurologo o proctologo se i disturbi dello sfintere anale sono gravi e ci sono problemi di ritenzione urinaria e fecale.
Meno spesso, il paziente consulta un terapista sessuale, ma uno specialista competente dovrebbe, con l'aiuto di domande di base, identificare i disturbi organici e indirizzare il paziente a uno specialista. La neuropatia del nervo pudendo viene diagnosticata sulla base dei seguenti reclami e studi;
- reclami dei pazienti, discussi in dettaglio sopra;
- la natura del dolore, che indica cambiamenti neuropatici (bruciore, strisciante "pelle d'oca", tutti i tipi di prurito, disagio al tatto);
- un processo di blocco terapeutico e diagnostico con novocaina di questo nervo riduce in modo affidabile la gravità dei sintomi o allevia completamente il paziente dalla sofferenza per il periodo di azione della novocaina - da 12 ore a 3 giorni;
- Quando si esegue un'ecografia del perineo e della pelvi con l'ecografia Doppler, quasi sempre con neuropatia ischemica da compressione del nervo pudendo, si osserva una diminuzione della velocità volumetrica del flusso sanguigno nella vicina arteria pudenda. Ciò avviene “per compagnia”: l'arteria pudenda passa insieme al nervo negli stessi canali, ed il suo restringimento conferma indirettamente la compressione del nervo pudendo;
- Un importante criterio diagnostico è che il dolore aumenta se la persona si siede e diminuisce se la persona è sdraiata sulla schiena. Inoltre, la neuropatia del nervo pudendo è caratterizzata da un danno unilaterale. I disturbi si verificano dallo stesso lato;
- i pazienti spesso notano che se applicano il freddo sul perineo, ciò provoca sollievo e il dolore bruciante diminuisce. Questo sintomo indica la natura neuropatica del danno nervoso.
Oltre a questi criteri diagnostici, è possibile palpare il perineo per identificare punti dolorosi caratteristici che riflettono lo spasmo del muscolo piriforme.
È importante che la patologia di questo nervo abbia una profonda connessione con la progressione della sindrome miofasciale. Questa sindrome è più difficile da trattare perché i muscoli sono localizzati in profondità.
Inoltre, la neuropatia del pudendo peggiora la depressione, l’ansia e rende le persone più suscettibili agli eventi negativi.
Trattamento della neuropatia
Come in tutti gli altri casi, la terapia per questa malattia deve essere completa. I principi base del trattamento sono i seguenti:
- impatto sulla natura neuropatica del dolore con l'aiuto di gabapentin (Tebantin, Lyrica);
- condurre blocchi nervosi regolari con anestetici e ormoni;
- effetti fisioterapici: fonoforesi, terapia Amplipulse, elettroforesi;
- rilassanti muscolari ad azione centrale (Mydocalm). Permette di rilassare i muscoli, anche riducendo il tono del muscolo piriforme;
- Vitamine del gruppo B incluse nel blocco, nonché forme di compresse.
A volte il trattamento richiede il supporto di uno psicologo, viene eseguita una terapia correttiva e vengono prescritti antidepressivi. A volte è necessario prescrivere supposte rettali o vaginali con diazepam ed eseguire esercizi speciali. Il loro significato è il rilassamento graduale: la compressione dei muscoli del perineo.
Dovresti scoprire quali esercizi devi fare quando il nervo pudendo viene pizzicato
Se il trattamento conservativo è inefficace, vengono eseguiti interventi chirurgici decompressivi, eseguiti in centri per il trattamento del dolore pelvico cronico.
Va ricordato che il trattamento della neuropatia del nervo pudendo è un processo lungo ed è necessario seguire tutte le istruzioni degli specialisti per almeno 6 mesi.
Capisco che il sito è “psicologico”, ma non mi interessa la psicologia e la psicosomatica.
Come si manifesta esattamente questa patologia?
Possono esserci molte opzioni
Psicologo, Formatore aziendale Coach RPT-Terapista
Neuropatia del nervo pudendo, qualcuno l'ha sperimentata?
Chi ha fatto la diagnosi?
E sì, sarà più facile.
Quanto dura?
Vai da un neurologo.
Ho riscontrato neuropatia di vari nervi.
E sì, sarà più facile.
Con quali metodi oggettivi è stato verificato il d-z?
Quanto dura?
L'esordio è graduale o rapido?
Cosa è successo il giorno prima (settimana, mese, 1/2 anno)?: trauma fisico e/o psicologico?
Psicologo, Capogruppo
C'è voluto molto tempo per fare una diagnosi.
Psicologo, Capogruppo
il giorno prima non c'era NIENTE, è venuto fuori dal nulla. È iniziato circa 3 mesi fa, aumentando gradualmente. C'è voluto molto tempo per fare una diagnosi.
Lì, malattie virali, trattamenti farmacologici e altre cose possono interrompere i processi chimici e danneggiare le terminazioni nervose. Eri malato di qualcosa? Non sei stato curato?
OH! Scusa. È davvero molto difficile. Ricorderò la neuropatia del nervo sciatico dopo il parto per il resto della mia vita. Orrore. A causa dell'allattamento al seno (e della testardaggine eroica), non è stata curata con nulla. Ora penso che sia inutile, ma i miei medici erano piuttosto passivi a questo riguardo: non offrivano altro che antidolorifici e riposo. Nel giro di tre mesi tutto era completamente sparito. Ma a volte, in una certa posizione del corpo (se rimango seduto in una certa posizione per molto tempo, per esempio), provo dolore.
Ma avevo una neuropatia traumatica. Ti hanno stabilito un motivo fisiologico?
Neuropatia: danno al nervo pudendo
La neuropatia del nervo pudendo è una malattia che è una conseguenza dello sviluppo di processi di compressione che colpiscono il plesso coccigeo e il nervo stesso. Di norma, un tale disturbo si verifica sullo sfondo di cambiamenti distrofici nei legamenti e nei muscoli del bacino. La patologia si sviluppa sia negli uomini che nelle donne di età diverse. Nonostante la prevalenza di questo problema, la neuropatia viene diagnosticata estremamente raramente. Ciò è dovuto al fatto che solo una piccola percentuale di pazienti presta attenzione ai sintomi della malattia e cerca aiuto medico.
La neuropatia genitale può colpire varie fibre nervose che circondano gli organi genitali (genito femorale, nervo ileoinguinale).
Cause della malattia
Il principale fattore eziologico che provoca la neuropatia del pudendo è il pizzicamento del nervo pudendo, che si verifica nel canale di Alcock. A causa della zona interessata, la malattia è anche chiamata “sindrome del canale di Alcock”.
Questo tipo di patologia, come la neuropatia genitale femorale, progredisce a causa di lesioni alla zona inguinale o della formazione di un'ernia. Il danno al nervo ileoinguinale è il risultato della formazione di cicatrici muscolari che compaiono dopo un intervento chirurgico o un infortunio.
La neuropatia del nervo pudendo si sviluppa anche per i seguenti motivi:
- travaglio (neuropatia ostetrica);
- ipertonicità del muscolo piriforme;
- spasmo del muscolo dell'ano;
- tensione nel muscolo otturatore interno;
- frattura delle ossa pelviche;
- formazioni maligne nella cavità pelvica;
- virus dell'herpes;
- danni ai nervi causati dall'equitazione o dal ciclismo.
Principali sintomi
La neuropatia del pudendo si manifesta con sintomi molteplici ma lievi. È proprio perché i sintomi sono vaghi che questa malattia è difficile da diagnosticare. I pazienti lamentano i seguenti fenomeni:
- dolore doloroso al perineo, all'ano e ai genitali;
- bruciore e formicolio all'inguine;
- disagio nell'ano;
- sensazione della presenza di un corpo estraneo nel retto, nell'uretra o nella vagina (nelle donne);
- disfunzione degli organi genitali;
- incontinenza urinaria;
- ipersensibilità della pelle nella zona pubica.
Nelle donne, lo sviluppo della patologia è accompagnato da prurito e bruciore nel clitoride, nelle labbra e nella vagina. Il disagio diventa più intenso quando si è seduti.
Spesso i pazienti sono disturbati da una sensazione di intorpidimento dei genitali, problemi con i movimenti intestinali (stitichezza), disagio durante la minzione, dolore durante i rapporti sessuali.
Diagnosi e trattamento
Quando i pazienti lamentano sintomi di neuropatia del nervo pudendo, lo specialista formula una diagnosi sulla base di un'anamnesi medica compilata contenente i segni caratteristici della malattia (dolore, bruciore, disturbi sensoriali). Ai pazienti viene anche prescritta un'ecografia Doppler, durante la quale è possibile rilevare un rallentamento della velocità del flusso sanguigno nell'arteria pudenda, indicando un possibile pizzicamento di questa nave. E poiché questa arteria passa insieme al nervo pudendo attraverso il canale di Alcock, possiamo concludere che la causa del disturbo sono i processi di compressione. Un metodo per diagnosticare la malattia è il blocco del nervo pudendo. Se dopo la sua attuazione la sindrome del dolore si indebolisce, ciò indica lo sviluppo della neuropatia.
Il trattamento della patologia si basa sull'uso dei seguenti farmaci:
- Pregabalin;
- supposte vaginali con diazepam;
- iniezioni di glucocorticoidi con anestetici locali.
Se il nervo schiacciato è piuttosto complesso e non risponde alla terapia farmacologica, ai pazienti può essere prescritto un trattamento chirurgico.
La neuropatia del nervo pudendo, nota anche come nevralgia del pudendo, sindrome del canale pudendo, sindrome del canale di Alcock, sindrome da compressione del nervo pudendo, pudendopatia del tunnel, è una malattia abbastanza comune ma raramente diagnosticata.
Sintomi: dolore al perineo, genitali, ano. Come tutti i tipi di dolore neuropatico, questo dolore è caratterizzato da una sensazione di bruciore, formicolio o “spilli e aghi”.
incontinenza urinaria o fecale, disfunzione sessuale. Il dolore si intensifica quando si è seduti. Nelle donne, i sintomi della nevralgia del pudendo comprendono dolore (bruciore, prurito, formicolio) al clitoride, al pube, alla vulva, a 1/3 inferiore della vagina e alle labbra.
I possibili sintomi includono anche bruciore, intorpidimento, ipersensibilità, sensazione elettrica o di coltello, dolore doloroso, sensazione di un nodulo o di un corpo estraneo nella vagina o nel retto, sensazione di torsione o costrizione, sensazioni di temperatura anomala, sensazione di "attizzatoio caldo", stitichezza , dolore e difficoltà a defecare, difficoltà o bruciore durante la minzione, dolore durante i rapporti sessuali e disfunzione sessuale - perdita di sensibilità nel clitoride e/o nel terzo anteriore della vagina.
Criteri diagnostici per la neuropatia del nervo pudendo:
- Dolore (bruciore, prurito) nell'area dei tre rami del nervo pudendo (clitoride, ano, vestibolo della vagina)
- Natura neuropatica del dolore (bruciore, prurito, formicolio, pelle d'oca, ipersensibilità o perdita di sensibilità)
- Effetto del blocco del nervo pudendo (riduzione del dolore sull'orologio)
- Una diminuzione della velocità del flusso sanguigno nell'arteria pudenda, determinata durante l'ecografia Doppler. Poiché l'arteria pudenda passa insieme al nervo pudendo nel canale di Alcock, i processi che portano alla compressione del nervo pudendo portano anche alla compressione dell'arteria pudenda.
Il nervo pudendo lascia il midollo spinale a livello della 2a, 3a e 4a vertebra sacrale (S2-S4), lascia la cavità pelvica attraverso il grande foro sciatico, per poi ritornare alla piccola pelvi attraverso il foro piriforme, sotto il muscolo piriforme.
Nella cavità pelvica, il nervo pudendo passa attraverso il canale di Alcock, dove può anche essere compresso dal legamento sacrospinale.
Ecco perché i sintomi della neuropatia del nervo pudendo compaiono nell'ano, nel perineo e nei genitali esterni.
Cause della neuropatia del nervo pudendo:
- Neuropatia ostetrica: danno al nervo pudendo durante il parto, a volte anche il nervo otturatore ne soffre
- Sindromi miofasciali: l'ipertonicità del muscolo piriforme può causare la compressione del nervo pudendo nel forame infrapiriforme. Inoltre, la compressione del nervo pudendo può essere causata dallo spasmo dell'otturatore interno o del muscolo elevatore dell'ano.
- Neuropatia traumatica – causata da un trauma cronico (andare in bicicletta o a cavallo) o da una frattura delle ossa pelviche.
- Compressione del nervo pudendo nel canale di Alcock
La diagnosi viene effettuata sulla base dei cosiddetti criteri diagnostici (criteri diagnostici di Aix-en-Provence):
- Localizzazione del dolore (uno o più rami del nervo pudendo - solitamente su un lato)
- Natura del dolore (bruciore, pelle d'oca, formicolio, sensazione di scossa elettrica)
- Aumento del dolore quando si è seduti
- Ridurre il dolore nella posizione sdraiata
- Natura unilaterale del dolore
- Effetti positivi del freddo
- L'iniezione di un anestetico nell'area del nervo pudendo riduce il dolore per 12 ore o più
- L'esame ecografico del canale di Alcock con determinazione della velocità del flusso sanguigno nell'arteria pudenda ci consente di sospettare la compressione del nervo pudendo quando la velocità del flusso sanguigno nell'arteria diminuisce, poiché passano insieme in questo canale.
Il trattamento deve essere completo:
- Farmaci che agiscono sul dolore neuropatico e cronico (Lyrica, Tebantin)
- Fisioterapia
- Blocchi del nervo pudendo con anestetici e glucocorticoidi
- Chirurgia – decompressione del nervo pudendo
- Neuromodulazione
Si ricordi che la durata del trattamento è di almeno 6 mesi.
Nel campo della diagnosi e del trattamento della nevralgia del pudendo collaboriamo strettamente con il Prof. Eric Botrand, uno dei massimi specialisti mondiali nel trattamento del dolore pelvico cronico, che consulta regolarmente la nostra clinica. La prossima visita del professor Botran avrà luogo nel dicembre 2014.
Nella nostra clinica utilizziamo tutti i metodi di trattamento moderni.
Siamo l'unica clinica in Russia dove vengono eseguiti gli interventi di decompressione del nervo pudendo.
Contattaci e faremo del nostro meglio per aiutarti.

I pazienti di altre città credono che il trattamento nella nostra clinica sia lungo e quindi difficile per loro venire da noi! A volte questo è vero, ma nella maggior parte dei casi è sufficiente un giorno per la diagnosi.
Il giorno successivo vengono eseguite un'iniezione di tossina botulinica, crioneurolisi del nervo pudendo, decompressione del nervo pudendo, intervento chirurgico TVT - in generale, le manipolazioni più efficaci per il trattamento della sindrome del dolore pelvico cronico e dei disturbi urinari.
I pazienti possono continuare il trattamento a casa - sotto la nostra stretta supervisione tramite Skype, e-mail, ecc. Forniamo tutti i farmaci necessari e (se necessario) le attrezzature per la fisioterapia domiciliare.
Ci sono molte vie nervose nel corpo umano, ognuna delle quali innerva un'area specifica. Tra questi possiamo distinguere il nervo pudendo, che in medicina viene chiamato nervo genitale.
È responsabile dell'innervazione dei muscoli del pavimento pelvico e, quando questo fascio viene pizzicato, le persone avvertono dolore cronico nell'area pelvica. Questo fenomeno di solito si verifica a causa della neuropatia compressiva.

Rappresenta la compressione (nervo schiacciato). Negli uomini questo problema si verifica 2-3 volte più spesso che nelle donne a causa delle caratteristiche anatomiche.
È stato a lungo notato che coloro che vengono violati nei loro diritti o gridano ad alta voce su questo fatto, o ne mormorano a bassa voce finché nessuno lo sente.
La situazione è esattamente la stessa se il nervo pudendo viene pizzicato nel canale che lo contiene. Un canale con un diametro ristretto per qualche motivo (a causa di escrescenze ossee, fratture ossee o per qualche altro motivo) esercita una pressione sul nervo, causando prevalentemente dolore di varia intensità.
La compressione del nervo può essere causata dal suo “gonfiore”, accompagnato da un aumento del diametro, che ne provoca la discrepanza con il diametro del canale che lo racchiude.
Ma la struttura del nervo pudendo interessato non cambia durante la nevralgia. I disturbi del movimento non si verificano allo stesso modo della perdita di sensibilità.
Pertanto, la nevralgia è esclusivamente dolore di varia natura e intensità.
E il pizzicamento del nervo pudendo può verificarsi nel canale inguinale:
- con vene varicose del cordone spermatico negli uomini;
- a causa della patologia del legamento rotondo dell'utero nelle donne;
- a causa di un'ernia inguinale o del verificarsi di alterazioni cicatriziali dopo la riparazione dell'ernia.
La nevralgia pelvica, che spesso accompagna lo schiacciamento del nervo pudendo, può verificarsi anche a causa di:
- trauma durante il parto;
- spasmo muscolare nella zona dell'ano, ipertonicità del muscolo piriforme o del muscolo otturatore interno;
- sviluppo di oncopatologia negli organi pelvici;
- l'insorgenza di complicanze dell'herpes.
I sintomi di questa forma di nevralgia sono il dolore cronico nella zona pelvica, avente il seguente carattere:
- dolorante;
- sensazione di bruciore e prurito, particolarmente forte nelle donne e soprattutto in posizione seduta;
- sensibilità eccessivamente elevata della pelle dell'inguine e del perineo;
- sensazioni di costante disagio nella zona degli orifizi naturali del corpo;
- sensazione falso-ossessiva di un corpo estraneo nella zona genitale.

Sullo sfondo dello stress cronico, le seguenti sensazioni possono apparire da sensazioni a lungo termine:
- disturbi urinari (atto involontario) o dolore durante la minzione;
- disfunzione degli organi genitali (dolore durante il coito);
- disturbi intestinali (stitichezza).
Per la diagnosi, i sintomi sono importanti: le sensazioni del paziente, nonché l'assenza di manifestazioni esterne di patologia.
Nel primo caso viene rilevata una violazione del flusso sanguigno attraverso l'arteria pudenda, nel secondo la scomparsa del disagio dopo la manipolazione.
Gli obiettivi principali del trattamento sono: sollievo dal dolore, eliminazione dell'infiammazione e ripristino della conduzione nervosa.
Pertanto è consigliabile utilizzare:
- anticonvulsivanti (Gabapentin), che forniscono sollievo dal dolore;
- rilassanti muscolari (Mydocalm), utilizzati per rilassare i muscoli;
- blocco del nervo pudendo con una combinazione di soluzioni di anestetici e ormoni;
- complessi vitaminici (classe Neuromultivita);
- tecniche fisioterapeutiche (elettroforesi, fonoforesi e simili).
Per ridurre il disagio, vengono utilizzate supposte vaginali o rettali con diazepam e terapia fisica (per massaggiare i muscoli perineali).
Se i metodi terapeutici sono inefficaci, viene utilizzata la decompressione chirurgica per alleviare la lesione e i sintomi.
La decompressione chirurgica a volte è l’unica opzione
Il nervo pudendo è responsabile della sensibilità nei genitali esterni, nel retto inferiore e nel perineo. Il perineo è lo spazio tra i genitali e l'ano.
L’intrappolamento del nervo pudendo viene spesso diagnosticato erroneamente come una malattia della prostata, come la prostatodinia o la prostatite non batterica. Cause sconosciute di dolore vaginale, dolore ovarico, dolore rettale, dolore al pene, dolore al coccige e dolore ai glutei possono verificarsi a causa della neuropatia del nervo pudendo. Circa 2/3 dei pazienti con intrappolamento del nervo pudendo sono donne.

L’intrappolamento del nervo pudendo può verificarsi improvvisamente o svilupparsi nel tempo. Seduta prolungata, ciclismo. Movimenti ripetitivi ed esercizi per le gambe possono portare al pizzicamento del nervo pudendo.
- impatto sulla natura neuropatica del dolore con l'aiuto di gabapentin (Tebantin, Lyrica);
- condurre blocchi nervosi regolari con anestetici e ormoni;
- effetti fisioterapici: fonoforesi, terapia Amplipulse, elettroforesi;
- rilassanti muscolari ad azione centrale (Mydocalm). Permette di rilassare i muscoli, anche riducendo il tono del muscolo piriforme;
- Vitamine del gruppo B incluse nel blocco, nonché forme di compresse.
- Pregabalin;
- supposte vaginali con diazepam;
- iniezioni di glucocorticoidi con anestetici locali.
- Sensazioni dolorose compaiono nel perineo.
- Il dolore ha una tinta bruciante.
- C'è disagio nei genitali e nell'ano.
- Incontinenza urinaria e fecale, che può essere incompleta, cioè manifestarsi sotto forma di incontinenza da gocciolamento o spotting.
- In queste zone la sensibilità della pelle diminuisce e compare la sensazione di “pelle d'oca”.
- Potrebbe esserci una spiacevole presenza di qualcosa di estraneo nell'ano e nell'uretra.
- Possono verificarsi disturbi sessuali come mancanza di orgasmo e impotenza.
- Influenzare il caratteristico schema doloroso del pizzicamento con l'aiuto di gabapentin, che fa parte del medicinale.
- Blocchi nervosi regolari utilizzando ormoni e anestetici.
- L'uso di miorilassanti ad azione centrale, che consentono ai muscoli di rilassarsi, con conseguente diminuzione del tono del muscolo piriforme.
- L'uso di effetti fisioterapici, che includono l'elettroforesi e la fonoforesi.
- Assunzione di vitamine del gruppo B, che fanno parte del blocco, nonché sotto forma di compresse.
- danno meccanico all'articolazione dell'anca e ai tessuti adiacenti (anche durante le operazioni);
- ipotermia dei tessuti pelvici;
- processi tumorali;
- spasmo muscolare;
- ipertonicità del muscolo piriforme;
- complicazioni dell'infezione da herperovirus;
- lunghe e frequenti passeggiate a cavallo.
- esposizione a correnti laser o dinamiche;
- bagni caldi;
- avvolgere;
- applicazioni di paraffina;
- elettroforesi e fonoforesi.
Un po' di anatomia
Il nervo pudendo è corto. Ma questo è un nervo molto importante dell'ultimo plesso sacrale (se ti sposti dal cervello). Si trova nella cavità pelvica e lungo il percorso aggira l'ischio. Si divide poi in tre rami:
- Rettale.
- Perineale.
- Nervo dorsale del clitoride o del pene.
Il nervo femoro-genitale, passando nel ramo inguinale, ha 2 opzioni di continuazione a seconda del sesso della persona:
- Maschio. Esce attraverso il canale insieme al funicolo spermatico e prosegue nello scroto;
- Femmina. Nel caso del sesso debole, il nervo pudendo lascia il canale insieme al legamento rotondo dell'utero e passa dolcemente nella pelle delle grandi labbra.
Il nervo inguinale nelle donne e negli uomini innerva i seguenti tessuti:
- Tessuto muscolare dell'ano;
- La pelle esterna dell'ano e dei genitali;
- Sfintere anale;
- Muscolatura del perineo;
- Clitoride femminile;
- Corpi cavernosi maschili del pene;
- Sfintere della vescica.
Il tratto del nervo pudendo è responsabile non solo delle sensazioni provate durante il rapporto sessuale, ma anche direttamente della defecazione e della minzione.
Svolge le ultime due funzioni grazie alle fibre vegetative nella sua composizione. È la parte autonoma (vegetativa) del sistema nervoso che è responsabile di molti sistemi che non sono controllati dalla coscienza umana, ad esempio la costrizione delle pupille, il ritmo cardiaco, ecc.
Il danno a questo nervo è causato dal pizzicamento del muscolo piriforme, dei legamenti, ecc. A volte la causa di tale compressione risiede nella lesione ricevuta, a seguito della quale le ossa pelviche sono state schiacciate o i legamenti sono stati strappati.
Il nervo pudendo è di piccola lunghezza, ma è un nervo molto importante di quest'ultimo, se si va dal cervello, al plesso sacrale. Si trova nella cavità pelvica, lungo il percorso circonda l'ischio.
- innerva il muscolo elevatore dell'ano;
- innerva lo sfintere anale;
sfintere
- dà rami ai muscoli del perineo;
- innerva gli organi genitali: corpi cavernosi del pene negli uomini, clitoride nelle donne;
- dona sensibilità alla pelle dei genitali esterni e dell'ano;
- innerva lo sfintere dell'uretra.
Come puoi vedere, questo nervo gioca un ruolo importante non solo nella vita intima di una persona, ma anche nella minzione e nella defecazione. Il nervo pudendo contiene un gran numero di fibre autonome, che assicurano il “lavoro inconscio” degli sfinteri.
Dopotutto, una persona non pensa mai, controlla o contrae consapevolmente i muscoli per non defecare o urinare accidentalmente in pieno giorno. Ciò viene fatto dalle fibre nervose autonome che entrano nel lume del nervo pudendo.
Questo nervo può essere schiacciato dal muscolo piriforme, che si trova nella cavità pelvica, oppure essere schiacciato tra due legamenti.
Inoltre, il nervo può essere danneggiato, ad esempio, a causa di un incidente stradale o di una caduta da una grande altezza, che provoca una frattura delle ossa pelviche.
Una causa abbastanza comune di dolore pelvico cronico è il danno ai nervi durante il parto, così come il coinvolgimento del tronco nervoso nella crescita di una neoplasia maligna.
Inoltre, attività come l’equitazione o il ciclismo possono anche portare alla neuropatia compressiva del pudendo nel tempo.
Il plesso lombare è un fascio di nervi abbastanza potente che si trova davanti alle vertebre lombari, in profondità nel muscolo maggiore psoas.

La varietà dei nervi del plesso lombare
diminuzione della sensibilità cutanea all'inguine, parestesia, "strisciamento", intorpidimento; dolore all'inguine, di varia localizzazione e intensità. nervo ileoipogastrico.
Fornisce innervazione motoria ai muscoli addominali, dona sensibilità alla pelle della natica sovrastante e innerva il canale inguinale; nervo ileoinguinale. Innerva le grandi labbra, o scroto, così come la pelle del pube.
- Femorale;
- Inguinale (genitale).
sfintere
sfintere
Nervo genitale nel corpo femminile
sfintere
Il nervo pudendo nel corpo maschile (in giallo)
Esistono notevoli differenze nell'anatomia del nervo pudendo negli uomini e nelle donne a causa delle caratteristiche strutturali della piccola pelvi. Per i primi il concetto di organi genitali comprende più strutture che per i secondi ed è più ramificato. Inoltre, nelle donne queste fibre nervose si trovano in modo più compatto.
Tuttavia, sia negli uomini che nelle donne, il nervo pudendo è una struttura accoppiata che nasce dal plesso spinale. Nelle persone di entrambi i sessi, questo nervo è diviso in due grandi rami (femorale e inguinale), responsabili dell'innervazione:
- sfinteri della vescica;
- tessuto perineale;
- muscolo elevatore dell'ano;
- sfinteri del retto.
Il ramo inguinale nell'uomo e nella donna svolge diverse funzioni:
- Negli uomini è responsabile della sensibilità e dei processi vegetativi nei corpi cavernosi del pene e dello scroto.
- Nella donna svolge le stesse funzioni in relazione alle grandi e piccole labbra e al clitoride.
Questa struttura, così come la presenza di fibre vegetative, garantisce il funzionamento automatico di vari gruppi muscolari responsabili della minzione e della defecazione, senza la partecipazione della coscienza.
A causa del fatto che la neuropatia del nervo pudendo provoca dolore nella zona pelvica, per la diagnosi è indicata l'ecografia, che consente di differenziare la patologia da altri disturbi degli organi genitali.
Utilizzando gli ultrasuoni, è possibile determinare la natura della circolazione sanguigna nell'area interessata. L'assenza di disturbi in quest'area indica la presenza di neuropatia. Il medico giunge a conclusioni simili se, dopo aver applicato il freddo al perineo, il paziente sperimenta un sollievo temporaneo.
Per escludere la prostatite, il cancro o l'adenoma prostatico, il medico esegue la palpazione diretta della prostata negli uomini attraverso il retto. In caso di grave deformazione dei tessuti e delle ossa locali, tali violazioni possono essere identificate mediante radiografia o esame esterno.
Inoltre, per confermare i sospetti di nevrosi genitale, in rari casi viene eseguito un blocco con novocaina. Il farmaco viene iniettato direttamente nel plesso nervoso.
sfintere
Quali funzioni svolge?
Per l'eziologia del danno sono importanti la vicinanza all'ischio, che il nervo aggira entrando nella cavità pelvica, nonché la profondità relativamente bassa dei rami terminali sotto la superficie della pelle e delle mucose degli organi pelvici. Pertanto, la disfunzione può verificarsi a causa di:
- lesioni alla zona perineale;

I fattori provocatori possono essere:
- andare a cavallo o in bicicletta (frequentemente o professionalmente);
- travaglio prolungato;
- frattura delle ossa pelviche (da una caduta dall'alto, in un incidente automobilistico o aereo).
Capire che qualcosa non va nel nervo genitofemorale è reso possibile dalle disfunzioni degli organi situati nella pelvi. Questi possono essere disturbi della sensibilità o disturbi autonomici.
Le deviazioni nel sistema autonomo sono espresse da disturbi nel funzionamento delle ghiandole e di altre strutture contenenti fibre muscolari lisce, in particolare, disturbi del meccanismo di afflusso di sangue ai corpi cavernosi del pene o del clitoride.
Anche disturbi trofici della pelle del perineo, dello scroto e della zona perianale possono essere segno di disturbi.
Oltre ai fattori fisici, la causa della patologia può essere anche malattie somatiche generali:
- tubercolosi;
- collagenosi;
- disturbi dell'afflusso di sangue dovuti a disturbi endocrini e incidenti vascolari o per qualsiasi altro motivo.
- Innerva il muscolo che solleva l'ano e lo sfintere.
- Innerva lo sfintere del canale urinario.
- Innerva il clitoride femminile e i corpi cavernosi negli uomini.
- Rende sensibile la pelle dell'ano e dei genitali esterni.
Dall'elenco sopra riportato risulta chiaro che il nervo pudendo svolge un ruolo molto importante sia nella vita intima di una persona che durante i movimenti intestinali e la minzione. Questo nervo comprende un gran numero di fibre autonome che assicurano il corretto funzionamento degli sfinteri senza l'uso di tensioni coscienti.
Dopotutto, le persone non pensano mai, non cercano di controllare e non stringono consapevolmente i muscoli per non urinare o defecare completamente accidentalmente nel momento sbagliato.
- lesioni alla zona perineale;
Il trauma perineale può portare a conseguenze più gravi
- ipotermia dell'area perineale;
- pressione contro l'ischio da parte del muscolo piriforme per la presenza di un processo volumetrico nella piccola pelvi, o per compressione tra i legamenti pelvici, o per altro motivo;
- danno alle formazioni che compongono il plesso sacrale o l'osso sacro stesso.
Recentemente, soprattutto negli ambienti medici francofoni e spagnoli, l'approccio alla patogenesi, alla diagnosi e al trattamento delle malattie degli organi pelvici è cambiato significativamente.
Innanzitutto è diventato complesso o, come si dice in Europa, “multimodale”, poiché gli organi pelvici sono strettamente interconnessi e spesso hanno innervazione efferente ed efferente comune, circolazione sanguigna e apparato muscolo-legamentoso.
Un esempio è il verificarsi della sindrome della vescica dolorosa (non della cistite interstiziale - queste sono cose diverse, il motivo sarà spiegato di seguito) in pazienti con adenomiosi o IBS.
Ciò è dovuto al fenomeno del cosiddetto. sensibilizzazione incrociata. La maggior parte degli organi pelvici ricevono innervazione sensoriale e motoria attraverso il pudendo. Inoltre, in alcuni casi, questi organi sono rappresentati nello stesso centro cerebrale o in quelli vicini. Anche questo problema verrà discusso più dettagliatamente di seguito.
In secondo luogo, il punto di vista sempre più dominante è che il ruolo delle malattie infiammatorie nella patogenesi della sindrome del dolore pelvico cronico sta diminuendo. Attualmente, il ruolo principale, secondo i colleghi francesi, è giocato dalle sindromi miofasciali (spastiche) dei muscoli del pavimento pelvico e dalla neuropatia del nervo pudendo, chiamato informalmente il re del perineo.
In terzo luogo, la terminologia è cambiata: sempre più spesso, invece del termine “sindrome del dolore pelvico cronico”, viene utilizzato il termine “sindrome del dolore perineale-pelvico cronico e della disfunzione”.
Ci auguriamo che al 1° Congresso Internazionale sul Dolore e le Disfunzioni Pelviche, che si terrà ad Amsterdam, venga adottata una terminologia comune.

Nell'ambito di questo articolo, non è possibile considerare tutte le sindromi dolorose e le disfunzioni degli organi pelvici, quindi suggeriamo di prestare attenzione alle sindromi degli organi pelvici femminili rilevanti per la pratica di un urologo, cioè a sindromi uroginecologiche.
- sindrome della vescica dolorosa;
- neuropatia del nervo pudendo;
- sindromi miofasciali.
Disturbi della funzione di immagazzinamento ed evacuazione della vescica:
- vescica iperattiva con iperattività del detrusore;
- vescica iperattiva con aumentata sensibilità della vescica;
- Incontinenza da stress nelle donne e negli uomini.
Per quanto riguarda la sindrome della vescica dolorosa, questa, secondo G. Amarenco, è una condizione causata proprio dalla sensibilizzazione crociata della vescica dovuta a danni agli organi vicini, ad esempio il colon (IBS) o l'utero con adenomiosi.
In questo caso, aumenta anche il numero di recettori della fibra C e si verifica una sensibilizzazione centrale, ma questa è una conseguenza di un processo patologico in un altro organo.
Cambiamenti patologici nella lamina propria possono causare danni alle cellule ombrello simili all'IC, ma in questo caso sarà secondario.
Caso clinico
La paziente ha 38 anni e non ha mai partorito. Ha applicato per disuria a lungo termine (3 anni), pollachiuria, nicturia, dolore localizzato nell'uretra, irradiante all'arto inferiore destro.
Sono stati effettuati cicli ripetuti di terapia antibiotica per U. urealitycum. Le colture di urina sono sterili, i test generali delle urine sono invariati. La cistoscopia ha rivelato segni visivi di leucoplachia nell'area del triangolo di Lieto.
Esame patomorfologico: non è stata riscontrata alcuna evidenza di leucoplachia.
Il paziente è stato sottoposto a TUR dell'area alterata nell'area del triangolo di Lieto. Dopo l'operazione la situazione è leggermente migliorata, ma dopo un mese è tornata alla situazione precedente all'intervento.
Il paziente è stato esaminato insieme al Professor E. Botrand (Clinica L’Avancee Perinneal-Pain, Aixen-Provence).
L'esame ha rivelato adenomiosi, aumento del tono del muscolo otturatore interno destro, dolore nel punto trigger m. otturatorio int.
Secondo il parere esperto del professor Botran si tratta in questo caso di una sindrome vescicale dolorosa causata da sensibilizzazione crociata dovuta ad adenomiosi ed aggravata dalla reazione miofasciale del muscolo otturatore interno destro.
Inoltre, a causa dell'infiammazione neurogena nella lamina propria dell'urotelio causata dalla sensibilizzazione crociata, il paziente presenta un danno uroteliale.
La patogenesi di questa condizione può essere la seguente. L'adenomiosi, come qualsiasi altra condizione che causa dolore cronico, porta ad una diminuzione della soglia di sensibilità al dolore.
La sua essenza è la seguente: sono stati presi due gruppi di ratti, in uno è stata indotta una sindrome da dolore cronico introducendo un reagente chimico sotto la pelle della schiena, l'altro gruppo è rimasto intatto.
Un mese dopo, è stato effettuato un test stringendo la zampa dei ratti in entrambi i gruppi con un dispositivo speciale. È stata determinata la soglia di vocalizzazione, ad es. quando i topi cominciarono a strillare.
Pertanto, prima dell’inizio dello studio, la soglia nei ratti di entrambi i gruppi era la stessa. Ma dopo un mese, nel gruppo di ratti con dolore cronico, la vocalizzazione si è verificata con una pressione molto più debole sulla zampa rispetto ai ratti intatti.
Questo sembra abbastanza logico. Il dolore è un segnale di danno tissutale. Se il dolore è diventato cronico, significa che il cervello non ha intrapreso azioni sufficienti per eliminare la causa del dolore.

La fase successiva è la sensibilizzazione periferica. Nell'organo interessato aumenta la produzione del fattore di crescita nervoso (NGF). Ciò porta ad un aumento del numero di recettori affiliati alle fibre C demielinizzate.
Il ruolo principale delle fibre C è la trasmissione degli impulsi del dolore cronico. Di conseguenza, un aumento del loro numero porta ad un aumento del dolore nell'organo interessato.
Tuttavia, come abbiamo già discusso, gli organi pelvici hanno un'innervazione incrociata e in questo caso il numero di recettori per le fibre C aumenta non solo nell'endo e nel miometrio, ma anche nell'urotelio.
Inoltre, a questo paziente è stata diagnosticata una reazione miofasciale m. otturatorio int. destrezza La contrazione muscolare è una normale risposta al dolore. Tuttavia, il dolore a lungo termine porta a contrazioni spastiche, che a loro volta causano dolore a causa dell'accumulo di lattato nel muscolo e della compressione delle fibre nervose.
Tornando alla paziente esaminata, è stata indirizzata a un ginecologo per il trattamento dell'adenomiosi. Inoltre, per il trattamento della sindrome della vescica dolorosa, è stato raccomandato:
- catadolone 200 mg – allo scopo di alleviare il dolore e la sensibilizzazione centrale;
- pregabalin – 75 mg 2 volte al giorno con graduale titolazione della dose – per eliminare la sensibilizzazione periferica;
- iniezione di 100 unità di tossina botulinica nel muscolo otturatore destro sotto controllo elettromiografico (EMG);
- elettroforesi intravescicale 200 unità di tossina botulinica;
- iniezione intravescicale di ialuronato di sodio (URO-HYAL) per ripristinare l'urotelio.
Dovreste prestare attenzione all'efficacia, anche se a breve termine, della TUR del triangolo del Lieto. Come è noto, la principale innervazione afferente della vescica è localizzata nella regione del triangolo di Lieto - apparentemente la TUR ha temporaneamente disabilitato le terminazioni delle fibre afferenti.
Cause di infiammazione
La neuropatia da trazione-compressione del tratto nervoso sinistro o destro si verifica nel canale di Alcock. Pertanto, lo schiacciamento del nervo pudendo che si verifica in quest'area è chiamato sindrome di Alcock.
Tra gli altri tipi di neuropatia caratteristici di questa via nervosa, si può distinguere la forma femoro-genitale. Si manifesta principalmente a causa di lesioni all'inguine o dello sviluppo di un'ernia inguinale.
Anche la neuropatia del nervo ileoinguinale rientra in questo gruppo. Si verifica a causa della comparsa di cicatrici sul tessuto muscolare, che sono una conseguenza dell'intervento chirurgico.
Il pizzicamento del nervo pudendo si verifica principalmente a causa dei seguenti fattori:
- Trauma subito durante il parto;
- Spasmo del tessuto muscolare dell'ano;
- Frattura pelvica;
- Sviluppo di malattie oncologiche maligne;
- Tono elevato del muscolo piriforme;
- Complicazioni dell'herpes;
- Spasmo del muscolo otturatore interno;
- Compressione della pudenda dovuta alla guida a cavallo o in bicicletta.
Sintomi
Nelle donne, ai principali sintomi della neuropatia si possono aggiungere un forte prurito e un bruciore nella zona genitale. In posizione seduta, questi sintomi si intensificano in modo significativo.
In casi più rari, si osservano i seguenti sintomi:
- Movimenti intestinali anormali (stitichezza);
- Intorpidimento dei genitali;
- Dolore durante i rapporti sessuali e durante la minzione.
Diagnostica
Il medico identifica la presenza di un problema, concentrandosi sui sintomi e sui risultati dell'ecografia. In caso di neuropatia, ciò indicherà un flusso sanguigno alterato nell'arteria pudenda, che passa attraverso il canale di Alcock.
Un metodo diagnostico efficace è il blocco del tratto del nervo pudendo. Se il disagio scompare, tutta la colpa è della neuropatia. Di solito, in una situazione del genere, viene prescritto un ciclo di terapia, che comprende iniezioni di glucocorticoidi, supposte vaginali e altri metodi per ripristinare le fibre nervose schiacciate.
Pizzicare: ragioni
Possono verificarsi problemi a causa del muscolo piriforme situato nella cavità pelvica o a causa della compressione tra una coppia di legamenti.
Inoltre, il nervo pudendo può danneggiarsi in seguito a situazioni impreviste, tra cui un incidente stradale o una caduta dall’alto. In tali situazioni può verificarsi una frattura delle ossa pelviche.
Vale la pena ricordare che alcuni tipi di attività umane possono anche portare, nel tempo, allo schiacciamento del nervo pudendo. Ciò include andare in bicicletta o a cavallo.
Con le sensazioni dolorose e spiacevoli di cui sopra, una persona semplicemente non è in grado di sopportarlo a lungo, perché non è lo stesso dolore che alla gamba o al braccio. Molto spesso, chi soffre di neuropatia si rivolge a un neurologo o a un proctologo se presenta disturbi associati allo sfintere anale o problemi di incontinenza fecale e urinaria.
In rari casi, i pazienti possono rivolgersi a un terapista sessuale. Ma un buon specialista, utilizzando semplici domande, dovrebbe essere in grado di identificare i disturbi organici e quindi indirizzare il paziente al medico appropriato.
- Tutte quelle denunce elencate in precedenza.
- I pazienti possono notare che quando viene applicato qualcosa di freddo al perineo, si verifica un sollievo temporaneo e il dolore bruciante inizia a diminuire. Questo sintomo indica che il danno nervoso è di natura neuropatica.
- Quando si utilizza un blocco nervoso terapeutico e diagnostico di prova con novocaina, la gravità dei sintomi diminuisce o elimina completamente ogni sofferenza per la durata dell'antidolorifico, che dura da 12 ore a 3 giorni.
- La natura del dolore indica che si è verificato un pizzicore (sensazioni spiacevoli al tatto e tutti i tipi di prurito, bruciore e sensazione di "spilli e aghi").
- Quando si esegue l'ecografia e la dopplerografia del bacino e del perineo, in quasi tutti i casi in cui il nervo pudendo viene pizzicato, si osserva un rallentamento della velocità del flusso sanguigno nella vicina arteria pudenda. Poiché corre lungo lo stesso canale del nervo, il restringimento dell'arteria indica che anch'essa è stata compressa.
- Un criterio molto importante per la diagnosi è che il dolore aumenta in una persona in posizione seduta e diminuisce quando il paziente è sdraiato sulla schiena. Anche il pizzicamento del nervo pudendo è caratterizzato da un danno su un solo lato. È qui che si fanno sentire i disordini.
Oltre a questi criteri diagnostici, palpando il perineo si possono trovare aree caratteristiche che sono punti dolorosi che riflettono gli spasmi muscolari.
È importante che la patologia del nervo pudendo sia strettamente correlata allo sviluppo della sindrome miofasciale, che è molto meno curabile a causa della localizzazione profonda dei muscoli.
Inoltre, la compressione dei nervi pudendi aumenta notevolmente la depressione e l’ansia e le persone diventano più suscettibili agli eventi negativi.
Il nervo pudendo (genitale) e il suo danno differiscono da patologie simili in altre “regioni” del corpo?
Sì, la natura della patologia è diversa in quanto il nervo pudendo serve l'area pudenda - l'area genitale, la cui struttura è diversa negli uomini e nelle donne. Mi vengono subito in mente le parole di un ragazzo molto concentrato del film “Il poliziotto dell'asilo”, con cui ha impedito a tutti di entrare dalla porta dell'asilo: i ragazzi hanno un pene, le ragazze hanno una vagina.

Negli uomini il concetto di genitali esterni comprende molte più strutture in termini di numero, volume e area, quindi il nervo pudendo ha una struttura più complessa e ramificata, mentre nella donna, per la maggiore “compattezza” dei genitali esterni, la sua lunghezza è molto più breve.
perineo, sfinteri della vescica e del retto, nonché il muscolo elevatore dell'ano, ma poi iniziano le differenze strutturali: nelle donne garantisce la sensibilità e la funzione vegetativa delle grandi e piccole labbra e del clitoride, negli uomini svolge le stesse funzioni in relazione ai corpi cavernosi del pene genitale e dello scroto.
Nella foto, la stessa zona dolorante nelle donne è evidenziata in giallo.
I nervi schiacciati e il dolore associato si verificano non solo negli arti, nel collo, nel torace, ma anche nell'inguine. Dopotutto, quest'area è innervata da molti rami anteriori del plesso lombare.
A causa della sua struttura anatomica, le neuropatie ischemiche da compressione di questa regione anatomica sono un po' meno comuni che nell'area delle estremità che si muovono intensamente.

I motivi principali sono i seguenti:
- L'osteocondrosi della colonna lombare è un processo degenerativo che provoca la distruzione della cartilagine e del tessuto osseo, con protrusione di dischi ed ernie che comprimono le radici nervose nel punto in cui escono dal canale del midollo spinale.
- Infiammazione del muscolo piriforme, che si verifica sotto carico pesante - lunghe camminate o corse, salti, in persone non abituate allo sport, così come quando si trovano in una posizione scomoda per lungo tempo e durante l'ipotermia - lo spasmo del muscolo piriforme pizzica il muscolo nervo sciatico.
- Il nervo è anche violato da formazioni tumorali.
La formazione del pizzicamento del nervo sciatico nell'articolazione dell'anca è influenzata da una serie di fattori provocatori:
- Sovrappeso e stile di vita sedentario;
- Malattie articolari e patologie ossee;
- Lesioni e infiammazioni dell'articolazione dell'anca e degli organi in quest'area;
- Raffreddori gravi;
- Predisposizione ereditaria, che determina in gran parte le caratteristiche anatomiche della posizione dei fasci neurovascolari e dell'apparato legamentoso, nonché i difetti congeniti dell'apparato articolare, ad esempio la displasia dell'anca.
Separatamente, vale la pena notare una causa di pizzicamento del nervo sciatico nell'articolazione dell'anca come la gravidanza. Un aumento del carico sul corpo di una donna, causato dall'allargamento dell'utero, dalla pressione su molti organi e fasci nervosi e dai movimenti imprudenti può provocare pizzicamenti.
La gravidanza aumenta anche il carico sulla colonna vertebrale, che può anche causare pizzicamento dei nervi. Ciò può verificarsi anche con la divergenza postpartum delle ossa pelviche.
Quadro clinico
Tra i sintomi di pizzicamento del nervo sciatico nell'articolazione dell'anca, il principale è il dolore acuto e acuto nella regione lombare che si irradia alla coscia e ai glutei.
Oltre al dolore, i pazienti indicano anche il seguente elenco di sintomi:
- Limitazione del range di movimento dell'articolazione dell'anca.
- La parestesia è una sensazione di formicolio e bruciore nella sede della lesione.
- Intorpidimento nel luogo della lesione.
- In alcuni casi si manifestano febbre, brividi, sudorazione e debolezza.
La trasmissione del dolore alla gamba o alla schiena si chiama sciatica ed è abbastanza comune nei pazienti con nervo sciatico schiacciato, soprattutto quando si cerca di cambiare posizione - alzarsi o sdraiarsi, o durante l'attività fisica.
I tipici reclami dei pazienti relativi al dolore e alla sua ricomparsa, parestesie e sintomi associati di solito facilitano la diagnosi di un nervo schiacciato nell'area dell'anca.

Inoltre, il medico raccoglie l'anamnesi e prescrive metodi diagnostici visivi e di laboratorio per confermare la diagnosi e selezionare il trattamento successivo:
- TC, RM della colonna vertebrale e dei tessuti molli;
- Radiografia delle ossa pelviche e della colonna vertebrale;
- Ultrasuoni dell'articolazione dell'anca;
- Elettromiografia;
- Esami del sangue generali e biochimici, analisi generale delle urine.
Trattamento pizzicamento
Il trattamento in alcuni casi è conservativo e include una serie di metodi:
- Sollievo dal dolore, con la prescrizione di un ciclo di farmaci analgesici, tra cui analgin, novocaina, ketorolo e altri. Questi farmaci vengono somministrati per via intramuscolare all'inizio del trattamento, quindi il paziente viene trasferito alla somministrazione orale.
- I farmaci antinfiammatori non steroidei sono farmaci che alleviano l’infiammazione, il dolore e il gonfiore. Questi includono diclofenac, indometacina, nimesulide, ketoprofene, movalis e altri. Vengono prescritti per iniezione durante i primi giorni di terapia, dopodiché vengono assunti per via orale sotto forma di compresse. Questi stessi farmaci possono essere utilizzati per via topica, sotto forma di unguenti e creme applicati sulla zona dei fianchi.
- Procedure fisioterapeutiche, tra cui metodi di trattamento hardware, come: elettroforesi e fonoforesi, terapia magnetica, UHF, laser, correnti diadinamiche, anche bagni caldi, impacchi, applicazioni di paraffina, stecche e massaggi. Il massaggio nella categoria delle procedure fisioterapeutiche è molto popolare tra le prescrizioni, poiché è molto efficace nell'alleviare i nervi pizzicati e la combinazione delle azioni di massaggio con prodotti ad azione locale contenenti prodotti delle api e veleno di serpente accelera il recupero. Allo stesso tempo, il massaggio e tutti i tipi di terapia manuale richiedono la supervisione di un medico per evitare complicazioni e vengono eseguiti quando i fenomeni acuti si attenuano.
- Fisioterapia. Si inizia con una serie di esercizi da sdraiati mentre il paziente è a letto: flessione-estensione delle gambe nell'articolazione dell'anca e del ginocchio, abduzione-adduzione della gamba nell'articolazione, rotazione della gamba. Man mano che il paziente si riprende, può eseguire esercizi stando in piedi, rafforzando la struttura muscolare della schiena. Questi includono squat e piegamenti. Tutti gli esercizi devono essere svolti sotto la supervisione di un istruttore, almeno per la prima volta.
Trattamento delle articolazioni Leggi tutto >>
- Farmaci ormonali. Se non si riscontra alcun effetto da altri farmaci e dalla terapia fisica, il medico può prescrivere un ciclo di farmaci contenenti ormoni.
- Metodi della medicina orientale. Nel trattamento delle malattie neurologiche, gli approcci terapeutici alternativi mostrano un’elevata efficacia e possono essere prescritti insieme ad altri metodi. Questi includono l'agopuntura, la terapia con le pietre, l'irudoterapia e le tecniche di terapia manuale. Il principio del loro lavoro è influenzare le zone attive del corpo, stimolando la circolazione sanguigna nell'area interessata, eliminando la congestione, alleviando il dolore e i processi infiammatori.
- Rimedi popolari. A casa, il pizzicamento nell'articolazione dell'anca viene trattato con bagni con decotti di piante medicinali: foglie di timo, radici di calamo, corteccia di quercia. Puoi anche prendere infusi di origano, ippocastano e camomilla. Si raccomanda inoltre che i rimedi casalinghi includano una miscela di noci tritate, semi di girasole, albicocche secche e prugne secche: questi prodotti hanno un effetto benefico sul sistema articolare. Tuttavia, il trattamento del pizzicamento a casa dovrebbe essere complementare al corso principale delle prescrizioni mediche e non indipendente.
- Routine quotidiana e dieta. I pazienti con dolore acuto devono osservare un rigoroso riposo a letto durante i primi giorni della malattia; dopo 2-3 giorni possono alzarsi dal letto, spostarsi all'interno della stanza e dopo una settimana uscire. Si consiglia che il letto sia piatto e duro per evitare lo spostamento delle vertebre. La posizione per dormire dovrebbe essere sul fianco o sulla schiena, con un piccolo cuscino posizionato sotto lo stinco. Il cuscino sotto la testa dovrebbe essere basso.
Diagnosi e trattamento
Esercizi ginnici speciali sono efficaci. Per prevenire le riacutizzazioni durante il trattamento del nervo pudendo a casa, si consiglia di piegare e raddrizzare quotidianamente le gambe sulle articolazioni dell'anca e del ginocchio stando sdraiati ed eseguire movimenti di rotazione con gli arti inferiori.
Nel tempo, puoi espandere l'elenco degli esercizi eseguiti per includere gli squat. L'azione degli esercizi terapeutici è mirata a rafforzare il corsetto muscolare.

In aggiunta, al regime di trattamento generale del nervo pudendo viene spesso aggiunta una tintura di pigne, denti di leone o aghi di pino (un bicchiere per 0,5 litro di vodka).
Un impacco caldo con cera d'api sciolta a bagnomaria aiuta a ottenere un effetto temporaneo. Questa procedura viene eseguita prima di andare a dormire.
Per alleviare il dolore si usa anche un unguento, ottenuto così: i boccioli di lillà essiccati vengono ridotti in polvere e poi mescolati con grasso di maiale in rapporto 1:4. Il prodotto risultante viene applicato sull'area problematica due volte al giorno.
Con sensazioni così spiacevoli e dolorose, una persona non è incline a sopportare a lungo, come, ad esempio, con dolore al braccio o alla gamba. Pertanto, molto spesso si rivolge a un neurologo o proctologo se i disturbi dello sfintere anale sono gravi e ci sono problemi di ritenzione urinaria e fecale.
Meno spesso, il paziente consulta un terapista sessuale, ma uno specialista competente dovrebbe, con l'aiuto di domande di base, identificare i disturbi organici e indirizzare il paziente a uno specialista.
- reclami dei pazienti, discussi in dettaglio sopra;
- la natura del dolore, che indica cambiamenti neuropatici (bruciore, strisciante "pelle d'oca", tutti i tipi di prurito, disagio al tatto);
- un processo di blocco terapeutico e diagnostico con novocaina di questo nervo riduce in modo affidabile la gravità dei sintomi o allevia completamente il paziente dalla sofferenza per il periodo di azione della novocaina - da 12 ore a 3 giorni;
- Quando si esegue un'ecografia del perineo e della pelvi con l'ecografia Doppler, quasi sempre con neuropatia ischemica da compressione del nervo pudendo, si osserva una diminuzione della velocità volumetrica del flusso sanguigno nella vicina arteria pudenda. Ciò avviene “per compagnia”: l'arteria pudenda passa insieme al nervo negli stessi canali, ed il suo restringimento conferma indirettamente la compressione del nervo pudendo;
- Un importante criterio diagnostico è che il dolore aumenta se la persona si siede e diminuisce se la persona è sdraiata sulla schiena. Inoltre, la neuropatia del nervo pudendo è caratterizzata da un danno unilaterale. I disturbi si verificano dallo stesso lato;
- i pazienti spesso notano che se applicano il freddo sul perineo, ciò provoca sollievo e il dolore bruciante diminuisce. Questo sintomo indica la natura neuropatica del danno nervoso.
Oltre a questi criteri diagnostici, è possibile palpare il perineo per identificare punti dolorosi caratteristici che riflettono lo spasmo del muscolo piriforme.
È importante che la patologia di questo nervo abbia una profonda connessione con la progressione della sindrome miofasciale. Questa sindrome è più difficile da trattare perché i muscoli sono localizzati in profondità.
Inoltre, la neuropatia del pudendo peggiora la depressione, l’ansia e rende le persone più suscettibili agli eventi negativi.
Va ricordato che il trattamento della neuropatia del nervo pudendo è un processo lungo ed è necessario seguire tutte le istruzioni degli specialisti per almeno 6 mesi.
sfintere, perineo, genitali. Il pizzicamento o l'infiammazione del nervo femorale genitale provoca dolore cronico nella zona pelvica, che può essere confuso con cistite, prostatite e altre malattie.

Tutto su stress e depressione
Ciò è causato nella maggior parte dei casi da un nervo schiacciato, chiamato neuropatia da compressione. Il nervo pudendo viene pizzicato più spesso nelle donne.
Tuttavia, non bisogna lasciarsi trasportare da questo tipo di trattamento, poiché può verificarsi un effetto sistemico dei corticosteroidi (formazione di ulcere gastriche, ritenzione di liquidi e sali, soppressione immunitaria).
Prodotti come lozioni con soluzione di Dimexide (diluizione 1:1) aiutano bene; gli anestetici locali (lidocaina, novocaina) possono essere utilizzati anche nelle lozioni. Nei primi giorni della malattia Xefocam e Movalis hanno un buon effetto.
Per alleviare il dolore bruciante, che è di natura neuropatica, è possibile utilizzare anticonvulsivanti (carbamazepina), derivati del gabapentin (Tebantin, Lyrica).
Grande importanza è attribuita alla terapia metabolica: vengono utilizzate vitamine del gruppo B, farmaci antiossidanti (acido alfa lipoico), Proserina, Neurobion.
Dopo l'eliminazione delle manifestazioni acute, è possibile il trattamento fisico: elettroforesi con ormoni, vitamina B1, lidasi, fonoforesi, terapia manuale.
È già il quinto anno che soffro di dolori molto forti nella zona inguinale sinistra. Il dolore è costante, doloroso e si verifica immediatamente dopo il sonno. Spesso non riesco a dormire ed è anche molto difficile lavorare.
È stato eseguito anche l'ENMG: sembrava che non ci fossero deviazioni
Alla fine, i neurologi del Neurology Research Institute hanno stabilito una diagnosi: “neuropatia ischemica-compressiva del nervo ileoinguinale”.
Mi è stato suggerito di curarmi prima con cicli di ultrafonoforesi con idrocartisone. Le procedure non hanno aiutato.
Ora stanno trattando con blocchi di novocaina diprospan. Inoltre non ha ancora aiutato, dopo il primo blocco.
Ci sono pochissime informazioni su questa malattia, anche sui siti in lingua inglese (soprattutto per me che ho la mia formazione in ingegneria).
Per favore dimmi in quale direzione posso andare in generale (agopuntura, terapia manuale, ecc.). Il dolore è molto forte e non è particolarmente alleviato dagli antidolorifici.
I pazienti con disturbi del nervo vago possono presentare una varietà di sintomi, tra cui bassa pressione sanguigna, ritmo cardiaco irregolare, difficoltà di deglutizione e problemi digestivi.
Il trattamento è spesso limitato alla riduzione o all’eliminazione dei sintomi con l’esercizio fisico e i farmaci a breve o lungo termine, ma può essere necessario anche un intervento chirurgico.
I pacemaker possono aumentare significativamente l’aspettativa di vita dei pazienti con difetti cardiaci congeniti.
Gli esercizi vagali coinvolgono tipicamente la faringe, la zona della gola compresa tra la bocca e la laringe. Al paziente può anche essere insegnato come massaggiare il palato molle o l'area nella parte superiore della bocca.
I pazienti con disturbi del nervo vago possono avvertire una bassa pressione sanguigna.
I pazienti con sincope vasovagale tipicamente sperimentano la sincope a causa di disagio psicologico, che può essere causato dalla visione di una scena inquietante o da uno shock emotivo.
Questo è uno dei disturbi del nervo vago che può essere alleviato dai farmaci. I medici possono prescrivere farmaci per controllare la pressione sanguigna o antidepressivi come la sertralina o la paroxetina.
I pazienti con disturbo vagale possono richiedere l'assistenza di un pacemaker.
I disturbi del nervo vagale includono anche la gastroparesi, un disturbo in cui lo stomaco non ha abbastanza contrazioni muscolari per spostare correttamente il cibo attraverso l’intestino.
Se questo è grave, potrebbe essere necessario inserire un sondino per introdurre i nutrienti nell'intestino senza entrare nello stomaco. Se il paziente avverte nausea o vomito, farmaci come l'ondansetron
Può essere utile. A causa dei rischi significativi associati a farmaci come la metoclopramide, utilizzata per stimolare i muscoli dello stomaco, i medici solitamente riservano questa opzione ai casi più gravi.
Possono essere prescritti esercizi per la faringe per contribuire a ridurre il rischio di problemi associati al disturbo del nervo vago.
Le soluzioni chirurgiche per questi disturbi dipendono dalla natura dei sintomi riscontrati dal paziente. Alcuni pazienti con gastroparesi possono essere candidati all’intervento di bypass gastrico.
Sebbene molti pazienti con disturbi del nervo vago richiedano un trattamento minimo o nullo, i disturbi possono comportare rischi significativi.
Ad esempio, alcune persone potrebbero avere un disturbo del nervo vago, in cui il cervello non riceve mai un segnale che lo informa che una persona ha fame e ha bisogno di cibo. Senza un segnale di fame, il paziente potrebbe letteralmente morire di fame.
Corso di terapia
Il trattamento della neuropatia dovrebbe consistere in una serie di misure volte ad eliminare l'infiammazione, alleviare il dolore e ripristinare la conduzione nervosa. Tipicamente include i seguenti metodi di trattamento:
- Eliminazione del dolore con l'aiuto di anticonvulsivanti (Gebapentin);
- L'uso di procedure fisioterapeutiche (fonoforesi, elettroferesi, ecc.);
- Blocco del percorso nervoso con una soluzione di ormoni e anestetici;
- Uso di miorilassanti (Mydocalm);
- L'uso di complessi vitaminici (Neuromultivit).
Le vitamine Neuromultivit e i loro analoghi possono essere assunte sia come componente di una soluzione di blocco che sotto forma di compresse. Se il disagio è grave, vengono utilizzate supposte per uso rettale o vaginale a base di Diazepam e serie speciali di esercizi.
Se non ha senso continuare a trattare il tessuto nervoso danneggiato dal punto di vista medico a causa della mancanza di risultati, sarà necessario un intervento chirurgico per decomprimere il nervo compresso. Tali operazioni sono estremamente efficaci, ma hanno un lungo periodo di recupero.
Con una prolungata assenza di trattamento, possono svilupparsi le conseguenze della patologia. La malattia può diventare cronica e alcuni sintomi saranno estremamente difficili da eliminare.
La neuropatia del pudendo è una condizione spiacevole, ma alcune persone convivono con essa per anni. Questo di solito è associato a sintomi vaghi e ad un decorso cronico.
Le informazioni sul sito sono fornite esclusivamente per scopi informativi divulgativi, non pretendono di essere riferimenti o accuratezza medica e non costituiscono una guida all'azione.
A causa del fatto che l'infiammazione del nervo pudendo nelle donne è causata da diverse cause e sintomi, il trattamento è in gran parte determinato dalle caratteristiche del fattore provocante.

In questo caso, ai pazienti viene prescritta una terapia complessa. I miorilassanti e gli anticonvulsivanti sono usati per trattare la neuropatia del pudendo. Questi farmaci migliorano le condizioni generali del paziente.
Quando il nervo pudendo è danneggiato, nel trattamento di uomini e donne vengono utilizzate supposte rettali con un principio attivo come il diazepam. Le supposte forniscono anche sollievo dal dolore.
Per il dolore intenso causato da un nervo pudendo schiacciato si utilizzano antidolorifici selezionati in base all'intensità dei sintomi.
Oltre agli anticonvulsivanti, per questi scopi vengono spesso prescritti sedativi che calmano il sistema nervoso centrale. In casi estremi, quando si decomprime il nervo pudendo, vengono prescritti dei contagocce (che aiuterà a determinare il medico curante, tenendo conto della natura della lesione).
Fondamentalmente per questi scopi viene utilizzata una miscela di anestetici e ormoni. Questo gruppo comprende farmaci della classe della neuromultivite. Grazie a questo blocco del nervo pudendo, la minzione viene ripristinata e la defecazione viene normalizzata.
Se necessario, le tattiche di trattamento vengono adeguate. In caso di compressione delle fibre nervose causata da una frattura delle ossa pelviche o dalla crescita di tumori, viene eseguito un intervento chirurgico.
Per fare ciò, vengono applicate correnti pulsate sull'area interessata. Questo effetto allevia il dolore, normalizzando le condizioni del paziente per più di un anno.
Altre procedure
Spesso, il trattamento di un nervo pudendo schiacciato richiede il supporto di un buon psicologo che esegue la terapia correttiva e prescrive antidepressivi.
Potrebbe essere necessario prescrivere supposte vaginali o rettali che contengono diazepam. Al paziente possono essere prescritti esercizi fisici speciali, il cui significato è comprimere e rilassare lentamente i muscoli situati nel perineo.
Nelle situazioni in cui i metodi di trattamento conservativi non hanno un effetto positivo, vengono eseguiti interventi chirurgici decompressivi. Vengono eseguiti in centri speciali per il trattamento del dolore pelvico cronico.
Poiché non c'è limite all'indignazione, né alla neuropatia
Oltre alla nevralgia, il nervo pudendo può diventare teatro anche di un processo infiammatorio, allora si parla di neuropatia (neuropatia), o neurite del nervo pudendo (termine oggi usato raramente).
La neuropatia differisce dalla nevralgia in presenza di cambiamenti strutturali nel nervo pudendo, così come in disturbi del movimento e nella possibilità di perdita di sensibilità, che funge da motivo di indignazione e turbamento del paziente, perché non stiamo parlando né di più né di meno rispetto ai genitali.
La causa della patologia (chiamata anche pudendoneuropatia) è l'attuazione di due meccanismi:
- compressione-schiacciamento del tronco nervoso nelle “forbici” del muscolo legamento sacrospinoso-piriforme;
- trazione dovuta allo stiramento eccessivo del nervo nella zona del suo trasferimento sopra la colonna vertebrale ischiatica.
Il primo è illustrato dalle conseguenze dell'equitazione o del ciclismo a lungo termine o senza successo (compressione da parte di una sella dura), e il secondo dalle conseguenze dell'intervento chirurgico - ad esempio, quando si tira l'anca con l'uso di un fissatore perineale , la tensione si verifica sul nervo premuto nella regione pubica.
Misure preventive

Quando si va in bicicletta o a cavallo a livello professionale, è necessario prendere precauzioni e seguire una routine con pause obbligatorie.
L'implementazione della trazione per una frattura dell'anca richiede l'uso di un fissatore perineale con un'area di supporto adeguata (fino a 9 cm) con un cuscinetto ammorbidente obbligatorio.
Le iniezioni intramuscolari di soluzione di solfato di magnesio in grandi dosi richiedono cautela per prevenire il verificarsi di necrosi ischemica dei muscoli glutei.
Se compaiono sensazioni dolorose nella pelvi, nel perineo e nei genitali, e ancor di più se aumentano, è necessario cercare immediatamente l'aiuto di un neurologo.
Questa sezione è stata creata per prendersi cura di coloro che necessitano di uno specialista qualificato, senza disturbare il ritmo abituale della propria vita.

Uomini e donne dovrebbero consultare immediatamente un medico se avvertono un fastidio persistente (dolore) nella zona perineale.
Per prevenire le esacerbazioni della neurite del nervo pudendo, sono obbligatori esercizi per rafforzare il corsetto muscolare pelvico. Si consiglia di eseguire esercizi terapeutici ogni giorno.
Trattamento delle lesioni
La neuropatia del nervo pudendo è una malattia che è una conseguenza dello sviluppo di processi di compressione che colpiscono il plesso coccigeo e il nervo stesso.
Di norma, un tale disturbo si verifica sullo sfondo di cambiamenti distrofici nei legamenti e nei muscoli del bacino. La patologia si sviluppa sia negli uomini che nelle donne di età diverse.
Nonostante la prevalenza di questo problema, la neuropatia viene diagnosticata estremamente raramente. Ciò è dovuto al fatto che solo una piccola percentuale di pazienti presta attenzione ai sintomi della malattia e cerca aiuto medico.
La neuropatia genitale può colpire varie fibre nervose che circondano gli organi genitali (genito femorale, nervo ileoinguinale).
Cause della malattia
Il principale fattore eziologico che provoca la neuropatia del pudendo è il pizzicamento del nervo pudendo, che si verifica nel canale di Alcock. A causa della zona interessata, la malattia è anche chiamata “sindrome del canale di Alcock”.
Questo tipo di patologia, come la neuropatia genitale femorale, progredisce a causa di lesioni alla zona inguinale o della formazione di un'ernia. Il danno al nervo ileoinguinale è il risultato della formazione di cicatrici muscolari che compaiono dopo un intervento chirurgico o un infortunio.
La neuropatia del nervo pudendo si sviluppa anche per i seguenti motivi:
- travaglio (neuropatia ostetrica);
- ipertonicità del muscolo piriforme;
- spasmo del muscolo dell'ano;
- tensione nel muscolo otturatore interno;
- frattura delle ossa pelviche;
- formazioni maligne nella cavità pelvica;
- virus dell'herpes;
- danni ai nervi causati dall'equitazione o dal ciclismo.
Una sindrome caratteristica con danno al nervo femorale genitale: dolore intenso, indolenzimento e formicolio nell'area della regione glutea e anogenitale.
L'intensità del dolore aumenta quando il paziente cammina, si siede e soffre anche durante i movimenti intestinali. Durante l'esame diagnostico, in cui il paziente cerca di toccare la spalla opposta con il ginocchio, si avverte un forte dolore.
Di norma, quando il nervo genitofemorale è danneggiato, si osserva l'assenza del riflesso cremasterico o una sua diminuzione. La malattia può causare una leggera interruzione degli sfinteri esterni degli organi pelvici.
I prerequisiti per l'insorgenza della neuropatia del nervo sono l'impatto su di esso nell'area della curva attraverso la colonna vertebrale ischiatica o attraverso il legamento sacrospinoso.

Le cause del danno al nervo genitofemorale possono essere non solo fattori di compressione, che sono anche responsabili del danno al nervo ileoipogastrico e al nervo ileoinguinale.
Inoltre, la formazione della malattia può essere facilitata dalla compressione sul ramo femorale, che si trova sotto il legamento inguinale nello spazio vascolare, o dalla compressione del ramo genitale nel canale inguinale.
La malattia può essere acquisita a seguito di un intenso lavoro fisico, dopo un intervento chirurgico nella zona inguinale. Anche i processi locali di cicatrizzazione adesiva possono provocare la malattia.
Segni e sintomi di danno al nervo femorale genitale:
- parestesie e dolore nella zona inguinale
- dolore ai genitali esterni
- dolore con tensione addominale e flessione-estensione dell'anca
- dolore al testicolo, con dolore che si irradia alla parte superiore della superficie femorale interna quando il paziente si alza
- il dolore si manifesta palpando la regione inferiore del legamento di Poupart verso il lato esterno dell'arteria femorale
- sensazione di dolore alla palpazione dell'area dell'anello inguinale
- chiaro segno di Wasserman
- formazione di ipoestesia
Le neuropatie del nervo ileoinguinale e del nervo ileoipogastrico presentano sintomi simili. In rari casi, la neuropatia del nervo femorale genitale contribuisce allo sviluppo di danni al nervo inguinale.
Il motivo è la stretta vicinanza anatomica dei nervi. I segni e le cause del danno a questi nervi sono identici, tuttavia la disfunzione sensoriale è aggravata nelle aree prossimale e mediale dei genitali.
Principali sintomi

La neuropatia del pudendo si manifesta con sintomi molteplici ma lievi. È proprio perché i sintomi sono vaghi che questa malattia è difficile da diagnosticare. I pazienti lamentano i seguenti fenomeni:
- dolore doloroso al perineo, all'ano e ai genitali;
- bruciore e formicolio all'inguine;
- disagio nell'ano;
- sensazione della presenza di un corpo estraneo nel retto, nell'uretra o nella vagina (nelle donne);
- disfunzione degli organi genitali;
- incontinenza urinaria;
- ipersensibilità della pelle nella zona pubica.
Nelle donne, lo sviluppo della patologia è accompagnato da prurito e bruciore nel clitoride, nelle labbra e nella vagina. Il disagio diventa più intenso quando si è seduti.
Spesso i pazienti sono disturbati da una sensazione di intorpidimento dei genitali, problemi con i movimenti intestinali (stitichezza), disagio durante la minzione, dolore durante i rapporti sessuali.
Sintomi della neuropatia genitale
La neuropatia (da non confondere con la neurite) è una malattia spiacevole associata allo schiacciamento di un nervo e dei tessuti circostanti. Si verifica particolarmente spesso nelle aree del sistema nervoso periferico dove il nervo passa attraverso stretti canalicoli ossei.
Pertanto, il nervo pudendo, passando dal bacino, si dirama verso il perineo, il retto e i muscoli degli organi genitali esterni, responsabili del verificarsi dell'erezione, garantisce la sensibilità degli organi genitali e il funzionamento degli sfinteri.
Il pizzicamento avviene nel canale di collegamento osseo sotto l'osso pubico. Con un quadro clinico simile, si distingue tra neuropatia ileoinguinale, ileoipogastrica e femorogenitale.

Le cause della neuropatia genitale sono generalmente comuni. Questi includono malattie infiammatorie non trattate, vari tipi di tumori, interventi chirurgici (ad esempio sutura di un'ernia inguinale), conseguenze del parto e traumi.
I sintomi della neuropatia genitale sono solitamente associati al dolore nella zona pelvica. Potrebbe essere:
- disturbo della sensibilità (parestesia) nella zona dei genitali esterni, sopra la zona inguinale e la base dei genitali, che è più comune nelle donne;
- dolore nella zona perineale. Inoltre, possono essere locali o estendersi lungo il perineo. In posizione seduta o con carichi e tensioni, il dolore si intensifica molte volte. Di notte, in posizione sdraiata, si attenua senza provocare disturbi del sonno;
- perdita di sensibilità nella regione glutea inferiore;
- dolore profondo nel retto;
- disfunzione sessuale;
- problemi con la minzione e la defecazione e, a seconda del ramo pizzicato del nervo, si osservano sia l'apertura del canale anale che il collo della vescica e viceversa;
- dolore lancinante e fastidioso allo scroto o alla vagina.
Il trattamento è prescritto da un neurologo dopo la palpazione e l'esame ecografico. Per rilassare i muscoli, vengono utilizzate supposte vaginali, vengono eseguite iniezioni locali di analgesici nell'area del dolore e viene eseguito il blocco del nervo pudendo.
Il “pudendo” o nervo pudendo (n. Pudendus) è molto spesso la causa del dolore pelvico cronico che si manifesta negli adulti. La causa più comune di ciò è la neuropatia da compressione. Inoltre, il “pizzicamento” del nervo pudendo è tre volte meno comune negli uomini che nelle donne.
Un po' di anatomia
Il nervo pudendo è di piccola lunghezza, ma è un nervo molto importante di quest'ultimo, se si va dal cervello, al plesso sacrale. Si trova nella cavità pelvica, lungo il percorso circonda l'ischio. Si divide ulteriormente in tre rami: il nervo rettale, perineale e dorsale del pene (clitoride). Le sue funzioni sono molteplici:
- innerva il muscolo elevatore dell'ano;
- innerva lo sfintere anale;

- dà rami ai muscoli del perineo;
- innerva gli organi genitali: corpi cavernosi del pene negli uomini, clitoride nelle donne;
- dona sensibilità alla pelle dei genitali esterni e dell'ano;
- innerva lo sfintere dell'uretra.
Come puoi vedere, questo nervo gioca un ruolo importante non solo nella vita intima di una persona, ma anche nella minzione e nella defecazione. Il nervo pudendo contiene un gran numero di fibre autonome, che assicurano il “lavoro inconscio” degli sfinteri. Dopotutto, una persona non pensa mai, controlla o contrae consapevolmente i muscoli per non defecare o urinare accidentalmente in pieno giorno. Ciò viene fatto dalle fibre nervose autonome che entrano nel lume del nervo pudendo.
 Il nervo pudendo nel corpo maschile (in giallo)
Il nervo pudendo nel corpo maschile (in giallo) Questo nervo può essere schiacciato dal muscolo piriforme, che si trova nella cavità pelvica, oppure essere schiacciato tra due legamenti.
Inoltre, il nervo può essere danneggiato, ad esempio, a causa di un incidente stradale o di una caduta da una grande altezza, che provoca una frattura delle ossa pelviche. Una causa abbastanza comune di dolore pelvico cronico è il danno ai nervi durante il parto, così come il coinvolgimento del tronco nervoso nella crescita di una neoplasia maligna.
Inoltre, attività come l’equitazione o il ciclismo possono anche portare alla neuropatia compressiva del pudendo nel tempo.
Sintomi della neuropatia del pudendo
Come con qualsiasi lesione neuropatica, tutti i sintomi consistono in dolore, disturbi sensoriali, disturbi autonomici e debolezza muscolare. Un nervo pudendo schiacciato si manifesta con i seguenti sintomi:
- sensazioni dolorose nel perineo;
- disagio nell'ano e nei genitali;
- sensazione di dolore bruciante;
- diminuzione della sensibilità della pelle in queste aree, “pelle d'oca strisciante”;
- una sgradevole sensazione di corpo estraneo nell'uretra e nell'ano;
- incontinenza fecale e urinaria. Può essere incompleto e manifestarsi sotto forma di spotting o di incontinenza urinaria a goccia;
- disturbi sessuali: impotenza, anorgasmia.
Il pizzicamento del nervo pudendo nelle donne provoca i suddetti sintomi anche nel terzo inferiore della vagina.
Un nervo pudendo schiacciato negli uomini, oltre a quanto sopra, può causare dolore durante i rapporti sessuali.
La natura stessa del dolore diventa bruciante, toccare la pelle diventa terribilmente spiacevole. Si verificano sensazioni di scosse elettriche, sensazione di corpo estraneo caldo o freddo, problemi con la minzione e la defecazione e altri sintomi vari e spiacevoli.
Sulla diagnosi della neuropatia
Con sensazioni così spiacevoli e dolorose, una persona non è incline a sopportare a lungo, come, ad esempio, con dolore al braccio o alla gamba. Pertanto, molto spesso si rivolge a un proctologo, o a un proctologo, se i disturbi dello sfintere anale sono gravi e ci sono problemi con la continenza delle urine e delle feci.
Meno spesso, il paziente consulta un terapista sessuale, ma uno specialista competente dovrebbe, con l'aiuto di domande di base, identificare i disturbi organici e indirizzare il paziente a uno specialista. La neuropatia del nervo pudendo viene diagnosticata sulla base dei seguenti reclami e studi;
- reclami dei pazienti, discussi in dettaglio sopra;
- la natura del dolore, che indica cambiamenti neuropatici (bruciore, strisciante "pelle d'oca", tutti i tipi di prurito, disagio al tatto);
- un processo di blocco terapeutico e diagnostico con novocaina di questo nervo riduce in modo affidabile la gravità dei sintomi o allevia completamente il paziente dalla sofferenza per il periodo di azione della novocaina - da 12 ore a 3 giorni;
- Quando si esegue un'ecografia del perineo e della pelvi con l'ecografia Doppler, quasi sempre con neuropatia ischemica da compressione del nervo pudendo, si osserva una diminuzione della velocità volumetrica del flusso sanguigno nella vicina arteria pudenda. Ciò avviene “per compagnia”: l'arteria pudenda passa insieme al nervo negli stessi canali, ed il suo restringimento conferma indirettamente la compressione del nervo pudendo;
- Un importante criterio diagnostico è che il dolore aumenta se la persona si siede e diminuisce se la persona è sdraiata sulla schiena. Inoltre, la neuropatia del nervo pudendo è caratterizzata da un danno unilaterale. I disturbi si verificano dallo stesso lato;
- i pazienti spesso notano che se applicano il freddo sul perineo, ciò provoca sollievo e il dolore bruciante diminuisce. Questo sintomo indica la natura neuropatica del danno nervoso.
Oltre a questi criteri diagnostici, è possibile palpare il perineo per identificare punti dolorosi caratteristici che riflettono lo spasmo del muscolo piriforme.
È importante che la patologia di questo nervo abbia una profonda connessione con la progressione della sindrome miofasciale. Questa sindrome è più difficile da trattare perché i muscoli sono localizzati in profondità.
Inoltre, la neuropatia del pudendo peggiora la depressione, l’ansia e rende le persone più suscettibili agli eventi negativi.
Trattamento della neuropatia
Come in tutti gli altri casi, la terapia per questa malattia deve essere completa. I principi base del trattamento sono i seguenti:
- impatto sulla natura neuropatica del dolore con l'aiuto di gabapentin (Tebantin, Lyrica);
- condurre blocchi nervosi regolari con anestetici e ormoni;
- effetti fisioterapici: fonoforesi, terapia Amplipulse, elettroforesi;
- rilassanti muscolari ad azione centrale (Mydocalm). Permette di rilassare i muscoli, anche riducendo il tono del muscolo piriforme;
- Vitamine del gruppo B incluse nel blocco, nonché forme di compresse.
A volte il trattamento richiede il supporto di uno psicologo, viene eseguita una terapia correttiva e vengono prescritti antidepressivi. A volte è necessario prescrivere supposte rettali o vaginali con diazepam ed eseguire esercizi speciali. Il loro significato è il rilassamento graduale: la compressione dei muscoli del perineo.
 Dovresti scoprire quali esercizi devi fare quando il nervo pudendo viene pizzicato
Dovresti scoprire quali esercizi devi fare quando il nervo pudendo viene pizzicato Se il trattamento conservativo è inefficace, vengono eseguiti interventi chirurgici decompressivi, eseguiti in centri per il trattamento del dolore pelvico cronico.
Va ricordato che il trattamento della neuropatia del nervo pudendo è un processo lungo ed è necessario seguire tutte le istruzioni degli specialisti per almeno 6 mesi.