পুরুষদের মধ্যে বন্ধ্যাত্ব- এটি বছরে নিয়মিত যৌন কার্যকলাপের সাথে গর্ভধারণের অনুপস্থিতি। পুরুষ বন্ধ্যাত্বের কারণ নির্ণয় একটি বন্ধ্যা বিবাহ সহ যে কোন কারণে প্রথম পদক্ষেপ হিসাবে সবচেয়ে ভাল করা হয়। এবং এটি আপনাকে চিকিত্সার ত্রুটি, অপ্রয়োজনীয় সময় এবং আর্থিক ক্ষতি এড়াতে দেয়। আমরা বিবেচনা করব কিভাবে পুরুষদের বন্ধ্যাত্বের চিকিৎসা এবং নিরাময় করা যায় লোক প্রতিকার এবং চিকিৎসা পদ্ধতি এবং ওষুধের সাহায্যে, বাড়িতে সহ।
কারণ এবং লক্ষণ
আপেক্ষিক বন্ধ্যাত্বএটি ঘটে যখন শুক্রাণু এবং ডিমের প্রোটিন উপাদানগুলি বেমানান হয়, যা প্রায়শই বেশ সুস্থ মানুষের মধ্যে থাকে। এটি স্পার্মাটোজোয়াতে মহিলা দেহের সংবেদনশীলতার সাথে যুক্ত হতে পারে, যা কখনও কখনও বীর্যপাত থেকে একটি নির্যাসের ইন্ট্রাডার্মাল ইনজেকশন দ্বারা বিচ্ছিন্ন হতে পারে।
অ্যাসপারমাটিজমকখনও কখনও এটি একটি অপরিবর্তিত মূত্রনালী দিয়েও পরিলক্ষিত হয়, যদি বীর্যপাতের সময় অভ্যন্তরীণ স্ফিঙ্কটারের কোন সংকোচন না হয় এবং বীজ মূত্রাশয়ে প্রবেশ করে।
কিন্তু পুরুষ বন্ধ্যাত্বের সবচেয়ে সাধারণ কারণ বীজের রোগগত পরিবর্তন,যা হয় অণ্ডকোষের স্পার্মাটোজেনিক ফাংশনের লঙ্ঘনের উপর নির্ভর করে, অথবা ভ্যাস ডিফারেন্সের বাধার উপর।
যখন একটি বিবাহ নিষ্ফল হয়, সাধারণত মহিলাকে দোষ দেওয়া হয়। তবে প্রায়শই অপরাধী একজন পুরুষ, এবং চিকিত্সা শুরু করার আগে, উভয় স্ত্রীকে পরীক্ষা করা প্রয়োজন। পুরুষদের মধ্যে বন্ধ্যাত্ব পুরুষের যৌনাঙ্গের প্রদাহজনিত রোগ, মাদক সেবন, মদ্যপান, ধূমপান, সাধারণ দুর্বলতা, অনানিজমের কারণে যৌন ক্রিয়ায় ক্লান্তি, যৌন আধিক্য ও বিকৃতি ইত্যাদির কারণে হতে পারে- অনেক কারণ থাকতে পারে।
স্খলনে শুক্রাণুর সংখ্যা হ্রাসের সাথে নিষিক্ত করার ক্ষমতা হ্রাস পায় (প্রতি 1 মিলিলিটারে 1,000,000 এর কম)।
সাধারণত, পুরুষ বন্ধ্যাত্বের উপস্থিতি সেমিনাল ফ্লুইড পরীক্ষা করে ডাক্তার দ্বারা নির্ধারিত হয়। রোগের কারণ প্রতিষ্ঠার পরেই চিকিত্সা নির্ধারিত হয়। পুরুষ বন্ধ্যাত্বের জন্য ঐতিহ্যগত ওষুধ সাধারণত বন্ধ্যাত্বের কারণের উপর নির্ভর করে সাধারণ চিকিত্সার সুপারিশ করে।
আপনার পুরুষ বন্ধ্যাত্ব সম্পর্কে চিন্তা করা উচিত যদি আপনার সঙ্গী বিয়ের 12 মাসের মধ্যে গর্ভবতী না হয়। প্রথম ধাপ হল বীর্য বিশ্লেষণ করা। এটি একটি হাসপাতালে করা হয় যেখানে আপনাকে একটি পরিষ্কার পাত্রে (হস্তমৈথুনের মাধ্যমে) বীর্য ক্ষরণ করতে বলা হবে। তারপরে জীবিত শুক্রাণুর সংখ্যা পরীক্ষাগারে গণনা করা হবে এবং তাদের কার্যকারিতা নির্ধারণ করা হবে। সাধারণত বিশ্লেষণের আগে দুই দিন যৌন মিলন থেকে বিরত থাকার পরামর্শ দেওয়া হয় যাতে বীর্যে শুক্রাণুর সংখ্যা সর্বাধিক হয়।
গড়ে, একজন সুস্থ মানুষের 1 ঘন সেন্টিমিটার শুক্রাণুতে 100 মিলিয়ন পর্যন্ত গতিশীল শুক্রাণু থাকে, যা গর্ভধারণের জন্য যথেষ্ট। সেমিনাল তরলে শুক্রাণুর সংখ্যা হ্রাসের সাথে, গর্ভধারণের সম্ভাবনা কম।
গর্ভধারণের সম্ভাবনা বাড়ানোর জন্য, সেক্সোপ্যাথলজি নিম্নলিখিত সুপারিশগুলি করে:
- সহবাসের পরে 10-15 মিনিটের জন্য আপনার সঙ্গীকে তার পিঠে শুয়ে রাখার চেষ্টা করুন। এটি জরায়ুতে সর্বাধিক সংখ্যক শুক্রাণু প্রবেশের অনুমতি দেবে।
- সপ্তাহে 3-4 বার যৌন মিলন করুন।
- অ্যালকোহল গ্রহণ কম করুন, তামাক সম্পর্কে ভুলে যান, ভিটামিনযুক্ত খাবার খান। একটি স্বাস্থ্যকর জীবনধারা পরিচালনা করুন, খেলাধুলা সম্পর্কে ভুলবেন না।
- আপনার সঙ্গীর গর্ভধারণের সম্ভাব্য দিনগুলির সাথে মিলিত হওয়ার চেষ্টা করুন (সাধারণত এটি পিরিয়ডের মাঝামাঝি সময়)।
- প্রাকৃতিক উপকরণ থেকে তৈরি অন্তর্বাস পরলে উর্বরতা বাড়ানো যায়। সিন্থেটিক্স এড়িয়ে চলুন, কারণ সমস্ত নাইলন ইত্যাদি অণ্ডকোষের চারপাশে তাপমাত্রা বাড়ায় এবং তাপমাত্রা বৃদ্ধি শুক্রাণুর কার্যক্ষমতা হ্রাস করে। এটা প্রমাণিত হয়েছে যে পুরুষরা ঘন ঘন সনা বা স্টিম রুমে যান তারা সবসময় কম শুক্রাণু তৈরি করেন।
- আপনার যদি কোনো রোগের জন্য চিকিত্সা করা হয়, তাহলে আপনি যে ওষুধগুলি গ্রহণ করছেন সেগুলির প্রতি আপনার মনোযোগ দেওয়া উচিত এবং আপনার ডাক্তারের সাথে তাদের ব্যবহার নিয়ে আলোচনা করা উচিত (যেহেতু কিছু রাসায়নিক শুক্রাণুর জন্য ক্ষতিকারক)।
কীভাবে চিকিত্সা করা যায় এবং কীভাবে লোক প্রতিকার দিয়ে বন্ধ্যাত্ব নিরাময় করা যায়
রান্না রচনা 1:
- তাজা মুরগির ডিম থেকে তিনটি কুসুম;
- তিনটি লেবুর রস;
- মধু - 200 গ্রাম;
- লাল ওয়াইন - 200 মিলি।
সবকিছু মিশ্রিত করুন। একটি অন্ধকার ঠান্ডা জায়গায় সংরক্ষণ করুন। খাবারের 20 মিনিট আগে সকালে এবং সন্ধ্যায় 1 টেবিল চামচ নিন।
2 টেবিলচামচ Hawthornফুটন্ত জল 2 কাপ ঢালা এবং এটি 1 ঘন্টার জন্য তৈরি করা যাক। দিনে 3 বার আধা গ্লাস নিন।
ইস্টোড সাধারন(শিকড়)। এক গ্লাস ফুটন্ত জল দিয়ে 1 টেবিল চামচ শিকড় ঢালা, 15 মিনিটের জন্য গরম জলের স্নানে সিদ্ধ করুন, গরম স্ট্রেন। ভলিউমটি 200 মিলি এ আনুন এবং খাবারের আধা ঘন্টা আগে দিনে 4-5 বার 50 মিলি নিন।
রান্না রচনা 2:
- সেলারি রুট - মাঝারি আকারের 1 মাথা;
- পার্সলে শিকড় এক গুচ্ছ;
- বড় কলা এক টেবিল চামচ;
- এক টেবিল চামচ ভেষজ এরিঞ্জিয়াম ফিল্ড।
2 লিটার জল দিয়ে সবকিছু ঢালা এবং সেলারি রান্না না হওয়া পর্যন্ত সিদ্ধ করুন। দিনে 3-4 বার গ্লাসের এক তৃতীয়াংশের একটি ক্বাথ ছেঁকে এবং পান করুন।
থেকে চা বড়বেরি ফুলজলের পরিবর্তে ক্রমাগত পান করুন।
মমি.খালি পেটে দিনে 2 বার গাজরের রস (1:20) এর সাথে 0.2 মিশিয়ে নিন। চিকিত্সার কোর্স 1 মাস। শিলাজিৎ ডিমের কুসুম বা বড়বেরি ফুলের ক্বাথের সাথে মিশিয়ে দেওয়া যেতে পারে। 7-8 দিন পরে, ইতিমধ্যে যৌন ফাংশন বৃদ্ধি আছে।
রান্না রচনা 3:
- আখরোট পাতা;
- সাদা তুঁত পাতা;
- পাইন শীর্ষ;
- আইসল্যান্ড মস।
শুধু সমানভাবে নিন, শুকনো, পিষে নিন। মিশ্রণের 2 পূর্ণ চামচ এবং 1 চা চামচ ফ্ল্যাক্সসিড (পিষে) ফুটন্ত পানি 500 মিলি ঢেলে কম আঁচে 10 মিনিটের জন্য সিদ্ধ করুন। ঠাণ্ডা করুন, ছেঁকে নিন। দিনে 2-3 বার চায়ের পরিবর্তে মধু এবং লেবু দিয়ে পান করুন।
পালঙ্ক ঘাস লতানো (রাইজোম)। 2 কাপ ফুটন্ত জল দিয়ে 2 টেবিল চামচ কাটা রাইজোম ঢালুন। কম আঁচে 10 মিনিটের জন্য সিদ্ধ করুন, স্ট্রেন। দিনে 4 বার আধা গ্লাস পান করুন।
কলা বীজ। 200 মিলি জল দিয়ে এক টেবিল চামচ বীজ ঢালুন। এটি একটি উষ্ণ জায়গায় 30 মিনিটের জন্য তৈরি করুন, 5 মিনিটের জন্য ফুটতে দিন। স্ট্রেন। 2 মাসের জন্য দিনে 3 বার 1 টেবিল চামচ নিন।
থেকে চা পান করা ভাল লিন্ডেন ফুল, বার্চ পাতা এবং কুঁড়ি(সম্পর্কিত 1:1).
হরমোন সিস্টেমের কার্যকারিতা স্বাভাবিক করার জন্য (পুরুষ এবং মহিলাদের উভয়েই), যতটা সম্ভব খাওয়ার পরামর্শ দেওয়া হয় আখরোটযে কোনও আকারে: সালাদ, সস, পাইয়ের জন্য ফিলিংস।
বন্ধ্যাত্ব কোনো ধরনের সঙ্গে, একটি ভাল প্রভাব ব্যবহার করা হয় ডালিম(বা তাদের রস)। প্রতিদিন 1টি ডালিম খাওয়ার পরামর্শ দেওয়া হয় (বা এক গ্লাস ডালিমের রসের এক তৃতীয়াংশ পান)।
ঋষি পাতাএকটি আধান আকারে পান করুন (প্রতি কাপ ফুটন্ত জল 1 টেবিল চামচ)। 1 ঘন্টা জোর, স্ট্রেন. এক মাসের জন্য এক গ্লাসের এক তৃতীয়াংশের জন্য দিনে 3-4 বার নিন। তাজা ঋষি পাতা মাংসের খাবারের জন্য মশলা হিসাবে ব্যবহার করা যেতে পারে, সালাদের একটি সংযোজন।
উইলো শাখা,বেডরুমে রাখা (প্রাচীন লোক ওষুধের সুপারিশ অনুসারে), স্বাভাবিক ধারণায় অবদান রাখে।
N.I. ড্যানিকভ তার বই "পুরুষদের জন্য ঐতিহ্যগত ঔষধ" সুপারিশ করেছেন:
“চিকিৎসার এক মাস পরে, একটি শুক্রাণু অধ্যয়ন করা হয় এবং, যদি এটি স্বাভাবিক হয়ে যায়, তবে রোগীকে যৌন মিলনের অনুমতি দেওয়া হয় এবং এর 1 ঘন্টা আগে, পুরুষকে অবশ্যই নিম্নলিখিত পণ্যগুলি থেকে তৈরি ময়দা খেতে হবে: ½ জায়ফল এবং 0.25 কালো মরিচের দানা, ছাল দারুচিনি, লবঙ্গ (মসলা), এলাচ ফল, আদার শিকড়, কালোজিরা এবং সাদা মরিচের দানা। সমস্ত কঠিন খাবার ময়দার মধ্যে ময়দা হয়, একটি পাত্রে রাখুন এবং 50 গ্রাম উদ্ভিজ্জ তেল ঢালুন, তারপর কম তাপে একটি জল স্নানে রাখুন এবং 30 মিনিটের জন্য রান্না করুন, বিষয়বস্তু নাড়ুন।
আলাদাভাবে, 0.5 গ্রাম খাঁটি ধূপ নেওয়া হয় এবং 0.5 গ্রাম কালো জিরার বীজের সাথে 30 গ্রাম ভদকাতে মিশ্রিত করা হয়। এর পরে, উভয় মিশ্রণ মিশ্রিত করুন, 1-2 চা চামচ মৌমাছি মধু যোগ করুন এবং ভালভাবে নাড়ুন, তারপর মিশ্রণটি ময়দা করতে সামান্য টোস্ট করা ময়দা যোগ করুন। রোগীর রাতের খাবার খাওয়ার পরে, তাকে ধীরে ধীরে উল্লিখিত ময়দার এক চা চামচের এক চতুর্থাংশ খেতে হবে এবং তারপরে স্বাদমতো চিনি দিয়ে বার্চ পাতার এক কাপ উষ্ণ আধান পান করতে হবে। এই প্রতিকারটি একটি সারিতে দুই বা তিন মাস ব্যবহার করা হয় যতক্ষণ না কাঙ্ক্ষিত লক্ষ্যে পৌঁছানো হয়, এবং সেই মাসের 5-7 দিন যা মহিলার ঋতুস্রাব অনুসরণ করে।
চিকিৎসা ওষুধ এবং অপারেশন
পুরুষ বন্ধ্যাত্বের চিকিৎসা সবসময় কার্যকর হয় না। হাইপোস্প্যাডিয়াস এবং এপিসপ্যাডিয়াসের সাথে, পাশাপাশি মূত্রনালী সংকীর্ণ হওয়ার সাথে, যোনিতে শুক্রাণু প্রবেশের জন্য অনুকূল পরিস্থিতি তৈরি করতে জরুরি অস্ত্রোপচারের হস্তক্ষেপ প্রয়োজন। অবস্ট্রাকটিভ অ্যাজোস্পার্মিয়া রোগীদেরও অস্ত্রোপচারের চিকিৎসার প্রয়োজন হয় এবং শুধুমাত্র কিছু ক্ষেত্রেই অপারেশন শেষ হয়ে যায়।
স্পার্মাটোজেনিক এপিথেলিয়ামের অ্যাপ্লাসিয়া এবং সাধারণ ফাইব্রোসিস দ্বারা সৃষ্ট অ্যাজোস্পার্মিয়া চিকিত্সাযোগ্য নয়।
এ নেক্রোস্পার্মিয়া এবং অলিগোজুস্পার্মিয়াভিটামিন এ, পিটুইটারি গোনাডোট্রপিন (প্রাধান্যত ফলিকল-উত্তেজক) এবং থাইরয়েড হরমোনের সাথে ভিটামিন ই ব্যবহার করুন।
কখনও কখনও টেস্টোস্টেরনের উচ্চ মাত্রা অলিগোজুস্পার্মিয়াতে কার্যকর।
অলিগোজুস্পার্মিয়ার সাথে, শুক্রাণুর কর্ডের ভেরিকোজ শিরাগুলির সাথে মিলিত, অপারেশনগুলি নির্দেশিত হয় যা অণ্ডকোষ এবং এপিডিডাইমিস থেকে স্বাভাবিক শিরাস্থ বহিঃপ্রবাহ পুনরুদ্ধার করে।
সংশ্লিষ্ট ভিডিও
পুরুষ বন্ধ্যাত্ব: স্পার্মোগ্রাম, চিকিৎসা, কারণ
https://youtu.be/PRsj-RhwyFY
উৎস
- সংশ্লিষ্ট ভিডিও.
- Dannikov N. I. ঐতিহ্যগত ওষুধের 365 রেসিপি।- M: RIPOL CLASSIC, 2003.- 608 s- (আপনার গোপনীয়তা)।
- প্যারামেডিকের হ্যান্ডবুক। এড. অধ্যাপক শাবানভ এএন - এম.: "মেডিসিন", 1976
- Uzhegov G. N. অফিসিয়াল এবং ঐতিহ্যগত ঔষধ। সবচেয়ে বিস্তারিত বিশ্বকোষ। – এম.: একসমো পাবলিশিং হাউস, 2012
- চিকিত্সার লোক পদ্ধতির এনসাইক্লোপিডিয়া। - সেন্ট পিটার্সবার্গ: প্রিন্টিং হাউস। রাশিয়ান ফেডারেশনের প্রেস এবং তথ্য মন্ত্রণালয়ের আই.ই. কোটলিয়াকোভা, 361 পি।
অতি সম্প্রতি, এটি বিশ্বাস করা হয়েছিল যে যদি কোনও দম্পতি সন্তান ধারণ করতে ব্যর্থ হয়, তবে কেবল মহিলাই দায়ী। এটা বোধগম্য. সর্বোপরি, একজন মানুষ সর্বদা একজন উপার্জনকারী, একজন রক্ষক, একজন মাস্টার হিসাবে বিবেচিত হয়। এবং তিনি সহজভাবে এই এলাকায় কোন সমস্যা হতে পারে না. যাইহোক, এটি পুরোপুরি সত্য নয়। এটি এখন প্রমাণিত হয়েছে যে যদি কোনও দম্পতি অরক্ষিত যৌন ক্রিয়াকলাপের এক বছরের মধ্যে একটি সন্তান ধারণ করতে সক্ষম না হন, তবে সম্ভবত উভয় অংশীদারের সমস্যা রয়েছে। অর্থাৎ মানুষটিও। আর এর সম্ভাবনা কোনোভাবেই কম নয়।
লক্ষণ
পুরুষদের মধ্যে বন্ধ্যাত্বের লক্ষণগুলি প্রায়শই অনুপস্থিত থাকে। এটি সাধারণত দুর্ঘটনা দ্বারা আবিষ্কৃত হয়। যাইহোক, সবচেয়ে মৌলিক উপসর্গ যে কোন ঝামেলা আছে, অবশ্যই, দম্পতি একটি সন্তান ধারণ করতে ব্যর্থ হয়।
প্রকার
ডাক্তাররা পুরুষ বন্ধ্যাত্বকে দুই প্রকারে ভাগ করেন:
- সেক্রেটরি। এই ফর্মটি বৈশিষ্ট্যযুক্ত যে অণ্ডকোষগুলি প্রয়োজনীয় পরিমাণে শুক্রাণু তৈরি করে না। এবং এটি, ঘুরে, এই সত্যের দিকে পরিচালিত করে যে গর্ভধারণ অসম্ভব হয়ে ওঠে।
- প্রতিবন্ধক। সেমিনিফেরাস ট্র্যাক্টের বাধার কারণে, শুক্রাণু চলাচলের অসম্ভবতা ঘটে। ফলে বন্ধ্যাত্ব হয়।
কারণসমূহ
পুরুষ বন্ধ্যাত্ব ঘটতে পারে এমন সমস্ত কারণগুলিকে কয়েকটি গ্রুপে ভাগ করা যেতে পারে:
- প্রদাহ, রোগ এবং অন্যান্য চিকিৎসা;
- মানসিক;
- শুক্রাণু সমস্যা।
পুরুষ শরীরে তাদের কী প্রভাব রয়েছে তা বোঝার জন্য তাদের প্রত্যেককে বিবেচনা করা মূল্যবান।
চিকিৎসা
এই গ্রুপে বিভিন্ন কারণ রয়েছে। এখানে তারা:
- প্রদাহ। প্রায়শই, এটি পুরুষ প্রজনন সিস্টেমের প্রদাহজনক প্রক্রিয়া যা শুক্রাণু উত্পাদন প্রক্রিয়ার লঙ্ঘন হওয়ার দিকে পরিচালিত করে। দুর্ভাগ্যবশত, পুরুষদের জন্য জিনিটোরিনারি সিস্টেমের অনেক রোগ সনাক্ত এবং নিরাময়ের জন্য ডাক্তারের কাছে যাওয়া খুব কঠিন। কিন্তু প্রোস্টাটাইটিস বা, উদাহরণস্বরূপ, ইউরেথ্রাইটিস কারণ হয়ে উঠতে পারে যে এটি একটি সন্তানের গর্ভধারণ করা আরও বেশি কঠিন হবে।
- যৌনবাহিত সংক্রমণ.এই রোগগুলির মধ্যে অনেকগুলি বেশ লুকানো, এবং যখন রোগটি ইতিমধ্যে যথেষ্ট উন্নত হয় তখন একজন মানুষ তাদের সম্পর্কে জানতে পারে। এবং অণুজীবগুলি যেগুলি এই জাতীয় রোগের কার্যকারক এজেন্টগুলি শুক্রাণুর উপর নেতিবাচক প্রভাব ফেলে। ফলস্বরূপ, এটি একটি সন্তান নেওয়ার ব্যর্থ প্রচেষ্টার দিকে পরিচালিত করে। অতএব, যে কোনও ক্ষেত্রে এই জাতীয় রোগের চিকিত্সা স্থগিত করা অসম্ভব, অবিলম্বে একজন বিশেষজ্ঞের সাথে যোগাযোগ করা ভাল।
- হরমোনের ব্যাঘাত।মহিলাদের মতো, পুরুষরাও হরমোনের ভারসাম্যহীনতা অনুভব করে। এই প্রক্রিয়া কৈশোরে শুরু হতে পারে এবং এর পরেও চলতে পারে। খুব প্রায়ই টেস্টোস্টেরনের অভাব হতে পারে, যা পুরুষ শরীরের জন্য খুবই গুরুত্বপূর্ণ এবং এর যৌন বিকাশের জন্য দায়ী। এর অল্প পরিমাণের ফলে, যৌন পুরুষত্বহীনতা এবং সন্তান ধারণে অক্ষমতা দেখা দিতে পারে।
- রোগ এবং আঘাত.একজন পুরুষের মধ্যে, যৌনাঙ্গের কিছু অংশ বাইরে থাকে, তাই সেগুলি যাতে কোনো আঘাতের শিকার না হয় তা নিশ্চিত করা অপরিহার্য। যদি এটি ঘটে তবে আপনার অবশ্যই একজন ডাক্তারের সাথে পরামর্শ করা উচিত। এছাড়াও, বিভিন্ন রোগ রয়েছে যা একজন মানুষের প্রজনন কার্যকে প্রভাবিত করতে পারে। এর মধ্যে রয়েছে, উদাহরণস্বরূপ, সুপরিচিত মাম্পস, যার ফলস্বরূপ একজন মানুষ বন্ধ্যা থাকতে পারে। বা, উদাহরণস্বরূপ, পিঠ এবং মেরুদণ্ডের রোগ। দেখে মনে হবে যে তারা প্রজনন সিস্টেমের সাথে মোটেই যুক্ত নয়, তবে তারা এটিতে নেতিবাচক প্রভাবও ফেলতে পারে।
- খারাপ অভ্যাস.তারা পুরো শরীরে নেতিবাচক প্রভাব ফেলে। অতএব, আপনার মনে করা উচিত নয় যে একজন মানুষ পান করতে পছন্দ করলে প্রজনন ব্যবস্থা স্বাভাবিকভাবে কাজ করবে। ধূমপান সুবিধাও বয়ে আনবে না, এবং ওষুধও - এমনকি আরও বেশি।
- জন্মগত ত্রুটি।বন্ধ্যাত্বের কারণও জন্মগত কারণ হতে পারে, উদাহরণস্বরূপ, যৌনাঙ্গের অনুন্নয়ন, সিস্টেমের গঠনে বিচ্যুতি। বা ফাইমোসিস - এমন একটি অবস্থা যেখানে সামনের চামড়া এত সরু খোলা থাকে যে গ্লানস লিঙ্গ উন্মুক্ত হতে পারে না। যাইহোক, এই ধরনের লঙ্ঘন শুধুমাত্র পাঁচ বছর বয়স থেকে শুরু করে নির্ভুলতার সাথে সনাক্ত করা যেতে পারে। এই অবস্থাটি অল্পবয়সী ছেলেদের মধ্যে উদ্বেগের কারণ নাও হতে পারে, তবে ভবিষ্যতে গর্ভধারণের সমস্যা এড়াতে নির্দিষ্ট চিকিত্সা করা আরও ভাল।
- উচ্চ তাপমাত্রা.ডাক্তাররা বিশ্বাস করেন যে 35 ডিগ্রির উপরে তাপমাত্রা পুরুষ প্রজনন সিস্টেমের উপর নেতিবাচক প্রভাব ফেলে। সেজন্য আপনি গরম স্নান, স্নান এবং sauna মধ্যে জমায়েত অপব্যবহার করা উচিত নয়। এছাড়াও, খুব ঘন এবং অপ্রাকৃত অন্তর্বাসেরও "গ্রিনহাউস প্রভাব" থাকতে পারে।
- ক্ষতিকর কাজের শর্ত।রাসায়নিকের সাথে কাজ করার ফলে পুরুষ প্রজনন সিস্টেমেও সমস্যা হতে পারে।
- ওষুধগুলো. যে পুরুষরা তাদের পেশীর ভর বাড়াতে স্টেরয়েড ব্যবহার করতে পছন্দ করেন, দুর্ভাগ্যবশত, তাদের শরীরের অপূরণীয় ক্ষতি হয়। যাইহোক, অ্যান্টিবায়োটিকগুলিও পুরুষ বন্ধ্যাত্বের কারণ হতে পারে।
- স্নায়বিক শক এবং বিষণ্নতা।যখন একজন ব্যক্তি শিথিল করতে সক্ষম হয় না, তখন তার সফল হওয়ার সম্ভাবনা কম। আপনার চাপের পরিস্থিতি এড়াতে চেষ্টা করা উচিত।
- মহিলাদের "অ্যালার্জি"।এই বাক্যাংশটি একজন পুরুষ এবং একজন মহিলার ইমিউনোলজিকাল অসঙ্গতিকে বোঝায়। এটা ঠিক যে মহিলা শরীর শুক্রাণু উপলব্ধি করে না এবং এটি প্রত্যাখ্যান করে। প্রায়শই, এই জাতীয় রোগ নির্ণয় করা হয় যখন স্বামী / স্ত্রীরা ইতিমধ্যে সমস্ত পরীক্ষা করে ফেলেছে। চিকিত্সা বেশ দীর্ঘ, কিন্তু ফলাফল আনতে পারে।
- হাইপোস্প্যাডিয়াস। এটি লিঙ্গের বিকাশের একটি প্যাথলজি, যেখানে মূত্রনালীর খোলার ভুলভাবে অবস্থিত। ফলস্বরূপ, শুক্রাণু কেবল জরায়ুমুখে প্রবেশ করতে পারে না, যা গর্ভধারণে সমস্যা সৃষ্টি করে।
- ইরেক্টাইল ডিসফাংশন।এই ক্ষেত্রে, লিঙ্গটি কেবল প্রয়োজনীয় আকার এবং আয়তনে পৌঁছায় না, যা একটি পূর্ণাঙ্গ যৌন মিলনের জন্য প্রয়োজন।
- যথেষ্ট জ্ঞান নেই।এমনও হয় যে মানুষ এই বিষয়ে কেবল অশিক্ষিত।
মনস্তাত্ত্বিক কারণ

এটা প্রায়ই ঘটে যে পুরুষ বন্ধ্যাত্বের কারণ কিছু মানসিক সমস্যা এবং ভিত্তি। উদাহরণ স্বরূপ:
- শৈশব থেকেই যদি কোনও ছেলে অপমানিত হয় এবং লঙ্ঘন করা হয়, তবে এটি খুব সম্ভব যে প্রাপ্তবয়স্ক অবস্থায় তার মাথায় এই চিন্তা জাগবে যে সে বাবা হওয়ার যোগ্য নয়। ফলস্বরূপ, সমস্ত প্রচেষ্টা ব্যর্থ হবে।
- পিতার অনুপস্থিতি প্রায়শই এই সত্যের দিকে পরিচালিত করে যে ছেলেটি শিশু হয়ে যায়। তিনি পছন্দ করেন যে পুরো বিশ্ব তাকে ঘিরে ঘোরে, তবে তিনি নিজে কোনও কিছুর জন্য দায়ী হতে চান না। একজন স্ত্রী হিসাবে, তিনি এমন একজন মহিলাকে বেছে নেন যিনি তার মায়ের মতোই যত্ন নেবেন এবং চান না যে তার সন্তানের আকারে "প্রতিদ্বন্দ্বী" থাকুক।
- কিন্তু বিপরীত পরিস্থিতিও রয়েছে, যখন ছেলেটি পরিবারের বড়, এবং তাকে তার বাবাকে প্রতিস্থাপন করতে হবে। ফলস্বরূপ, আরও পরিপক্ক বয়সে, তিনি ইতিমধ্যেই বুঝতে পারেন যে তার বাবার কী কর্তব্য রয়েছে এবং এমনকি সেগুলি থেকে ক্লান্ত হয়ে পড়েন। ফলে সন্তান ধারণের ইচ্ছা লোপ পায়।
- শিশুটি শেষ পর্যন্ত আসে। এটাও ঘটে যে একজন মানুষ প্রথমে ক্যারিয়ারের সিঁড়ি বেয়ে উঠতে চায়, তারপরে কিছু বৈষয়িক সম্পদ অর্জন করতে চায়, কিন্তু শিশুটি আকাঙ্ক্ষার এই দীর্ঘ তালিকায় প্রায় শেষ স্থানটি নেয়। তাই গর্ভধারণের সমস্যা।
গর্ভধারণের সমস্যাগুলির এই জাতীয় কারণগুলি কোনওভাবেই অস্বাভাবিক নয়। তাদের নির্মূল করার পরে, একটি নিয়ম হিসাবে, বিবাহিত দম্পতিরা সুখী পিতামাতা হতে পারে। একজন মনোবিজ্ঞানীর সাথে যোগাযোগ করা ভাল যিনি আপনাকে নিজেকে বুঝতে সাহায্য করবেন।
শুক্রাণুর সমস্যা
এই কারণগুলি শুধুমাত্র পুরুষদের জন্য অদ্ভুত। শুক্রাণুর গুণমান বা পরিমাণে অস্বাভাবিকতার ফলে গর্ভধারণে সমস্যা হতে পারে। এর মধ্যে রয়েছে:
- কম সক্রিয় শুক্রাণুর সংখ্যা। আসল বিষয়টি হ'ল গর্ভধারণের জন্য শুক্রাণু যথেষ্ট সক্রিয় এবং মোবাইল হওয়া প্রয়োজন। অন্যথায়, ফলাফল নেতিবাচক হবে। যাইহোক, এটি সবচেয়ে সাধারণ কারণগুলির মধ্যে একটি।
- এমনও হয় যে বীর্যে একেবারেই শুক্রাণু নেই। এটি দুটি কারণে ঘটতে পারে - হয় সেগুলি একেবারেই তৈরি হয় না, বা যৌনাঙ্গের নালীগুলির বাধা রয়েছে।
- বীর্যে অল্প সংখ্যক জীবন্ত শুক্রাণু পুরুষদের বন্ধ্যাত্বের সবচেয়ে সাধারণ কারণ। এই অবস্থাকে অলিগোস্পার্মিয়া বলা হয়।
- অল্প পরিমাণে শুক্রাণুও একটি প্যাথলজি হিসাবে বিবেচিত হয়। এই ক্ষেত্রে, যোনির অম্লীয় পরিবেশকে নিরপেক্ষ করা যায় না, ফলস্বরূপ, শুক্রাণু মারা যায়।
- বীর্যে প্রচুর পরিমাণে লিউকোসাইট, যা কোনও রোগের ফলস্বরূপ প্রদর্শিত হতে পারে, এছাড়াও একজন পুরুষের যৌন ফাংশন লঙ্ঘনের দিকে পরিচালিত করে।
- প্রচুর পরিমাণে শুক্রাণু নিজেই একটি ভাল লক্ষণ নয়। আসল বিষয়টি হ'ল এই ক্ষেত্রে, শুক্রাণু অনুন্নত হতে পারে, যথাক্রমে, ডিম নিষিক্ত করতে সক্ষম হয় না।
- এটি প্রায়শই ঘটে যে শুক্রাণু ইতিমধ্যে নির্দিষ্ট ত্রুটিগুলির সাথে বিকাশ করে, এটি একটি সন্তানের গর্ভধারণের সম্ভাবনার উপরও নেতিবাচক প্রভাব ফেলে।
- শুক্রাণুর অনুপস্থিতি যে কোনও রোগের ফলে ঘটতে পারে।
আপনি দেখতে পাচ্ছেন, অনেকগুলি কারণ রয়েছে এবং সেগুলি বেশ বৈচিত্র্যময়।
সেকেন্ডারি বন্ধ্যাত্ব

সেকেন্ডারি পুরুষ বন্ধ্যাত্ব হল যখন একজন মহিলা এমন একজন পুরুষের কাছ থেকে গর্ভধারণ করতে অক্ষম যার সাথে তার ইতিমধ্যে সন্তান রয়েছে। প্রায়শই এটি চিকিত্সা না করা রোগ, আঘাতের ফলে ঘটে। কারণ এছাড়াও একটি varicocele হতে পারে - spermatic কর্ড এর শিরা একটি প্রসারণ। সময়মতো চিকিৎসা শুরু করলে সেকেন্ডারি বন্ধ্যাত্ব দূর হয়।
চিকিৎসা
অবশ্যই, পুরুষ এবং মহিলা উভয়ই পুরুষ বন্ধ্যাত্বের চিকিত্সা করা যেতে পারে কিনা এই প্রশ্নে আগ্রহী। দেরি না করলেই চিকিৎসা হয়। চিকিৎসা ভিন্ন হতে পারে। উদাহরণ স্বরূপ:
- ওষুধ।বন্ধ্যাত্ব ঠিক কি কারণে হয়েছে তার উপর নির্ভর করে ডাক্তার প্রয়োজনীয় ওষুধ নির্বাচন করবেন। আপনি যদি প্রদাহ চিকিত্সার প্রয়োজন, তারপর এটি ব্যাকটেরিয়ারোধী এজেন্ট হতে পারে। হরমোনজনিত ব্যাধিগুলির ক্ষেত্রে, হরমোনযুক্ত ওষুধগুলি নির্ধারিত হয়। শুক্রাণুর সমস্যাগুলির জন্য, ভিটামিন কমপ্লেক্সগুলি চিকিত্সায় ব্যবহার করা যেতে পারে।
- অস্ত্রোপচার পদ্ধতি।ভাস ডিফারেন্সের সাথে কোন সমস্যা থাকলে এটি ব্যবহার করা হয়। অবশ্যই, অপারেশনের পরে দাগ থেকে যায়, যা গর্ভধারণের অসম্ভবতার কারণও হতে পারে, তবে এখনও চিকিত্সার অন্য কোনও পদ্ধতি নেই।
- লোক প্রতিকার।এগুলি বন্ধ্যাত্বের চিকিত্সার জন্যও ব্যবহার করা যেতে পারে। এবং কখনও কখনও তারা এই সমস্যার সাথে একটি দুর্দান্ত কাজ করে। প্রধান জিনিস এটি অত্যধিক এবং চিকিত্সার আগে আপনার ডাক্তারের সাথে পরামর্শ করা হয় না।
যদি কোন চিকিত্সা সাহায্য না করে, তাহলে উপস্থিত চিকিত্সক কৃত্রিম গর্ভধারণের পরামর্শ দিতে পারেন।
প্রতিরোধ
ভবিষ্যতে এই ধরনের সমস্যা এড়াতে, আপনাকে অবশ্যই একটি স্বাস্থ্যকর জীবনযাপন করার চেষ্টা করতে হবে, খারাপ অভ্যাস ত্যাগ করতে হবে। অবশ্যই, সমস্ত রোগ অবশ্যই সময়মতো চিকিত্সা করা উচিত, এবং আশা করবেন না যে তারা নিজেরাই চলে যাবে। খেলাধুলা করা মূল্যবান, বাইরে আরও বেশি সময় ব্যয় করা। সঠিক পুষ্টি সম্পর্কে ভুলবেন না, অনেক অস্বাস্থ্যকর খাবার না খাওয়ার চেষ্টা করুন। তদতিরিক্ত, আপনাকে চাপযুক্ত পরিস্থিতি এড়াতে চেষ্টা করতে হবে, কম নার্ভাস হতে হবে, তবে বিপরীতভাবে, জীবন উপভোগ করুন। এবং যদি আপনার হঠাৎ কোন সন্দেহজনক উপসর্গ দেখা দেয়, তাহলে অবিলম্বে একজন ডাক্তারের সাথে পরামর্শ করুন।
পুরুষ বন্ধ্যাত্ব একটি অপ্রীতিকর জিনিস, কিন্তু এটি মোকাবেলা করা বেশ সম্ভব। সবচেয়ে গুরুত্বপূর্ণ বিষয় হতাশা না করা এবং হাল ছেড়ে দেওয়া নয়।
আজ, চিকিৎসা এবং সমাজের একটি জরুরী সমস্যা হল পুরুষ বন্ধ্যাত্ব। এটি মহিলার মতো একই ফ্রিকোয়েন্সির সাথে ঘটে এবং এটি একজন পুরুষের ব্যক্তিগত ট্র্যাজেডি এবং একটি পরিবার ভেঙে যাওয়ার দিকে নিয়ে যায়। বন্ধ্যাত্ব নির্ণয় করা হয় যখন একটি দম্পতি গর্ভবতী হতে চায়, কোন ধরনের গর্ভনিরোধক ব্যবহার করে না, কিন্তু 12 মাসের মধ্যে তাদের প্রচেষ্টা ব্যর্থ হয়। এই ধরনের পরিস্থিতিতে, কারণগুলি সনাক্ত করতে এবং তারপরে তাদের নির্মূল করার জন্য একজন মহিলা এবং একজন পুরুষকে পরীক্ষা করা উচিত।
আপনি আমাদের নিবন্ধ থেকে এই অবস্থার লক্ষণ, রোগ নির্ণয়ের নীতি এবং চিকিত্সা সম্পর্কে কেন পুরুষ বন্ধ্যাত্ব বিকাশ করে সে সম্পর্কে শিখবেন।
কারণসমূহ
বেশ কয়েকটি প্যাথলজিকাল প্রক্রিয়া একজন পুরুষের মধ্যে বন্ধ্যাত্বের কারণ হতে পারে, যার ফলে যৌন হরমোন উত্পাদন, রচনায় পরিবর্তন, শুক্রাণুর বৈশিষ্ট্য এবং এর বহিঃপ্রবাহের উপায়গুলির অনুপস্থিতিতে লঙ্ঘন ঘটে।
- স্নায়ুতন্ত্রের ব্যাধি। স্পার্মাটোজেনেসিস জটিল শারীরবৃত্তীয় প্রক্রিয়া দ্বারা নিয়ন্ত্রিত হয় যেখানে 4টি কাঠামো অংশ নেয়: সেরিব্রাল কর্টেক্স, হাইপোথ্যালামাস-পিটুইটারি সিস্টেম এবং পুরুষ যৌন গ্রন্থি - অণ্ডকোষ, সেইসাথে কিছু অন্যান্য অন্তঃস্রাবী গ্রন্থি। কেন্দ্রীয় স্নায়ুতন্ত্র সর্বপ্রথম স্ট্রেসের প্রতিক্রিয়া দেখায়: গুরুতর মানসিক আঘাত হাইপোথ্যালামাসকে ব্যাহত করে, এটি বেশ কয়েকটি হরমোনের উত্পাদন হ্রাস করে, যা বীর্যপাতের মধ্যে শুক্রাণুর হ্রাস বা সম্পূর্ণ অনুপস্থিতির দিকে পরিচালিত করে (অলিগো- এবং অ্যাজোস্পার্মিয়া, যথাক্রমে) . সাইকো-সংবেদনশীল চাপ স্বায়ত্তশাসিত স্নায়ুতন্ত্রের কাজে ভারসাম্যহীনতা সৃষ্টি করে। অণ্ডকোষ ভালো অবস্থায় থাকলেও এটি পুরুষের বন্ধ্যাত্বের কারণ হতে পারে। ইলিওইনগুইনাল নার্ভের ক্ষতি (উদাহরণস্বরূপ, হার্নিয়া অপসারণের জন্য অস্ত্রোপচারের সময় বা যৌনাঙ্গের টিস্যুতে সিকাট্রিশিয়াল পরিবর্তনের কারণে অস্ত্রোপচারের পরে) প্রায়শই অণ্ডকোষের অবক্ষয় এবং এমনকি অ্যাট্রোফির দিকে পরিচালিত করে।
- জেনেটিক এবং জন্মগত কারণ। জন্মগত টেস্টিকুলার প্যাথলজিসের ফ্রিকোয়েন্সি আজ প্রায় 4-5%, অর্থাৎ, এগুলি প্রায় প্রতি বিশতম পুরুষের মধ্যে ঘটে। এগুলি হল (অন্ডকোষের অন্ডকোষে অনাক্রম্যতা), মনোরকিজম (1টি অণ্ডকোষের অনুপস্থিতি), অ্যানরকিজম (অন্ডকোষে উভয় অণ্ডকোষের জন্মগত অনুপস্থিতি), গোনাডের ডিসজেনেসিস (উন্নয়নজনিত ব্যাধি) এবং অন্যান্য ব্যাধি।
- সংক্রমণ। পুরুষদের বন্ধ্যাত্বের কারণগুলি এই জাতীয় রোগ হতে পারে:
- (নেতৃস্থানীয় etiological কারণগুলির মধ্যে একটি; অণ্ডকোষের প্রদাহের দিকে পরিচালিত করে - অর্কাইটিস, এর সমস্ত টিস্যুর ক্ষতি সহ);
- টাইফাস এবং টাইফয়েড জ্বর;
- ব্রুসেলোসিস;
- সেপসিস;
- এবং তাই
সংক্রামক রোগগুলি পুরুষ বন্ধ্যাত্বের এক তৃতীয়াংশেরও বেশি ঘটনা ঘটায়। প্যাথোজেন প্রায়শই বিষাক্ত পদার্থ নির্গত করে যা স্পার্মাটোজেনিক এপিথেলিয়ামের ক্ষতি করে (শুক্রাণুর উপাদান তৈরির জন্য দায়ী অণ্ডকোষ টিস্যু), অণ্ডকোষের ট্রফিজম (পুষ্টি) ব্যাহত করে।
4. নেশা। বাস্তুবিদ্যা, রাসায়নিক, ক্রমবর্ধমান শিল্পায়নের পরিস্থিতিতে পেশাগত বিপদগুলি প্রায়শই পুরুষ বন্ধ্যাত্বের কারণ হয়ে উঠছে। নেশা সরাসরি টেস্টিকুলার টিস্যু বা পুরো স্নায়ুতন্ত্রকে প্রভাবিত করতে পারে, যার পরিণতি অনুচ্ছেদ 1 এ বর্ণিত হয়েছে।
5. খাদ্য সংযোজন, ওষুধ, শিল্প যৌগ, কীটনাশক - একজন ব্যক্তি প্রতিদিন এই কারণগুলির সংস্পর্শে আসে এবং তাদের মধ্যে অনেকগুলি মিউটাজেন এবং অণ্ডকোষের জীবাণুসংক্রান্ত এপিথেলিয়ামের ক্ষতি করে। নিম্নলিখিত বিষ পুরুষদের জন্য বিশেষ করে বিপজ্জনক:
- কার্বন ডিসালফাইড;
- পারদ
- নেতৃত্ব
- ফসফরাস;
- ম্যাঙ্গানিজ;
- অ্যামোনিয়া;
- বেনজিন এবং অন্যান্য।
এই বিষের সাথে ক্রমাগত যোগাযোগ একজন মানুষের বন্ধ্যাত্বের বিকাশ ঘটাতে পারে। যানবাহন থেকে নির্গত ধোঁয়া এবং অক্সিজেনের ঘাটতিও এই ক্ষেত্রে বেশ বিপজ্জনক, বিশেষ করে চাপ এবং অতিরিক্ত কাজের পটভূমিতে।
কিছু অ্যান্টিবায়োটিক (বিশেষ করে জেন্টামাইসিন, পেনিসিলিনের পটাসিয়াম লবণ এবং অন্যান্য) এবং সালফোনামাইডস (বিশেষত, ট্রাইমেথোপ্রিম), নাইট্রোফুরানস, সেইসাথে ইস্ট্রোজেন এবং সাইটোস্ট্যাটিক্স শুক্রাণু উত্পাদনকারী টেস্টিকুলার টিস্যুতে নেতিবাচক প্রভাব ফেলে।
নিকোটিন এবং অ্যালকোহলের সাথে দীর্ঘস্থায়ী নেশা গতিশীলতা হ্রাস এবং শুক্রাণুর প্যাথলজিকাল আকারের আকারে বীর্যপাতের ক্ষেত্রে উল্লেখযোগ্য পরিবর্তন ঘটায়।
6. পুষ্টির ঘাটতি। সঠিক শুক্রাণুজেনেসিসের জন্য পুষ্টির উপাদানটিও খুবই গুরুত্বপূর্ণ। শুধুমাত্র পরম অনাহার নয়, আংশিক অনাহার, সেইসাথে অপুষ্টি, অণ্ডকোষের টিস্যুতে রোগগত পরিবর্তন ঘটাতে পারে। বিশেষ গুরুত্ব হল শিশু এবং কিশোর-কিশোরীদের যৌক্তিক পুষ্টি। আপনার জানা উচিত যে এই ক্ষেত্রে ডিজেনারেটিভ পরিবর্তনগুলি শুধুমাত্র অণ্ডকোষের টিস্যুতে নয়, হাইপোথ্যালামিক-পিটুইটারি সিস্টেমেও ঘটে।
7. আয়নাইজিং বিকিরণ। বিকিরণ উভয়ই বন্ধ্যাত্বের প্রত্যক্ষ কার্যকারক হতে পারে (জীবাণু এপিথেলিয়াম কোষের মৃত্যু ঘটে) এবং একটি মিউটজেনিক প্রভাব (বিকিরণিত পুরুষের বংশধরে শুক্রাণু উৎপাদনের প্রক্রিয়ায় অস্বাভাবিকতার দিকে নিয়ে যায়)।
8. অন্তঃস্রাবী গ্রন্থি এবং অন্যান্য অঙ্গগুলির প্যাথলজি। বেশ কয়েকটি রোগের প্রকাশের মধ্যে একটি হল টেস্টিকুলার কর্মহীনতা। যাইহোক, যদি রোগটি গুরুতর না হয়, তবে এই ব্যাধিগুলি প্রায়শই নির্ণয় করা হয় না, কারণ সেগুলি প্রকাশ করা হয় না এবং অন্তর্নিহিত রোগের একটি গুরুতর কোর্সের ক্ষেত্রে, উর্বরতার সমস্যাটি দ্বিতীয় স্থানে চলে যায় এবং এর প্রধান লক্ষ্য। রোগীকে একজন চিকিত্সকের তত্ত্বাবধানে অন্তর্নিহিত রোগ নির্মূল করতে হয়। পুনরুদ্ধারের পরে, spermatogenesis, একটি নিয়ম হিসাবে, পুনরুদ্ধার করা হয়।
9. অতিরিক্ত গরম করা। শুক্রাণু উপাদান উৎপাদনের জন্য সর্বোত্তম তাপমাত্রা পুরো শরীরের তাপমাত্রার চেয়ে 2-3 ° সে কম। অতিরিক্ত গরম করা টেস্টিকুলার টিস্যুর ক্ষতি করে এবং তাদের অবক্ষয়ের দিকে নিয়ে যায়। এমনকি সাধারণ শরীরের তাপমাত্রায় জ্বরজনিত মান (39 ° C এবং তার উপরে) সামান্য বৃদ্ধি শুক্রাণু গঠনের প্রক্রিয়াকে ব্যাহত করে এবং এটি পুনরুদ্ধারের মাত্র 2-3 মাস পরে উন্নতি করে। উভয় সাধারণ (সংক্রামক রোগ, গরম দোকানে কাজ) এবং স্থানীয় (টেস্টিকুলার হার্নিয়া,) হাইপারথার্মিয়া এখানে গুরুত্বপূর্ণ।
10. হাইপোথার্মিয়া। কম তাপমাত্রায় অণ্ডকোষের সংস্পর্শে শুক্রাণু উৎপাদনকারী কোষেরও ক্ষতি হয়। যাইহোক, এই কারণেই বন্ধ্যাত্বের ঘটনাগুলি বেশ বিরল, যেহেতু শুক্রাণুজনিত ব্যাঘাত ঘটাতে, অন্ডকোষের অন্ডকোষটি কমপক্ষে এক ঘন্টার জন্য -10 ডিগ্রি সেলসিয়াসের কম তাপমাত্রায় উন্মুক্ত হওয়া প্রয়োজন।
11. সংবহনজনিত ব্যাধি। স্পার্মাটোজেনিক এপিথেলিয়াম স্বল্পমেয়াদী ইস্কিমিয়ার জন্যও অত্যন্ত সংবেদনশীল, তাই অণ্ডকোষে রক্ত প্রবাহকে ব্যাহত করে এমন রোগগুলি (বিশেষত, হার্নিয়া বা) বন্ধ্যাত্বের কারণ হতে পারে। এটি যৌনাঙ্গে রক্তের স্থবিরতা (উদাহরণস্বরূপ, ভ্যারিকোসেল (অণ্ডকোষের ভেরিকোজ শিরা), যৌনাঙ্গে শিরাস্থ প্লেক্সাসের গঠনে অসামঞ্জস্যতা এবং অন্যান্য রোগের দ্বারাও সহজতর হয়।
12. যৌনাঙ্গের আঘাতজনিত আঘাত। আঘাতের প্রকৃতি এবং শক্তির উপর নির্ভর করে, এটি রক্তপাত, প্রদাহ, প্রভাবিত টিস্যুগুলির নেক্রোসিস, ভাস ডিফারেন্সের বিলুপ্তি (লুমেনের অবরোধ), তাদের সংকোচন এবং / অথবা রক্তনালীগুলি যা অণ্ডকোষে রক্ত বহন করে, হতে পারে, হেমাটোমা এবং অন্যান্য রোগগত পরিবর্তন। তাদের ফলাফল হল অণ্ডকোষ বা ভাস ডিফারেন্সের টিস্যুতে বিপরীতমুখী বা অপরিবর্তনীয় প্যাথলজিকাল পরিবর্তন।
13. গোনাডের ক্ষেত্রে অটোইমিউন প্রক্রিয়া। স্পার্মাটোজেনিক এপিথেলিয়াম সাধারণত রক্ত এবং তথাকথিত হেমাটোটেস্টিকুলার বাধার সেমিনিফেরাস টিউবুলের উপাদানগুলির মধ্যে উপস্থিতির কারণে কাজ করে, যা কিছু কোষকে প্রবেশ করতে দেয় এবং অন্যকে প্রবেশ করতে দেয় না। অতিরিক্ত উত্তাপের ফলে, হাইপোথার্মিয়া, সংক্রামক রোগ, সংবহনজনিত ব্যাধি, এই বাধার ব্যাপ্তিযোগ্যতা বৃদ্ধি পায় এবং শুক্রাণুর উপাদানগুলি রক্ত প্রবাহে প্রবেশ করতে পারে। এগুলি অ্যান্টিজেন হিসাবে পরিচিত, তাই শরীর শুক্রাণু উত্পাদনকারী সেমিনিফেরাস টিউবুলসের কোষগুলির বিরুদ্ধে অ্যান্টিবডি তৈরি করে তাদের প্রতি প্রতিক্রিয়া জানায়। অটোইমিউন বন্ধ্যাত্ব বিকশিত হয়।
বিকাশের প্রক্রিয়া এবং বন্ধ্যাত্বের শ্রেণীবিভাগ

পুরুষ বন্ধ্যাত্বের ৫টি রূপ রয়েছে:
- গোপনীয়;
- মলমূত্র
- অটোইমিউন;
- মিলিত;
- আপেক্ষিক
আসুন তাদের প্রতিটিকে আরও বিশদে বিবেচনা করি।
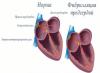
সিক্রেটরি বন্ধ্যাত্ব
এটি একটি নিয়ম হিসাবে, টেস্টিকুলার ফাংশন হ্রাসের সাথে যুক্ত - হাইপোগোনাডিজম। এই অবস্থার 2 প্রকার রয়েছে: প্রাথমিক এবং মাধ্যমিক।
প্রাথমিক হাইপোগোনাডিজমের ক্ষেত্রে, প্যাথলজিকাল প্রক্রিয়াটি সরাসরি টেস্টিসের টিস্যুতে স্থানীয়করণ করা হয়। এগুলি জন্মগত বিকাশগত অসঙ্গতি বা ক্রিপ্টরকিডিজম, সেইসাথে একটি আঘাতমূলক বা সংক্রামক প্রকৃতির আঘাত উভয়ই হতে পারে। রোগের এই ফর্মটি গোনাডোট্রপিক হরমোনের বর্ধিত উত্পাদন দ্বারা অনুষঙ্গী হয় - রক্তে তাদের ঘনত্ব বৃদ্ধি পায়।
সেকেন্ডারি হাইপোগোনাডিজম ঘটে যখন পিটুইটারি গ্রন্থি, হাইপোথ্যালামাস, অন্তঃস্রাবী অঙ্গগুলি প্রভাবিত হয়। এটি টিউমার, নিউরোইনফেকশন, মস্তিষ্কের আঘাতের সাথে বিকশিত হয় এবং গোনাডোট্রপিন উৎপাদনে তীব্র হ্রাস পায়, যা অণ্ডকোষের হাইপোফাংশনের দিকে পরিচালিত করে। প্রোস্টেট, সেমিনাল ভেসিকল এবং অন্যান্য অন্তঃস্রাবী গ্রন্থিগুলির পরাজয়ের সাথে, টেস্টিকুলার ব্যর্থতাও বিকশিত হয়। এই ক্ষেত্রে গোনাডোট্রপিক হরমোনের বিষয়বস্তু স্বাভাবিক সীমার মধ্যে বৃদ্ধি, হ্রাস বা থাকতে পারে।
মলত্যাগকারী বন্ধ্যাত্ব
এটি আনুষঙ্গিক যৌন গ্রন্থি, মূত্রনালী, ভাস ডিফারেন্সের লুমেনের বাধা, সেইসাথে অ্যাসপারমাটিজমের রোগ বা বিকৃতির পরিণতি। এই ক্ষেত্রে, বীর্যপাত হয় তার বৈশিষ্ট্য হারায় (এতে শুক্রাণুর অনুপস্থিতির কারণে বা তাদের গঠন এবং বৈশিষ্ট্যের পরিবর্তনের কারণে), বা একটি স্বাভাবিক গঠন রয়েছে, তবে মহিলার যৌনাঙ্গে প্রবেশ করতে পারে না।
অ্যাসপারমাটিজম হল যৌন মিলনের সময় বীর্যপাতের অনুপস্থিতি দ্বারা চিহ্নিত একটি অবস্থা। এটি স্নায়ুতন্ত্রের (কেন্দ্রীয় এবং পেরিফেরাল উভয়) কর্মহীনতার ফলে ঘটে এবং এটি পুরুষদের মধ্যে মলত্যাগের বন্ধ্যাত্বের একটি রূপ হিসাবে বিবেচিত হয়।
ইমিউন বন্ধ্যাত্ব
একজন পুরুষ এবং একজন মহিলার মধ্যে একটি ইমিউনোলজিক্যাল দ্বন্দ্বের সাথে ঘটতে পারে যা শুক্রাণু, যা একটি অ্যান্টিজেন, মহিলার যোনিতে প্রবেশের প্রতিক্রিয়া হিসাবে বিকাশ লাভ করে। এটি বন্ধ্যাত্বের তথাকথিত আইসোইমিউন ফর্ম। রোগ প্রতিরোধ ক্ষমতার ব্যাধি, রক্তের গ্রুপের অসঙ্গতি এবং অন্যান্য কিছু কারণের কারণে এই ধরনের সংঘর্ষের ঝুঁকি বাড়তে পারে।
বন্ধ্যাত্বের অটোইমিউন ফর্ম দেখা দেয় যখন হেমাটোটেস্টিকুলার বাধার ব্যাপ্তিযোগ্যতা দুর্বল হয়। এই অবস্থার কারণ উপরে বর্ণিত হয়েছে।
সম্মিলিত বন্ধ্যাত্ব
হরমোনজনিত ব্যাধি এবং একটি রেচনকারী উপাদানকে একত্রিত করে।
আপেক্ষিক বন্ধ্যাত্ব
এই জাতীয় নির্ণয় করা হয় যদি, একজন পুরুষ এবং একজন মহিলার সম্পূর্ণ পরীক্ষার পরে, তাদের মধ্যে কোনও রোগগত পরিবর্তন সনাক্ত না করা হয়। এই শব্দটি অত্যন্ত যত্ন সহকারে ব্যবহৃত হয়, যেহেতু প্যাথলজি সনাক্ত করতে ব্যর্থতার অর্থ এই নয় যে এটি বিদ্যমান নেই - সম্ভবত এটি পরীক্ষার অপূর্ণতার কারণে।
পুরুষদের মধ্যে বন্ধ্যাত্বের লক্ষণ
নিবন্ধের শুরুতে উল্লিখিত হিসাবে, একজন পুরুষের বন্ধ্যাত্বের প্রধান লক্ষণ হল 12 মাস ধরে নিয়মিত (সপ্তাহে 2 বার) যৌন মিলনের সাথে গর্ভাবস্থা না হওয়া, যদি গর্ভনিরোধক ব্যবহার না করা হয় তবে মহিলার সম্পূর্ণ পরীক্ষা করা হয়েছিল। এবং তার মধ্যে কোনও প্যাথলজি সনাক্ত করা যায়নি (যদিও এমন পরিস্থিতিতে সম্ভব যখন পুরুষ এবং মহিলা উভয়ই বন্ধ্যা থাকে)।
কারণ নির্ণয়
 বেশিরভাগ ক্ষেত্রে, বন্ধ্যাত্ব নিরাময় করা যেতে পারে, এর জন্য আপনাকে একজন ডাক্তারের সাথে পরামর্শ করতে হবে এবং একটি পরীক্ষা করাতে হবে।
বেশিরভাগ ক্ষেত্রে, বন্ধ্যাত্ব নিরাময় করা যেতে পারে, এর জন্য আপনাকে একজন ডাক্তারের সাথে পরামর্শ করতে হবে এবং একটি পরীক্ষা করাতে হবে। ডায়গনিস্টিক ব্যবস্থার সুযোগ অন্তর্ভুক্ত:
- anamnesis সংগ্রহ;
- সাধারণ পরীক্ষা;
- বীর্য বিশ্লেষণ;
- অণ্ডকোষ এবং অন্যান্য গ্রন্থিগুলির রেচন কার্যের নির্ণয়;
- টেস্টিকুলার বায়োপসি;
- জিনিটোগ্রাফি
এর আরো বিস্তারিত বিবেচনা করা যাক।
অ্যানামেনেসিস
যেহেতু পুরুষ বন্ধ্যাত্বের অনেক কারণ রয়েছে, শুধুমাত্র সাবধানে সংগৃহীত অ্যানামেসিস তাদের সনাক্ত করতে সাহায্য করবে। বিষয়:
- রোগীর বয়স (পুরুষ যত বড়, শুক্রাণুর নিষিক্ত ক্ষমতা তত কম);
- পেশা (কাজের অবস্থা: হাইপারথার্মিয়া, শিল্পের বিষ এবং অন্যান্য বিষাক্ত পদার্থ);
- খারাপ অভ্যাস (অ্যালকোহল, ধূমপান);
- দীর্ঘস্থায়ী সংক্রামক বা মস্তিষ্ক এবং অন্যান্য অঙ্গের অন্যান্য রোগ;
- যৌনাঙ্গে আঘাতজনিত আঘাত এবং সংক্রামক প্রক্রিয়া;
- যৌনাঙ্গে অস্ত্রোপচারের হস্তক্ষেপ;
- বেশ কয়েকটি ওষুধ গ্রহণ;
- আসীন, আসীন জীবনধারা।
এছাড়াও গুরুত্বপূর্ণ হল বিবাহের সময়কাল, গর্ভনিরোধক ব্যবহার, সন্তান ধারণের ঘটনা।
সাধারণ পরীক্ষা
এখানে ডাক্তার শারীরিক বিকাশ, একজন মানুষের শরীর, চুলের বৃদ্ধির প্রকৃতি, ত্বকের অবস্থা, পেশীবহুল সিস্টেম, বাহ্যিক যৌনাঙ্গের বিকাশের দিকে গভীর মনোযোগ দেন।
পুরুষ যৌন হরমোনের শরীরে ঘাটতির সাথে - টেস্টোস্টেরন - একজন পুরুষের চেহারা বিরক্ত হয়: গোঁফ এবং দাড়ি খারাপভাবে বৃদ্ধি পায়, পেশীগুলি খারাপভাবে বিকশিত হয় এবং শক্তি আরও খারাপ হয়।
বাহ্যিক যৌনাঙ্গের অঙ্গগুলি পরীক্ষা করার সময়, তাদের বিকাশে অসামঞ্জস্যতা, প্রদাহজনক প্রক্রিয়া, আঘাত, টিউমার এবং অন্যান্য প্যাথলজির পরিণতি সনাক্ত করা যেতে পারে।
বীর্যপাত অধ্যয়ন

এই গবেষণা পদ্ধতি রোগ নির্ণয়ের ক্ষেত্রে খুবই গুরুত্বপূর্ণ। বীর্যপাত, একটি নিয়ম হিসাবে, হস্তমৈথুন দ্বারা, কম প্রায়ই - coitus interruptus ব্যবহার করে প্রাপ্ত হয়। তারপরে ম্যাক্রো- এবং মাইক্রোস্কোপিক অধ্যয়ন করা হয়, সেইসাথে জৈব রাসায়নিক এবং ইমিউনোলজিকাল পরামিতিগুলি মূল্যায়ন করা হয়। পরীক্ষা নেওয়ার আগে, একজন পুরুষকে 4-6 দিনের জন্য যৌন সংসর্গ থেকে বিরত থাকার পরামর্শ দেওয়া হয়। বীর্যপাত সম্পূর্ণরূপে সংগ্রহ করা আবশ্যক, কারণ এর বিভিন্ন অংশে বিভিন্ন সংখ্যক শুক্রাণু থাকে।
বীর্যপাতের তরল প্রাপ্তির প্রায় আধা ঘন্টার মধ্যে, তাই এই সময় অতিবাহিত হওয়ার পরেই তারা একটি মাইক্রোস্কোপের নীচে অধ্যয়ন শুরু করে।
এ ম্যাক্রোস্কোপিক পরীক্ষাবীর্যপাতের আয়তন, রঙ, গন্ধ, সান্দ্রতা, পিএইচ মূল্যায়ন করুন। সাধারণত, এর পরিমাণ হয় 2-5 মিলি, গন্ধটি চেস্টনাট ফুলের মতো, রঙ মিল্ক, সান্দ্রতা 0.1-0.5 সেন্টিমিটার থ্রেডের উপরিভাগ এবং কাচের রডের মধ্যে যেটি বের করা হয় তার মধ্যে তৈরি হয়। , pH হল 7.3-7.7।
এ একটি মাইক্রোস্কোপ অধীনে পরীক্ষাস্পার্মাটোজোয়ার সংযোজন (গ্লুইং), তাদের গুণগত এবং পরিমাণগত গঠন, সেইসাথে অতিরিক্ত ক্ষরণ কোষের গঠন মূল্যায়ন করুন।
বীর্যপাতের গুণমান মূল্যায়নের ক্ষেত্রে বিশেষ গুরুত্ব হ'ল শুক্রাণুর গতিশীলতা, যেহেতু এর হ্রাস গর্ভাবস্থার সম্ভাবনা হ্রাস করে। সুস্থ, স্বাভাবিক শুক্রাণু ক্রমশ ক্রমবর্ধমানভাবে চলে এবং তাদের অক্ষের চারপাশে একটি সর্পিল হিসাবে ঘোরে। এই ধরনের কোষ কমপক্ষে 75-80% হওয়া উচিত।
শুক্রাণুর মোট সংখ্যা নির্ধারণ করতে, একটি বিশেষ সূত্র ব্যবহার করা হয়। আদর্শের নিম্ন সীমা হল 50-60 মিলিয়ন কোষ প্রতি 1 মিলি ইজাকুলেট। এই মানের নিচের যেকোনো কিছুকে অলিগোজুস্পার্মিয়া বলা হয়, যাকে 3 ডিগ্রিতে ভাগ করা হয়:
- আমি - হালকা ডিগ্রী; শুক্রাণুর সংখ্যা - 60-30 * 10 9 / l; সার দেওয়ার ক্ষমতা হ্রাস পায়;
- II - গড় ডিগ্রি; শুক্রাণুর সংখ্যা - 29-10 * 10 9 / l; সার দেওয়ার ক্ষমতা উল্লেখযোগ্যভাবে হ্রাস পেয়েছে;
- III - গুরুতর ডিগ্রী; শুক্রাণুর সংখ্যা - 10 * 10 9 / l এর কম; নিষিক্তকরণ সম্ভব নয়।
যদি 1 মিলি বীর্যপাতের মধ্যে 200 মিলিয়নের বেশি শুক্রাণু পাওয়া যায় তবে একে পলিজুস্পার্মিয়া বলে। এই ক্ষেত্রে, একটি নিয়ম হিসাবে, এর প্রধান উপাদান হ'ল সার দেওয়ার কম ক্ষমতা সহ শুক্রাণুজোয়া।
যদি বীর্যপাতের মধ্যে শুধুমাত্র মৃত শুক্রাণু পাওয়া যায় এবং তাদের পুনরুজ্জীবিত করা অসম্ভব, তাহলে এটি নেক্রোস্পার্মিয়া।
অ্যাজোস্পার্মিয়া - যদি বীর্যপাতের মধ্যে স্পার্মাটোজেনেসিস কোষ থাকে তবে শুক্রাণু সনাক্ত করা যায় না।
অ্যাসপারমিয়া - যদি বীর্যপাতের মধ্যে স্পার্মাটোজোয়া বা স্পার্মাটোজেনেসিস কোষ না থাকে।
টেরাটোজোস্পার্মিয়া হল বীর্যপাতের একটি অবস্থা, যেখানে শুক্রাণুর এক তৃতীয়াংশেরও বেশি ডিজেনারেটিভ ফর্ম।
Asthenozoospermia হল এমন একটি অবস্থা যেখানে শুক্রাণুর অপর্যাপ্ত মোবাইল ফর্মের সংখ্যা এক তৃতীয়াংশের বেশি।
অ্যাসপারমাটিজম হল যৌন মিলনের সময় বীর্যের অনুপস্থিতি দ্বারা চিহ্নিত একটি অবস্থা।
স্পার্মাটোজোয়া এর রূপবিদ্যাও মূল্যায়ন করা হয়, স্বাভাবিক এবং পরিবর্তিত ফর্মের শতাংশ নির্ধারণ করা হয়। এই কোষগুলির তরুণ ফর্ম, একটি পরিবর্তিত মাথা, ঘাড়, লেজ, সেইসাথে পুরানো ফর্মগুলির সাথে ফর্মগুলি পাওয়া যায়। সাধারণত, রূপগতভাবে পরিবর্তিত ফর্মগুলির শতাংশ 24% এর বেশি হওয়া উচিত নয়।
স্পার্মাটোজেনেসিস কোষ এবং অন্যান্য সেলুলার উপাদান সাধারণত 10% এর বেশি হয় না।
বীর্যপাতের জৈব রাসায়নিক গবেষণা
একজন সুস্থ মানুষের মূল তরলে থাকে কার্বোহাইড্রেট, লিপিড, প্রোটিন, অ্যামিনো অ্যাসিড, হরমোন, এনজাইম, ভিটামিন এবং অন্যান্য পদার্থ। শুক্রাণুর নিষিক্ত করার ক্ষমতাও তাদের প্রত্যেকের ঘনত্বের উপর নির্ভর করে। এই ক্ষেত্রে সবচেয়ে গুরুত্বপূর্ণ হল ফ্রুক্টোজ এবং সাইট্রিক অ্যাসিড।
সেমিনাল ভেসিকেলে ফ্রুক্টোজ উৎপন্ন হয়। বীর্যপাতের মধ্যে এর ঘনত্ব সাধারণত 14 mmol/l হয়। এই পদার্থের মাত্রা হ্রাস রোগীর শরীরে পুরুষ যৌন হরমোন (এন্ড্রোজেন) এর অভাবের লক্ষণ।
সাইট্রিক অ্যাসিড প্রোস্টেটে সংশ্লেষিত হয়। একজন সুস্থ মানুষের সেমিনাল তরলে, এর ঘনত্ব 2-3 mmol/l।
ইমিউনোলজিকাল স্টাডিজ
তারা বীর্যপাতের মধ্যে স্পার্মাটোজোয়া অ্যান্টিবডি সনাক্ত করতে সাহায্য করে। এগুলির 3 প্রকার রয়েছে: spermatoagglutinating, spermatoimmobilizing এবং spermatogenic. এগুলি স্পার্মটোজোয়ার সংমিশ্রণ (একে অপরের সাথে আঠালো), অস্থিরতা (অচলাবস্থা) ঘটায় এবং শুক্রাণুর উপাদানগুলি তৈরি করে এমন টিস্যুকেও ধ্বংস করে।
জৈবিক নমুনা
যদি শুক্রাণু এবং সার্ভিকাল শ্লেষ্মার অসামঞ্জস্যতা সন্দেহ করা হয়, তাহলে শুক্রাণুজয়ের সামঞ্জস্য এবং অনুপ্রবেশ ক্ষমতার জন্য একটি পরীক্ষা করা হয়।
প্রোস্টেটের নিঃসরণ পরীক্ষা
বিশেষ গুরুত্ব হল লিউকোসাইট (আদর্শ 6-8) এবং লেসিথিন শস্যের ক্ষেত্রের সংখ্যা। প্রোস্টেটের একটি প্রদাহজনক প্রক্রিয়ার উপস্থিতিতে, গোপনে এই উপাদানগুলির পরিমাণ হ্রাস পায়।
প্রোস্টেট ক্ষরণের স্ফটিককরণের প্রকৃতি নির্ধারণ
আপনাকে অণ্ডকোষের অন্তঃস্রাব ফাংশন মূল্যায়ন করতে দেয় (এন্ড্রোজেনের ঘাটতির সাথে, স্ফটিকগুলির গঠন বিরক্ত হয় বা তারা সম্পূর্ণ অনুপস্থিত)।
হরমোন গবেষণা
টেস্টোস্টেরন এবং এস্ট্রাডিওল, সেইসাথে গোনাডোলিবেরিনের রক্ত এবং প্রস্রাবের মাত্রা নির্ধারণ করুন।
টেস্টিকুলার বায়োপসি
টেস্টিকুলার টিস্যুর গঠনের অধ্যয়ন আপনাকে প্যাথলজিকাল প্রক্রিয়ার প্রকৃতি এবং / অথবা এতে ডিজেনারেটিভ পরিবর্তনের ডিগ্রি নির্ধারণ করতে দেয়।
একটি নিয়ম হিসাবে, একটি উন্মুক্ত টেস্টিকুলার বায়োপসি ব্যবহার করা হয় (স্থানীয় এনেস্থেশিয়ার অধীনে, অন্ডকোষের ত্বক একটি ব্লেড দিয়ে খোলা হয়, অণ্ডকোষের সাদা ঝিল্লি কেটে ফেলা হয় এবং এর প্যারেনকাইমার অংশটি কেটে ফেলা হয়, ত্রুটিটি সেলাই করা হয়)। এই ধরনের একটি অপারেশন একটি বহিরাগত রোগীর সেটিং বাহিত হয়।
জিনিটোগ্রাফি
এটি ভ্যাস ডিফারেন্সের এক্স-রে বৈপরীত্য গবেষণার নাম। এর সাহায্যে, আপনি ভাস ডিফারেন্সের সংকীর্ণতার স্তর এবং ডিগ্রি মূল্যায়ন করতে পারেন, সেইসাথে এর প্রাথমিক বিভাগের অবস্থা, এপিডিডাইমিসের লেজ এবং সেমিনাল ভেসিকল।
অধ্যয়ন স্থানীয় অ্যানেশেসিয়া অধীনে বাহিত হয়। ভাস ডিফেরেনগুলি পাংচার করা হয় এবং একটি কনট্রাস্ট এজেন্ট এর লুমেনে ইনজেকশন দেওয়া হয়, তারপরে এক্স-রেগুলিতে ভ্যাস ডিফেরেন্স বরাবর এর বিতরণ পরীক্ষা করা হয়।
উপরোক্ত গবেষণার ফলাফলের উপর ভিত্তি করে, ডাক্তার চূড়ান্ত নির্ণয়ের প্রতিষ্ঠা করেন এবং থেরাপিউটিক ব্যবস্থাগুলির একটি পরিকল্পনার সাথে নির্ধারিত হয়।
পুরুষদের মধ্যে বন্ধ্যাত্ব চিকিত্সার নীতি
চিকিত্সার কৌশল সরাসরি নির্ভর করে কি কারণে বন্ধ্যাত্বের কারণ হয়।
যৌনাঙ্গে প্রদাহজনক প্রক্রিয়ার ফলে মলত্যাগের বন্ধ্যাত্ব রক্ষণশীল থেরাপির সাপেক্ষে।
ভাস ডিফারেন্সের অক্লুশন (লুমেনের অবরোধ) সাধারণত অস্ত্রোপচারের মাধ্যমে অপসারণ করা হয়।
চিকিত্সার কার্যকারিতা বীর্যপাত এবং অন্যান্য ডায়াগনস্টিক পদ্ধতির পুনরায় পরীক্ষা দ্বারা নির্ধারিত হয়।
সাধারণ ঘটনা
রোগীর উচিত:
- ধুমপান ত্যাগ কর;
- অ্যালকোহল ছেড়ে দিন;
- নির্দিষ্ট ওষুধ গ্রহণ বন্ধ করুন;
- প্রতিকূল পেশাদারী কারণের শরীরের উপর প্রভাব নির্মূল, কাজের অবস্থার পরিবর্তন;
- মানসিক-মানসিক চাপ, অতিরিক্ত কাজ এড়িয়ে চলুন;
- একটি সক্রিয় জীবনধারা বাস করতে;
- নিয়মিত এবং পুষ্টিকরভাবে খাওয়া।
যৌন কার্যকলাপের মোড পর্যবেক্ষণ করাও খুব গুরুত্বপূর্ণ। ঘন ঘন যৌন মিলন শুক্রাণুর নিষিক্ত করার ক্ষমতা হ্রাস করে, যেহেতু এতে পরিপক্ক শুক্রাণুর সংখ্যা হ্রাস পায়, অন্যদিকে তরুণ আকারের সংখ্যা বৃদ্ধি পায়। বিরল যৌন মিলনের পরিণতি হল পুরানো শুক্রাণুর সংখ্যা বৃদ্ধি। বিরত থাকার সর্বোত্তম সময়কাল 3-5 দিন। এটি অংশীদারের সাথে বিবেচনা করা উচিত, কারণ এই সময়ের মধ্যেই গর্ভধারণ ঘটে। সহবাসের পরে, একজন মহিলাকে আরও 30-40 মিনিটের জন্য অনুভূমিক অবস্থানে থাকার পরামর্শ দেওয়া হয়।
সাধারণ থেরাপিউটিক ব্যবস্থা
রোগীর নির্ধারিত হতে পারে:
- ভিটামিন থেরাপি (ভিটামিন এ, গ্রুপ বি, ই, ডি, কে, মাল্টিভিটামিন) - অণ্ডকোষের জেনারেটিভ ফাংশনকে স্বাভাবিক করে তোলে;
- ফসফরাস প্রস্তুতি (ফাইটোফেরোল্যাকটল, ক্যালসিয়াম গ্লিসারোফসফেট), গ্লুটামিক অ্যাসিড - অতিরিক্ত কাজ এবং স্নায়ুতন্ত্রের ক্লান্তি সহ;
- Schizandra chinensis, eleutherococcus এর টিংচার - বিষণ্নতাজনিত রোগের জন্য;
- (মাদারওয়ার্ট, ব্রোমিন এবং অন্যান্যদের টিংচার) - বিরক্তি সহ, উত্তেজনা বৃদ্ধি পায়;
- হেপাটোপ্রোটেক্টর (এসেনশিয়াল, মেথিওনিন এবং অন্যান্য) - লিভারের কার্যকারিতা স্বাভাবিক করতে;
- বায়োস্টিমুল্যান্টস (এফআইবিএস, অ্যালো এক্সট্রাক্ট এবং অন্যান্য) - বিপাকীয় প্রক্রিয়াগুলি সক্রিয় করার জন্য;
- বিশেষ বিশেষজ্ঞদের পরামর্শ - একজন নিউরোপ্যাথোলজিস্ট, একজন সাইকোথেরাপিস্ট।
গোপনীয় বন্ধ্যাত্বের চিকিত্সা
- প্রাথমিক হাইপোগোনাডিজমের সাথে - (টেস্টোস্টেরন প্রোপিওনেট, মিথাইলটেস্টোস্টেরন এবং অন্যান্য)।
- সেকেন্ডারি হাইপোগোনাডিজমের সাথে - গোনাডোট্রপিন (কোরিওনিক, মেনোপসাল গোনাডোট্রপিন), প্রোজেস্টিন (ক্লোমিফেন, গ্র্যাভোসান, ক্লোস্টিলবেগিট) বা ওষুধ যা তাদের মুক্তিকে উদ্দীপিত করে (এভিট, ভিটামিন বি 1, মেথিল্যান্ডরোস্টেনডিওল এবং আরও অনেক কিছু)।
মলত্যাগের বন্ধ্যাত্বের চিকিৎসা
কি রোগ হয়েছে তার উপর নির্ভর করে।
- epispadias সঙ্গে - অস্ত্রোপচার। অপারেশন রোগীর সম্পূর্ণ মতানৈক্য সঙ্গে - কৃত্রিম গর্ভধারণ (নিষিক্ত)।
- যৌনাঙ্গের দীর্ঘস্থায়ী প্রদাহজনিত রোগে - ওষুধ, কার্যকারক ফ্যাক্টরের উপর নির্ভর করে (অ্যান্টিবায়োটিক, সালফোনামাইড এবং অন্যান্য)। যেহেতু এই ওষুধগুলি নিজেরাই স্পার্মাটোজেনেসিসকে বাধা দিতে পারে, তাই এগুলি ওষুধের সাথে সমান্তরালভাবে ব্যবহৃত হয় যা লিভার এবং অণ্ডকোষে (সিস্টাইন, মেথিওনিন, ভিটামিন এবং অন্যান্য) নেতিবাচক প্রভাব প্রতিরোধ করে।
 সার্জারি
সার্জারি
এটির জন্য একটি প্রত্যক্ষ ইঙ্গিত হ'ল বায়োপসি দ্বারা নিশ্চিত হওয়া স্পার্মাটোজেনেসিস সংরক্ষণের সাথে প্রতিবন্ধক অ্যাজোস্পার্মিয়া। অপারেশনের উদ্দেশ্য হল সেমিনাল নালীগুলির পেটেন্সি পুনরুদ্ধার করা।
ইমিউন বন্ধ্যাত্বের চিকিৎসা
স্বামী/স্ত্রীকে কনডম দিয়ে যৌন মিলনের পরামর্শ দেওয়া হয় এবং শুধুমাত্র ডিম্বস্ফোটনের সময় নিজেদের রক্ষা না করার জন্য। একই সময়ে, একজন পুরুষের শুক্রাণুর অ্যান্টিজেনের সংখ্যা মহিলার শরীরে হ্রাস পাবে এবং নিষিক্ত হওয়ার সম্ভাবনা বাড়বে। এর সমান্তরালে, একজন পুরুষ বা মহিলা (শনাক্ত লঙ্ঘনের উপর নির্ভর করে) একটি অভ্যর্থনা (সেটিরিজাইন, লোরাটাডিন এবং অন্যান্য) নির্ধারিত হয়। এছাড়াও, অ্যান্টি-অ্যালার্জিক প্রভাব অর্জনের জন্য, গ্লুকোকোর্টিকয়েডস (ডেক্সামেথাসোন, প্রেডনিসোলন এবং অন্যান্য) ব্যবহার করা যেতে পারে।
একজন মানুষের শরীরে দীর্ঘস্থায়ী প্রদাহজনক প্রক্রিয়ায়, তাকে ইমিউনোস্টিমুল্যান্ট (থাইমালিন, টি-অ্যাক্টিভিন এবং অন্যান্য) গ্রহণের সুপারিশ করা যেতে পারে।
ইমিউন বন্ধ্যাত্বের চিকিৎসায় পছন্দের পদ্ধতি হল কৃত্রিম প্রজনন। এই ক্ষেত্রে, একজন মহিলাকে তার স্বামীর কাছ থেকে প্রাপ্ত শুক্রাণু দিয়ে সার্ভিকাল খালে বা এই অঙ্গের গহ্বরে ইনজেকশন দেওয়া হয়।
প্রতিরোধ
বন্ধ্যাত্বের বিকাশ রোধ করার জন্য, একজন মানুষকে তার স্বাস্থ্যের প্রতি মনোযোগী হওয়া উচিত, এমন রোগগুলির চিকিত্সা করা উচিত যা সময়মত প্রজননের কার্যকারিতাকে নেতিবাচকভাবে প্রভাবিত করে এবং তাদের বিকাশকেও বাধা দেয়। তাকে কাজ এবং বিশ্রাম, যৌন জীবন, যৌক্তিকভাবে খাওয়া, অবাধ্যতা না করা, অনিয়ন্ত্রিতভাবে ওষুধ সেবন না করা, অ্যালকোহল এবং ধূমপানের ব্যবহার প্রত্যাখ্যান করা বা কমপক্ষে সীমাবদ্ধ করা দরকার।
উপসংহার
পুরুষ বন্ধ্যাত্ব একটি স্বাধীন প্যাথলজি নয়, তবে অন্যান্য অনেক রোগের পরিণতি। গর্ভনিরোধক ব্যবহার না করে নিয়মিত যৌন মিলনের এক বছরের মধ্যে গর্ভধারণ না হলে এই রোগ নির্ণয় করা হয়। নেতৃস্থানীয় ডায়গনিস্টিক পদ্ধতি হল বীর্যপাতের অধ্যয়ন। চিকিত্সার কৌশলগুলি বন্ধ্যাত্বের ফর্মের উপর নির্ভর করে এবং এতে জীবনযাত্রার স্বাভাবিককরণ, বেশ কয়েকটি ওষুধ গ্রহণ বা অস্ত্রোপচার অন্তর্ভুক্ত থাকতে পারে। বেশিরভাগ ক্ষেত্রে, সঠিক ডায়াগনস্টিক পদ্ধতি এবং সময়মত শুরু করা পর্যাপ্ত চিকিত্সা একজন মানুষের নিষিক্ত করার ক্ষমতা পুনরুদ্ধার করতে সহায়তা করে, তবে কখনও কখনও, দুর্ভাগ্যবশত, তার শরীরের পরিবর্তনগুলি অপরিবর্তনীয় এবং জেনারেটিভ ফাংশন পুনরুদ্ধার করা সম্ভব হয় না।
কোন ডাক্তারের সাথে যোগাযোগ করতে হবে
একজন এন্ড্রোলজিস্ট পুরুষ বন্ধ্যাত্বের চিকিৎসা নিয়ে কাজ করেন। রোগীকে একজন ইউরোলজিস্টের সাথেও পরামর্শ করতে হবে। এন্ডোক্রাইন গ্রন্থিগুলির লঙ্ঘনের ক্ষেত্রে, এন্ডোক্রিনোলজিস্ট দ্বারা চিকিত্সা নির্দেশিত হয়। যেসব ক্ষেত্রে বন্ধ্যাত্ব মস্তিষ্কের প্যাথলজির সাথে যুক্ত, একজন নিউরোলজিস্ট এবং নিউরোসার্জনকে পরীক্ষা করা উচিত।
চ্যানেল ওয়ান, এলেনা মালিশেভাকে নিয়ে অনুষ্ঠান "স্বাস্থ্যকর জীবনযাপন করুন", শিরোনাম "ঔষধ সম্পর্কে", প্রকাশের বিষয় হল "পুরুষ বন্ধ্যাত্বের চিকিত্সা" (32:20 থেকে):
ডাক্তার ইউরোলজিস্ট-এন্ড্রোলজিস্ট নিসানবায়েভ কেডি পুরুষ বন্ধ্যাত্ব সম্পর্কে কথা বলেছেন:
ডাক্তার ইউরোলজিস্ট-এন্ড্রোলজিস্ট A. V. Zhivov পুরুষ বন্ধ্যাত্বের কারণ সম্পর্কে কথা বলেছেন।
ICD-10
N46

সাধারণ জ্ঞাতব্য
- পুরুষ প্রজনন ফাংশন লঙ্ঘন, সন্তানসম্ভবা অক্ষমতা প্রকাশ. প্রায়শই, পুরুষ বন্ধ্যাত্ব যৌনাঙ্গের পূর্ববর্তী প্রদাহজনিত রোগ, সংক্রামক এবং দীর্ঘস্থায়ী রোগ এবং শরীরের উপর রাসায়নিক উপাদানগুলির এক্সপোজারের কারণে বীর্যপাতের মধ্যে শুক্রাণুতে গুণগত এবং পরিমাণগত পরিবর্তনের ফলাফল। 40-50% ক্ষেত্রে এটি একটি নিষ্ফল বিবাহের কারণ হয়। এটি একটি পারিবারিক ভাঙ্গন এবং একটি ব্যক্তিগত ট্র্যাজেডিতে পরিণত হতে পারে।
সমস্ত দম্পতির এক দশমাংশ ওষুধের সাহায্য ছাড়া সন্তান ধারণ করতে অক্ষম। একই সময়ে, মহিলাদের বন্ধ্যাত্ব 40%, এবং পুরুষ বন্ধ্যাত্ব 45%, বাকি 15% স্বামী-স্ত্রীর ইমিউনোলজিক্যাল অসামঞ্জস্য এবং বিরল ধরণের বন্ধ্যাত্বের জন্য দায়ী।

পুরুষ প্রজনন সিস্টেমের কার্যকারিতা
পুরুষ যৌন কোষ একটি শুক্রাণু কোষ, এটি পিতা সম্পর্কে জেনেটিক তথ্য ধারণ করে। জেনেটিক তথ্য শুক্রাণুর মাথায় থাকে এবং লেজের সাহায্যে শুক্রাণু ডিম্বাণু পর্যন্ত নাড়াচাড়া করার সুযোগ পায়। অণ্ডকোষে স্পার্মাটোজেনেসিস ঘটে; প্রথমত, শুক্রাণু আবর্তিত টিউবুলের মধ্য দিয়ে যায়, যা ধীরে ধীরে সরলরেখায় যায় এবং তারপর এপিডিডাইমিসে যায়। টিউবুলের মোট দৈর্ঘ্য প্রায় 500 মিটার, আবর্তিত টিউবুল বরাবর ধীর গতির কারণে, শুক্রাণু পরিপক্ক হয় এবং ডিম্বাণুকে নিষিক্ত করতে সক্ষম হয়। এপিডিডাইমিসে, স্পার্মাটোজোয়া বৃদ্ধির শেষ পর্যায় অতিক্রম করে, তারপরে তারা ভাস ডিফারেন্সের মাধ্যমে সেমিনাল ভেসিকেলগুলিতে প্রবেশ করে, যেখানে তারা জমা হয় এবং এপিথেলিয়াল স্রাবের সাথে মিশে যায়, যা শুক্রাণুর জন্য পুষ্টি ধারণ করে। সেমিনাল ভেসিকেল থেকে সেমিনাল ফ্লুইড নির্গত হয় বীর্যপাতের সময়, প্রোস্টেট গ্রন্থির নিঃসরণে মিশে যায়, ফলে সৃষ্ট তরলকে বীর্য বলে।
পূর্বোক্ত থেকে, এটি স্পষ্ট হয়ে যায় যে পুরুষ বন্ধ্যাত্বের প্রধান কারণগুলি হয় খালের বাধা, যেখানে বাধার কারণে মূত্রনালী থেকে শুক্রাণু নির্গত হতে পারে না, বা যেকোন পর্যায়ে সিক্রেটরি ফাংশন লঙ্ঘন হতে পারে।
পুরুষ বন্ধ্যাত্বের সিক্রেটরি ফর্ম
পুরুষ বন্ধ্যাত্বের গোপনীয় ফর্মের সাথে, অন্ডকোষগুলি প্রয়োজনীয় পরিমাণে শুক্রাণু তৈরি করে না, যার ফলস্বরূপ ডিমের নিষিক্তকরণ অসম্ভব। এই ধরনের বন্ধ্যাত্বের কথাও বলা হয় যখন স্পার্মাটোজোয়াদের গতিশীলতা ব্যাহত হয় বা কাঠামোগত ত্রুটি থাকে।
গোপনীয় পুরুষ বন্ধ্যাত্বের একটি সাধারণ কারণ হল টেস্টিকুলার ভেরিকোজ ভেইন (ভেরিকোসেল)। প্রসারিত শিরাগুলির মাধ্যমে শিরাস্থ রক্তের বহিঃপ্রবাহ কঠিন, তাই ভিড় হয়, রক্ত সরবরাহ ব্যাহত হয় এবং টেস্টিকুলার ফাংশন বাধাগ্রস্ত হয়। প্রধান ভ্যারিকোসেলে, বাম অণ্ডকোষ প্রভাবিত হয়, তবে সময়ের সাথে সাথে, প্রক্রিয়াটি দ্বিতীয় সুস্থ অণ্ডকোষেও চলে যায়। ফলস্বরূপ, উভয় অণ্ডকোষের কার্যকারিতা উল্লেখযোগ্যভাবে বাধাগ্রস্ত হয়, শুক্রাণু উত্পাদন হ্রাস পায় এবং পুরুষ বন্ধ্যাত্বের একটি গোপনীয় রূপ বিকাশ লাভ করে।
যেহেতু এই স্পার্মোগ্রামগুলি দুর্বল, প্রয়োজনে, নিষিক্ত হওয়ার সম্ভাবনার একটি উদ্দেশ্যমূলক মূল্যায়ন পাওয়ার জন্য পরীক্ষার পুনরাবৃত্তি করা হয়।
পুরুষ বন্ধ্যাত্বের চিকিৎসা
দাতার শুক্রাণুর সাথে গর্ভধারণ পুরুষ বন্ধ্যাত্বের জন্য ব্যবহৃত হয় যা অ্যাস্পার্মিয়া, অ্যাজোস্পার্মিয়া, গ্রেড III অলিগোস্পার্মিয়া এবং স্পার্মাটোজেনেসিসের অন্যান্য গুরুতর ব্যাধিগুলির কারণে হয়। যদি পত্নীর এমন রোগ থাকে যার জন্য সন্তানের জন্মের পরামর্শ দেওয়া হয় না, যেমন জেনেটিক রোগ, গুরুতর জন্মগত ত্রুটিযুক্ত শিশুদের জন্ম, বা Rh ফ্যাক্টরের জন্য স্বামী / স্ত্রীর অসঙ্গতির কারণে গুরুতর হেমোলাইটিক রোগের লক্ষণ সহ শিশুদের মৃতপ্রসব। .
শুক্রাণুর কর্মক্ষমতা উন্নত করার জন্য, বীর্যপাতকে ভগ্নাংশে ভাগ করা হয়, পরিস্রাবণের মাধ্যমে মোবাইল ফর্মগুলিকে আলাদা করে, ক্রায়োপ্রিজারড শুক্রাণুর বিভিন্ন অংশ ব্যবহার করে। পুরুষ বন্ধ্যাত্বের চিকিৎসা করানো পুরুষের শুক্রাণুর সংখ্যা উন্নত করতে, এতে অ্যাগ্রিনিন, ক্যাফিন এবং প্রোস্টাগ্ল্যান্ডিন যোগ করা হয়।
দেশীয় শুক্রাণুর প্রবর্তনের কার্যকারিতা ক্রায়োপ্রিজার্ভড শুক্রাণুর সাথে গর্ভধারণের তুলনায় কয়েকগুণ বেশি, কিন্তু যখন ক্রায়োপ্রিজারড শুক্রাণু ব্যবহার করা হয়, তখন এর অ্যান্টিজেনিক বৈশিষ্ট্য হ্রাস পায়, যা দম্পতিদের মধ্যে মহিলা বা পুরুষ বন্ধ্যাত্বের চিকিৎসায় ব্যবহৃত হয় যেখানে মহিলাদের অ্যান্টিস্পার্ম থাকে। অ্যান্টিবডি এই ক্ষেত্রে, প্রত্যাশিত ডিম্বস্ফোটনের তারিখের একদিন পরে শুক্রাণুটি সার্ভিকাল খালে বা অন্তঃসত্ত্বাতে ইনজেকশন দেওয়া হয়।
পুরুষ বন্ধ্যাত্বের জন্য হরমোন থেরাপি
পুরুষ বন্ধ্যাত্বের হরমোনাল থেরাপি স্পার্মটোজেনেসিসের বিভিন্ন ব্যাধিগুলির জন্য নির্দেশিত হয়, প্রধানত শুক্রাণুর গতিশীলতা লঙ্ঘন করে, অন্তর্নিহিত রোগের সংশোধনের পরে উদ্দীপনা হিসাবে এবং কম প্রায়ই প্রধান চিকিত্সা হিসাবে।
পুরুষ বন্ধ্যাত্বের চিকিত্সার জন্য হরমোন প্রতিস্থাপন থেরাপি হাইপোগোনাডিজম, শুক্রাণুর গতিশীলতার ইডিওপ্যাথিক ব্যাধি (প্যাথোজোস্পার্মিয়া) এবং হাইপোঅ্যান্ড্রোজেনিজমের জন্য নির্দেশিত হয়। পুরুষ বন্ধ্যাত্বের চিকিত্সার ব্লকিং পদ্ধতির সাহায্যে, একজন মানুষ কয়েক মাস ধরে শুক্রাণুজেনেসিসকে দমন করে এমন ওষুধ গ্রহণ করে, প্রত্যাহারের পরে, শুক্রাণুর গুণগত এবং পরিমাণগত বৈশিষ্ট্যগুলি উন্নত হয়। যদিও পুরুষ বন্ধ্যাত্বের চিকিৎসার জন্য এই উর্বরতা বিরোধী পদ্ধতি খুব কমই ব্যবহৃত হয়।
পুরুষ বন্ধ্যাত্বের জন্য উদ্দীপক হরমোন থেরাপি হরমোনগুলির ছোট ডোজ প্রবর্তনের উপর ভিত্তি করে যা বিপাকীয় এবং অন্যান্য প্রক্রিয়াগুলিতে উপকারী প্রভাব ফেলে, তবে হাইপোথ্যালামিক-পিটুইটারি সিস্টেমকে প্রভাবিত করে না। হরমোনের সাহায্যে পুরুষ বন্ধ্যাত্বের চিকিত্সা দীর্ঘমেয়াদী, কমপক্ষে 9 মাস, প্রতি 3 মাসে অন্তত একবার থেরাপির কার্যকারিতা নিরীক্ষণের সাথে। ডোজ এবং ওষুধের পছন্দ এবং পদ্ধতিগুলি প্যাথলজির ধরণের উপর নির্ভর করে এবং পৃথকভাবে নির্ধারিত হয়। 5 মিলিয়ন / মিলি এর কম শুক্রাণুর ঘনত্বের সাথে, যদি শুক্রাণুর গতিশীল ফর্ম 20% এর কম হয়, পুরুষ বন্ধ্যাত্বের জন্য হরমোন থেরাপি অপ্রত্যাশিত।
পুরুষ বন্ধ্যাত্বের অস্ত্রোপচার চিকিত্সা
ভ্যারিকোসেল দ্বারা সৃষ্ট পুরুষ বন্ধ্যাত্বের সাথে, অণ্ডকোষ থেকে শিরাস্থ রক্তের বহিঃপ্রবাহ অস্ত্রোপচারের মাধ্যমে উন্নত হয়। ফলস্বরূপ, ভিড় অদৃশ্য হয়ে যায়, বিপাক স্বাভাবিক হয় এবং শুক্রাণুজনিত পুনরুদ্ধার হয়। টেস্টিকুলার শিরাগুলি হয় বন্ধনযুক্ত, স্ক্লেরোজযুক্ত বা বন্ধনযুক্ত। একতরফা ভেরিকোসেলের জন্য অস্ত্রোপচারের পূর্বাভাস অনুকূল, যদি প্রক্রিয়াটি দ্বিপাক্ষিক হয়, তবে পুরুষ বন্ধ্যাত্বের জন্য অতিরিক্ত ড্রাগ থেরাপি কখনও কখনও প্রয়োজন হয়।
ক্রিপ্টরকিডিজমের সাথে, অণ্ডকোষকে অণ্ডকোষে নামানোর জন্য অস্ত্রোপচার করা হয় অল্প বয়সে, তবে কলম্যান সিন্ড্রোম এবং অন্যান্য জন্মগত প্যাথলজিগুলিকে বাদ দিতে হবে। অর্কিডোপেক্সি অপারেশন যত আগে করা হবে, স্পার্মাটোজেনিক এপিথেলিয়ামের কম অপরিবর্তনীয় পরিবর্তন এবং প্রাপ্তবয়স্ক অবস্থায় পুরুষ বন্ধ্যাত্বের চিকিত্সার প্রয়োজন হওয়ার সম্ভাবনা তত কম। তিন বছর বয়সে পৌঁছানোর পর যদি অণ্ডকোষ নামিয়ে আনা হয়, তাহলে চিকিৎসা ভালো ফল দেয় না এবং অনেক পুরুষকে পরবর্তীতে পুরুষ বন্ধ্যাত্বের চিকিৎসা নিতে হয়। গোনাডোট্রপিক হরমোন দিয়ে ক্রিপ্টরকিডিজমের চিকিত্সা অকার্যকর।
ইনগুইনাল-স্ক্রোটাল হার্নিয়াসের অস্ত্রোপচারের চিকিত্সায়, স্পার্মাটিক কর্ডে আঘাতের ঝুঁকি হ্রাস করা গুরুত্বপূর্ণ, যদি অপারেশন সফল হয়, তবে সাধারণত পুরুষ বন্ধ্যাত্বের আরও চিকিত্সার প্রয়োজন হয় না, যেহেতু প্রজনন কার্য সম্পূর্ণরূপে পুনরুদ্ধার করা হয়। যদি মূত্রনালীতে জন্মগত অসামঞ্জস্যতা থাকে, তাহলে বীর্যপাতের সময় জরায়ুমুখে শুক্রাণু পড়ার জন্য মাথায় একটি বাহ্যিক খোলার গঠনের সাথে খালটি পুনরুদ্ধার করার জন্য একটি প্লাস্টিক সার্জারি যথেষ্ট। যদি মূত্রনালী সংকীর্ণ করার একটি ক্ষেত্র থাকে, তবে পুরুষ বন্ধ্যাত্বের অস্ত্রোপচারের চিকিত্সা এন্ডোস্কোপিক সার্জারি ব্যবহার করে অ্যানাস্টোমোসেস আরোপ করা হয়। ভ্যাস ডিফারেন্সের অপারেশনগুলি বাধামূলক অ্যাজোস্পার্মিয়ার জন্য ব্যবহৃত হয়, অতিরিক্তভাবে বাধার কারণ (সিস্ট, প্রদাহজনক বাধার ক্ষেত্র, ইত্যাদি) দূর করে।
মহিলা বা পুরুষ বন্ধ্যাত্বের চিকিত্সার সময় একজন সাইকোথেরাপিস্টের সাথে যৌথ পরিদর্শন গর্ভধারণের জন্য একটি অনুকূল পরিবেশ তৈরি করবে। যেহেতু অনেক দম্পতি, সন্তান ধারণের সাময়িক অসম্ভাব্যতার খবরের পরে, তিরস্কার, যৌন মিলনের সময় কোমলতা হারানো এবং হীনমন্যতার বোধের উপর ভিত্তি করে একটি সংকট দেখা দেয়। সাইকোথেরাপিস্ট এবং মনোবিজ্ঞানীদের সাথে কথোপকথন পরিবারে স্বাভাবিক সম্পর্ক বজায় রাখতে এবং এই পরিস্থিতি থেকে বেরিয়ে আসার উপায় খুঁজে পেতে সহায়তা করবে, উদাহরণস্বরূপ, একটি শিশুকে দত্তক নেওয়া বা গর্ভধারণের জন্য দাতা উপাদান ব্যবহার করা। এটা বোঝা গুরুত্বপূর্ণ যে একজন বাবা হওয়ার সুযোগ একটি সন্তানকে বড় করার সুযোগ, এবং তার জৈবিক পিতামাতা হওয়ার জন্য নয়। এবং যদি কোনও কারণে কোনও পুরুষ, পুরুষ বন্ধ্যাত্বের চিকিত্সার পরেও, জৈবিক পিতা হতে না পারেন, এর অর্থ এই নয় যে তিনি নিকৃষ্ট। একজন মনোবিজ্ঞানী অতিরিক্ত অসুবিধা (বিষণ্নতা, মদ্যপান, বিবাহবিচ্ছেদ) ছাড়াই এই সংকট কাটিয়ে উঠতে সাহায্য করবে, কারণ প্রায়শই, একটি সন্তানের গর্ভধারণের অক্ষমতার জন্য পদত্যাগ করে এবং একটি পূর্ণাঙ্গ পরিবার তৈরি করার জন্য বিকল্প পদ্ধতি ব্যবহার করে, একটি সুস্থ এবং দীর্ঘ প্রতীক্ষিত শিশু। জন্ম
ডব্লিউএইচওর সংজ্ঞা অনুসারে, গর্ভনিরোধ ছাড়া নিয়মিত মিলনের 12 মাসের মধ্যে গর্ভধারণ না হলে একজন দম্পতিকে বন্ধ্যা বলে মনে করা হয়। 40% ক্ষেত্রে, একজন পুরুষ বন্ধ্যা, 45% - একজন মহিলা এবং অবশিষ্ট শতাংশ দম্পতির ইমিউনোলজিকাল অসঙ্গতিকে বোঝায়।
দুর্ভাগ্যবশত, বন্ধ্যাত্ব বিবাহ একটি আন্তর্জাতিক চিকিৎসা ও সামাজিক সমস্যা যা কেবল গতি পাচ্ছে। মার্কিন যুক্তরাষ্ট্রে, সাম্প্রতিক বছরগুলিতে জন্মের হার 33.3% থেকে 12.3% কমেছে এবং এই পরিসংখ্যানগুলি সমস্যাটিকে রাজ্য স্তরে নিয়ে এসেছে৷
পূর্বে, বন্ধ্যাত্ব বিবাহের কারণ প্রায়শই একজন মহিলাকে বিবেচনা করা হত, কিন্তু আজ পুরুষ এবং মহিলা বন্ধ্যাত্বের শতাংশ সমান হয়ে গেছে। আন্তর্জাতিক গবেষণায় দেখা যাচ্ছে গত কয়েক দশকে পুরুষের উর্বরতা একটি স্পষ্ট হ্রাস।
আমাদের দেশে চিকিৎসা সাক্ষরতার স্তর দুঃখজনকভাবে কম, তাই, নিষ্ফল বিবাহের প্রথম সন্দেহে, বেশিরভাগ মহিলারাই বিশেষজ্ঞের কাছে যান। প্রায়শই, তাদের অংশীদাররা এমন চিন্তাও করতে দেয় না যে তারা বন্ধ্যাত্বের কারণ হতে পারে এবং যত তাড়াতাড়ি আপনি একজন ডাক্তারকে দেখতে পাবেন, চিকিত্সা তত বেশি সফল হবে।
প্রশ্নের উত্তর: "কিভাবে পুরুষ বন্ধ্যাত্ব নিরাময় করা যায়" কারণ খুঁজে বের করতে হবে। প্রাথমিকভাবে, পুরুষ বন্ধ্যাত্বের চিকিত্সার লক্ষ্য স্পার্মাটোজেনেসিস পুনরুদ্ধার করা এবং এর জন্য এটিকে বাধা দেয় এমন কারণগুলি সনাক্ত করা প্রয়োজন।
স্পার্মাটোজেনেসিস প্রতিরোধের সবচেয়ে সাধারণ কারণ হল একটি যৌন সংক্রমণ, যা উভয় অংশীদারদের দ্বারা চিকিত্সা করা উচিত। পরবর্তী সবচেয়ে সাধারণ ফ্যাক্টরটিকে বলা যেতে পারে প্রোস্টাটাইটিস, যা অল্প বয়সী হয়ে উঠছে এবং এমনকি 30 বছর বয়সেও পুরুষদের মধ্যে ঘটে। কিছু ক্ষেত্রে, পুরুষ বন্ধ্যাত্বের অস্ত্রোপচারের চিকিত্সার প্রয়োজন হয়, উদাহরণস্বরূপ, একটি varicocele সঙ্গে, রক্ত প্রবাহ পুনরুদ্ধার করার জন্য testicular শিরা সরানো হয়।
স্পার্মাটোজেনেসিস পুনরুদ্ধার করার পরে, শুক্রাণুর কার্যকলাপ স্বাভাবিক করা প্রয়োজন। এর জন্য, উদ্দীপক ওষুধের একটি কোর্স নির্ধারিত হয়, যার মধ্যে নির্বাচিত হয়:

- ভিটামিনের একটি নির্দিষ্ট সেট;
- phytopreparations;
- gonadotropin প্রস্তুতি;
- টেস্টোস্টেরন প্রস্তুতি;
- অ্যান্টিস্ট্রোজেন
পুরুষ বন্ধ্যাত্বের চিকিৎসার জন্য একটি স্কিম তৈরি করা সর্বদা একচেটিয়াভাবে স্বতন্ত্র, এবং এটি অনেকগুলি কারণ বিবেচনায় নেওয়ার উপর ভিত্তি করে।
মস্কোতে পুরুষ বন্ধ্যাত্বের চিকিৎসা
সমস্যার জরুরীতার পরিপ্রেক্ষিতে, অনেক মস্কো ক্লিনিক পুরুষ বন্ধ্যাত্বের চিকিৎসা কিভাবে জানার দাবি করে। দুর্ভাগ্যবশত, অনেক ক্ষেত্রে এই ধরনের আত্মবিশ্বাস ভিত্তিহীন। এটি স্পষ্টভাবে বোঝা উচিত যে চিকিত্সার সাফল্য অনেক কারণের উপর নির্ভর করে:
- স্পার্মাটোজেনেসিসের প্যাথলজির তীব্রতা;
- বন্ধ্যাত্বের সময়কাল;
- পুরুষ বন্ধ্যাত্বের ধরন;
- উভয় অংশীদারের বয়স;
- সহগামী প্যাথলজির উপস্থিতি;
- অংশীদার উর্বরতা।
ওপেন ক্লিনিকের বিশেষজ্ঞরা একটি ভিন্ন কোণ থেকে পুরুষ বন্ধ্যাত্বের চিকিত্সার দিকে যান। আমরা একটি অলৌকিক কাজ করার প্রতিশ্রুতি দিই না, তবে আমরা এই সমস্যাটি মোকাবেলা করার জন্য আমাদের যথাসাধ্য চেষ্টা করার প্রতিশ্রুতি দিই। আমাদের বিশেষজ্ঞদের দ্বারা ব্যবহৃত অনেক আধুনিক পদ্ধতি আছে। আমাদের ক্লিনিকে, মস্কোতে পুরুষ বন্ধ্যাত্বের চিকিত্সা ওষুধের সর্বশেষ অগ্রগতি ব্যবহার করে করা হয়:

এই ক্ষেত্রে, শুক্রাণু বিভিন্ন উপায়ে প্রাপ্ত করা যেতে পারে:
- এপিডিডাইমিস থেকে সক্রিয় শুক্রাণুর পারকিউটেনিয়াস অ্যাসপিরেশন দ্বারা;
- অথবা একটি বিশেষ শুক্রাণু বায়োপসি ডিভাইস ব্যবহার করে;
- বিরল ক্ষেত্রে, খোলা অ্যাক্সেস ব্যবহার করা হয়।
আধুনিক কৌশলগুলির জন্য ধন্যবাদ, পুরুষ বন্ধ্যাত্ব সফলভাবে চিকিত্সা করা যেতে পারে। সমস্যার গুরুতরতা সত্ত্বেও, আমাদের বিশেষজ্ঞরা ভাল ফলাফল অর্জন করতে পরিচালনা করেন। যাইহোক, এই নাজুক সমস্যার চিকিৎসায় রোগীদের নিজের ভূমিকাকেও অবমূল্যায়ন করা যায় না। যত তাড়াতাড়ি আপনি সমস্যাটি চিনবেন এবং সাহায্য চাইতে পারবেন, ফলাফল তত বেশি কার্যকর হবে।
চিকিৎসা করা বা না করা— এটাই প্রশ্ন।
আধুনিক এন্ড্রোলজিস্টরা পুরুষ বন্ধ্যাত্বের চিকিত্সার জন্য প্রয়োজনীয় কিনা সেই প্রশ্নের মুখোমুখি হন না। দুর্ভাগ্যবশত, এই সমস্যাটি আন্তর্জাতিক অনুশীলনে তীব্র, এবং অনেক দম্পতি একটি সন্তানের স্বপ্ন দেখে। ওষুধের সম্ভাবনা এতটাই বিস্তৃত হয়েছে যে বেশিরভাগ ক্ষেত্রেই যে সমস্যাটি দেখা দিয়েছে তা সফলভাবে মোকাবেলা করা সম্ভব।
বন্ধ্যা দম্পতিদের বছরের পর বছর ধরে চিকিত্সা করা যেতে পারে এবং বেশিরভাগ মহিলাদের পরীক্ষা করা হয়। আসল বিষয়টি হ'ল পুরুষদের পক্ষে কোনও ধরণের স্বাস্থ্য সমস্যা রয়েছে তা স্বীকার করা সিদ্ধান্ত নেওয়া অনেক কঠিন। তবে সঠিক সিদ্ধান্ত হলো বন্ধ্যা দম্পতির যুগপৎ পরীক্ষা ও চিকিৎসা।
অতএব, যত তাড়াতাড়ি প্রশ্ন উঠেছে: "পুরুষ বন্ধ্যাত্ব: কি করতে হবে?" অবিলম্বে একজন বিশেষজ্ঞের সাথে যোগাযোগ করা প্রয়োজন যিনি পুরুষ বন্ধ্যাত্বের ধরণ সনাক্ত করবেন, চিকিত্সার পরামর্শ দেবেন এবং কিছু ক্ষেত্রে অস্ত্রোপচারের প্রয়োজন হতে পারে। এন্ড্রোলজিস্ট, রিপ্রোডাক্টোলজিস্টরা অনেক কিছু করতে পারেন, কিন্তু আপনি তখনই সাহায্য করতে পারেন যখন আপনি এটি প্রথম স্থানে চান।
ওপেন ক্লিনিকের বিশেষজ্ঞরা মনে করিয়ে দেন যে এই সূক্ষ্ম সমস্যার সমাধানের জন্য শুধুমাত্র পেশাদারদের বিশ্বাস করা উচিত। দুর্ভাগ্যবশত, এমনকি আদর্শ শারীরিক সূচক সহ, গর্ভাবস্থা ঘটতে পারে না। এবং আমাদের ক্লিনিক বিভিন্ন বিশেষত্বের বিশেষজ্ঞদের অংশগ্রহণের সাথে একটি সমন্বিত পদ্ধতির অনুশীলন করে: এন্ড্রোলজিস্ট, গাইনোকোলজিস্ট, প্রজনন বিশেষজ্ঞ, মনোবিজ্ঞানী, ভ্রূণ বিশেষজ্ঞ এবং এমনকি জেনেটিকস। আমাদের ক্লিনিকের সমস্ত সংস্থান ফলাফল অর্জন এবং আমাদের রোগীদের মানসিক স্বাচ্ছন্দ্য বজায় রাখার লক্ষ্যে।

পুরুষ বন্ধ্যাত্বের কারণ হতে পারে এমন অসংখ্য কারণ রয়েছে। এন্ড্রোলজিস্টের অনুশীলনে সবচেয়ে সাধারণ কারণ হল ক্ল্যামাইডিয়া, ইউরিয়াপ্লাজমা দ্বারা সৃষ্ট যৌন সংক্রমণ।
পরবর্তী সবচেয়ে সাধারণ কারণ হল varicocele, যা 10-15% ক্ষেত্রে পুরুষ প্রজনন কার্যের লঙ্ঘন ঘটায়। সাক্ষাত্কারের সময়, জেনেটিক বৈশিষ্ট্য, পেশাগত বিপদ এবং সেইসাথে খারাপ অভ্যাসের উপস্থিতি বিবেচনা করা গুরুত্বপূর্ণ। শৈশবকালের সংক্রামক রোগগুলি অ্যানামেনেসিসে উপস্থিত রয়েছে তা খুঁজে বের করা খুবই গুরুত্বপূর্ণ।