اليوم، أصبح تشخيص "تآكل عنق الرحم" شائعًا جدًا لدى كل امرأة ثالثة تقريبًا. يسمى التآكل بالعيوب الموجودة في الطبقة السطحية من الخلايا التي تغطي عنق الرحم. هناك نوعان من أشكاله: الصواب والخطأ (التآكل الزائف).
التآكل: أشكاله وعلاماته وأسباب حدوثه
الشكل الأول هو قرحة تحدث على جدران عنق الرحم بسبب تلف الخلايا الظهارية نتيجة عمل ميكانيكي، على سبيل المثال، الإجهاض الجراحي، والإدخال المؤلم للسدادة القطنية، والجماع الجنسي الخشن. في غياب الالتهابات والاضطرابات الهرمونية، يمكن أن يشفى هذا التآكل من تلقاء نفسه. لكن الشكل الثاني، وهو التآكل الكاذب، أكثر خطورة بكثير.
إنه رد فعل على تكوين عيوب عنق الرحم. في مكانها، يبدأ الغشاء المخاطي في النمو، وتتشكل منطقة ملتهبة كبيرة. وينبغي معالجة هذا التآكل لمنع نموه. بعد كل شيء، تعتبر أماكن الضرر بيئة مواتية للغاية لأنواع مختلفة من العدوى.
يكمن غدر هذا المرض في أنه لا يظهر عمليا بأي شكل من الأشكال، خاصة في المراحل المبكرة. في بعض الأحيان قد يكون هناك نزول دم بعد الجماع أو بدون سبب في منتصف الدورة. وكقاعدة عامة، لا تنتبه النساء لذلك، ولا يتعلمن عن وجود التآكل إلا في موعد محدد مع طبيب أمراض النساء. ومع ذلك، فإن غياب الأعراض لا يعني أنه يستحق ترك هذه الحقيقة دون مراقبة وتأجيل العلاج. تقوم العديد من النساء اللاتي لا يولدن بذلك، لأن هناك رأي مفاده أن الكي يمكن أن يؤدي إلى مضاعفات أثناء الولادة. دعونا نرى مدى صحة هذا.

حرق أو الانتظار
ويعتقد أن النساء عديمات الولادة ممنوعات من كي التآكل. والسبب في هذا المنع هو أنه بعد إجراء الكي تبقى ندبة تمنع فتح عنق الرحم أثناء الولادة، ونتيجة لذلك يبدأ في التمدد والتمزق بشكل سيء. لذلك يجب استبعاد جميع طرق علاج التآكل عند النساء عديمات الولادة، والتي قد تكون عواقبها:
- تشكيل ندبة
- أضرار جسيمة للأنسجة الرخوة.
- الفتح التلقائي لعنق الرحم، والذي يهدد بالإجهاض أثناء الحمل.
حتى وقت قريب، كانت الطريقة الأكثر شيوعا لعلاج التآكل هي الكي بالكهرباء، مما أدى إلى كل العواقب المذكورة أعلاه. ولهذا السبب لا ينطبق على النساء عديمات الولادة. لكن هذا لا يعني أنهم لا يحتاجون إلى علاج التآكل على الإطلاق، لأن تأجيل العلاج يمكن أن يؤدي إلى مضاعفات خطيرة. نحن نتحدث عن التنكس الخبيث لخلايا المنطقة المتضررة.
الكي بالمعنى التقليدي، بطبيعة الحال، غير مرغوب فيه لعنق الرحم لدى امرأة لا تلد. ومع ذلك، هناك اليوم طرق مختلفة لمكافحة التآكل ومناسبة للجميع، بما في ذلك أولئك الذين لم يصبحوا أماً بعد.

علاجات لطيفة
يتم علاج تآكل عنق الرحم لدى النساء والفتيات اللاتي لا يعانين من الولادة إلا بطرق لطيفة، وبعد ذلك لا تتشكل الندبات والالتصاقات. حتى الآن، هناك العديد من هذه الأساليب. أيهما يجب استخدامه، يقرر الطبيب بشكل فردي لكل مريض.
- العلاج الطبي. هذه الطريقة مناسبة للتآكل غير المبدئي المصحوب بعمليات التهابية. يتم تنفيذ هذا العلاج على الفور لكلا الشريكين الجنسيين. في هذه الحالة، طوال مدة العلاج، يجب عليك رفض الجماع أو التأكد من استخدام الواقي الذكري.
- جراحة التجميد أو التجميد. يتكون العلاج من تطبيق النيتروجين السائل على المنطقة المصابة. ونتيجة لذلك، تتجمد الخلايا التالفة وتموت. وفي هذه الحالة، لا تتأثر الخلايا السليمة. الإجراء غير مؤلم ولا يسبب نزيف بعد الإجراء. لا توجد ندوب على عنق الرحم، فهو غير مشوه.
- العلاج بالليزر. جوهر الطريقة هو التأثير المباشر لشعاع الليزر على الأنسجة المصابة. يخترق شعاع الليزر إلى العمق المطلوب ويدمر الخلايا المصابة، دون التأثير على الأنسجة السليمة المجاورة. يتم تخمير الأوعية على الفور، فيحدث شفاء سريع، ولا يبقى أي أثر في مكان الجرح. الطريقة فعالة وآمنة للغاية.
- الكي بواسطة موجات الراديو. ويتم ذلك باستخدام جهاز Surgitron. هذا الإجراء غير مؤلم، ولكن قد يحدث نزيف لعدة أيام بعده. يجب عليك الامتناع عن ممارسة الجنس لمدة 2-3 أسابيع. وبعد 4-5 أسابيع، قم بزيارة طبيب أمراض النساء لإجراء فحص المتابعة.
- حرق بالمخدرات. من الممكن التأثير على المناطق المصابة وتدمير الخلايا المريضة بمساعدة أدوية مثل Solkovagin و Vagotil. الدواء الأول يسمح لك بالتعامل مع التآكل في إجراء واحد. في الحالة الثانية، قد تكون هناك حاجة إلى عدة إجراءات.
تهدف كل طريقة إلى تدمير الخلايا المصابة، ولكن، على عكس التخثير الكهربي، لا تؤدي الطرق المذكورة أعلاه إلى عواقب غير مرغوب فيها بالنسبة للنساء اللاتي لم ينجبن بعد الحمل والولادة. في كثير من الأحيان، يتم ملاحظة التآكل البسيط في المرحلة الأولية فقط من قبل طبيب أمراض النساء قبل وصف العلاج.
يجب أن نتذكر أنه لا توجد طرق عالمية لعلاج التآكل، وخاصة في النساء عديمات الولادة. يمكن للطبيب فقط تقييم طبيعته ووصف العلاج الأنسب مع الحد الأدنى من العواقب على المريض.
وعلى أية حال، لا يمكنك ترك حالة عنق الرحم دون مراقبة، دع المرض يأخذ مجراه. بمرور الوقت، يتطور ويمكن أن يؤدي إلى عواقب خطيرة غير مرغوب فيها. لذلك، يجب عليك زيارة طبيب أمراض النساء بانتظام لإجراء فحص روتيني، حتى لو لم يزعجك أي شيء.
يربط عنق الرحم الأعضاء التناسلية الداخلية بالقناة المهبلية. يمكن أن يؤدي تلف ظهارة منطقة المهبل إلى العقم، ويؤدي انحطاط الخلايا الظهارية إلى ظهور ورم خبيث في الرحم. في كثير من الأحيان لا تعرف المرأة حتى عن وجود علم الأمراض. قد تكون أعراض الأمراض المصاحبة التي تسببت في تلف الظهارة مزعجة. عند فحص الأمراض أو أثناء الفحص الوقائي، يكتشف طبيب أمراض النساء التآكل. مطلوب اختيار طريقة العلاج المناسبة.
محتوى:
ما هو تآكل عنق الرحم
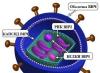
السطح الداخلي للرقبة مغطى بغشاء مخاطي. علاوة على ذلك، يختلف تكوين الظهارة في منطقة قناة عنق الرحم نفسها وجزءها الخارجي الذي يمتد إلى المهبل. خلايا الظهارة الداخلية أسطوانية الشكل، وفي الجزء الخارجي تكون مسطحة. يتشكل التآكل عندما تظهر شقوق على الجزء المهبلي من القناة، حيث تدخل الظهارة الأسطوانية من المنطقة المجاورة. ومع نموه، فإنه يضيق بل ويسد فتحة عنق الرحم، مما يؤدي إلى العقم. من الممكن أيضًا حدوث تنكس سرطاني للخلايا.
غالبًا ما يتم الخلط بين التآكل وانتباذ عنق الرحم. الانتباذ هو حركة غير خطرة لجزء صغير من الظهارة الأسطوانية إلى المنطقة الحرشفية. في الوقت نفسه، عند تقاطع طبقتين حول الخروج من القناة، يتم تشكيل شريط وردي مشرق، وهو أمر سهل الخلط بينه وبين التآكل. يسمى الانتباذ بالتآكل الزائف.
هل من الضروري علاج التآكل عند النساء عديمات الولادة؟
غالبًا ما يظهر الانتباذ عند الشابات عديمات الولادة. يبدو نتيجة الاضطرابات الهرمونية والعمليات الالتهابية. بعد القضاء على الالتهاب وإنشاء خلفية هرمونية، يمكن لمثل هذا الانتهاك أن يمر من تلقاء نفسه، ويتم استعادة الحالة الطبيعية للظهارة.
علاج النساء، وخاصة عديمات الولادة، من تآكل عنق الرحم ليس مطلوبًا إذا لم يكن منزعجات من أي أعراض مؤلمة. يوصى فقط بإجراء فحوصات نسائية منتظمة لمنع المضاعفات. العلاج إلزامي في الحالات التالية:
- بالتزامن مع الانتباذ، تعاني المرأة من مرض التهابي مزمن يصعب علاجه.
- امرأة مصابة بفيروس الورم الحليمي أو عدوى أخرى، وهناك شكاوى من إفرازات دموية غير عادية من الجهاز التناسلي، وألم في أسفل البطن، في أسفل الظهر.
- إذا ظهر إفرازات مخاطية وفيرة، فهناك كيسات.
- في وجود خلل التنسج عنق الرحم. يحدث خلل التنسج بسبب حقيقة أن الجزء الداخلي من قناة عنق الرحم يتحول إلى الخارج. تحدث هذه الحالة غالبًا عند الأطفال حديثي الولادة، ولكنها تختفي من تلقاء نفسها عند البلوغ. إذا لم يختف خلل التنسج، فإن الظهارة الأسطوانية تبقى بالخارج، ويمكن أن تتحول إلى سرطان. في هذه الحالة، يتطلب علم الأمراض علاجًا إلزاميًا، بغض النظر عما إذا كانت المرأة ستلد في المستقبل أم لا.
تحذير:من الصعب التمييز بين الورم الخبيث في منطقة الرحم المهبلية في المرحلة الأولية في المظهر من التآكل، وبالتالي فإن الفحص النسائي المنتظم لا يكفي لإنشاء تشخيص دقيق، مطلوب التنظير المهبلي.
فيديو: أسباب تآكل عنق الرحم وضرورة العلاج
تشخيص التآكل
تم اكتشاف التآكل أثناء فحص أمراض النساء باستخدام المرايا. تتميز منطقة التآكل بلون أكثر إشراقًا وبنية حبيبية للظهارة. لإجراء دراسة تفصيلية للتغيرات وتحديد طبيعتها الحميدة أو الخبيثة، يتم استخدام طريقة التنظير المهبلي. يساعد منظار المهبل على فحص المنطقة المصابة بالتكبير البصري والإضاءة. يتيح لك ذلك التمييز بين التآكل الحقيقي والانتباذ لاكتشاف التغيرات المميزة للورم السرطاني. في الوقت نفسه، يمكن أخذ خزعة من المنطقة المشبوهة (يتم قطع قطعة من الأنسجة لهذا الغرض). يتم أيضًا أخذ مسحة للكشف عن العدوى ودراسة البكتيريا.
يتم إجراء الفحص الخلوي للمنطقة المصابة. للقيام بذلك، باستخدام ملعقة وفرشاة، يتم إجراء كشط من سطح الرقبة (الإجراء غير مؤلم). ثم يتم فحص المادة تحت المجهر. يتم فحص تكوين وطبيعة أنسجة المنطقة المصابة. يتم أخذ مسحة عنق الرحم للكشف عن فيروس الورم الحليمي (أحد الأسباب الشائعة للسرطان).
خطورة علاج التآكل عند النساء بدون أطفال
في علاج التآكل، يتم تدمير الخلايا المتضررة. وهذا يمكن أن يؤدي أيضًا إلى تلف الأنسجة السليمة. عند إزالتها ميكانيكيا بطرق الكي المختلفة، تبقى الندوب على الرقبة، وقد يحدث اندماج جدران القناة. وهذا يؤدي إلى العقم.
بسبب التندب، تفقد الأنسجة مرونتها. أثناء الولادة، يمكن أن يسبب هذا تمزقات في عنق الرحم. يؤدي التندب إلى حقيقة أن عنق الرحم أثناء الحمل ينفتح تلقائيًا ويحدث الإجهاض. بسبب الخوف من حدوث مضاعفات أثناء الحمل والولادة، تقوم النساء المصابات بالولادة أحيانًا بتأخير علاج تآكل عنق الرحم حتى ولادة الطفل. ومع ذلك، فإن الأمر متروك للطبيب ليقرر ما يجب فعله بعد الفحص.
يتم علاج التآكل بطريقتين: الكي والتثبيت الكيميائي. للكي تستخدم:
- النيتروجين السائل (التحلل بالتبريد) ؛
- كهرباء؛
- موجات الراديو؛
- أشعة الليزر.
فيديو: ما هو الانتباذ. كيفية علاج التآكل عند النساء عديمات الولادة
ما هي الطرق المستخدمة لعلاج التآكل عند النساء عديمات الولادة؟
غالبًا ما يتم علاج تآكل عنق الرحم عند النساء اللواتي لا يعانين من الولادة عن طريق التثبيت الكيميائي. تستخدم المستحضرات (Vulstimulin، Vagotil، Solkovagin) التي تحتوي على خليط من الأحماض. عند معالجة السطح المصاب، فإنها تدمر الخلايا المريضة دون الإضرار بالخلايا السليمة. بعد العلاج، يشفى الجرح بسرعة دون أن يترك ندبات.
لعلاج النساء اللاتي لا يولدن، يتم أيضًا استخدام طريقة الكي بالليزر غير التلامسي وطريقة الموجات الراديوية. ميزتها هي أن الشفاء أسرع بكثير من طرق الاتصال. الندوب لا تتشكل.
لتجديد الغشاء المخاطي أثناء التآكل عند النساء اللواتي لا يعانين من الولادة، تُستخدم أيضًا التحاميل (Depantol، Hexicon) لإدخالها في المهبل. يتم استخدام طرق أخرى للتخلص من الولادات فقط في حالة الطوارئ.
تآكل عنق الرحم هو خلل في الغشاء المخاطي يحدث لأسباب مختلفة. يظهر علم الأمراض في سن مبكرة إلى حد ما وغالبًا ما يوجد عند النساء اللاتي لا يعانين من أي ولادة. تحدث ذروة الإصابة خلال 20-30 عامًا، أي في الوقت الذي يفكر فيه الكثير من الجنس العادل بجدية في الأمومة. تعتبر أي مشكلة خلال هذه الفترة بمثابة تهديد محتمل للحمل، والتآكل ليس استثناءً. لكن هل هذه الحالة خطيرة كما يقولون؟
ترتبط مسألة المضاعفات والمخاطر المحتملة ارتباطًا مباشرًا بمشكلة علاج تآكل عنق الرحم لدى النساء اللاتي لا يعانين من الولادة. على عكس الاعتقاد السائد، من الممكن والضروري علاج الأمراض، ولكن فقط عندما تكون هناك مؤشرات حقيقية لذلك. لعلاج أمراض عنق الرحم لدى النساء اللاتي يخططن للحمل، يتم استخدام الطرق الآمنة واللطيفة فقط. بعد العلاج الجيد، من الممكن الحمل والإنجاب بنجاح والولادة بشكل مستقل في الوقت المحدد.
التآكل الذي يمكن تركه دون علاج: أسطورة أم حقيقة؟
إذا قمت بالتجول عبر العديد من منتديات الإنترنت، فيمكنك العثور على حقائق مثيرة للاهتمام للغاية حول علاج أمراض عنق الرحم. على سبيل المثال، العديد من الشابات على يقين من أن التآكل لا يحتاج إلى علاج. ويعتقد أن المرض الذي حدث قبل الولادة ليس خطيرا، وبعد ولادة الطفل يختفي من تلقاء نفسه دون تدخل طبي. هل هو حقا؟
هناك شكل واحد فقط من أشكال التآكل الذي لا يتطلب علاجًا في سن مبكرة. نحن نتحدث عن (التآكل الزائف). في هذه الحالة، تمر الظهارة الأسطوانية لقناة عنق الرحم إلى الجزء الخارجي من العضو. عند الفحص تظهر بقعة وردية اللون - تآكل. عادة ما يغطي هذا العيب فتحة قناة عنق الرحم حولها، ولكن قد يكون موجودًا على شكل بقعة صغيرة فقط على الشفة العلوية أو السفلية لعنق الرحم.

مع انتباذ (تآكل زائف) لعنق الرحم، توجد ظهارة أسطوانية في منطقة الجزء المهبلي من عنق الرحم.
يعتبر الانتباذ الذي يحدث قبل سن 25 عامًا نوعًا مختلفًا من القاعدة.هذا ليس مرضا، ولكن فقط سمة فردية للجسم. بمرور الوقت، ستنتقل الظهارة العمودية نحو قناة عنق الرحم دون أي علاج. يتم الكشف عن الأمراض في 40٪ من جميع مرضى أمراض النساء وعادة ما يتم اكتشافها عند الفحص الأول في المرايا بعد بداية النشاط الجنسي.
في مذكرة
يعد الإفراز الدموي بعد الجماع من العلامات الرئيسية للتآكل. عند ظهور مثل هذه الأعراض يجب مراجعة الطبيب.
لا يتطلب انتباذ عنق الرحم غير المعقد علاجًا. يوصى بالمراقبة المنتظمة من قبل طبيب أمراض النساء (مرة واحدة على الأقل في السنة)، والامتثال لقواعد النظافة الشخصية. يتم العلاج فقط في حالة وجود مؤشرات:
- عملية التهابية واضحة على خلفية الانتباذ.
- نزيف الاتصال المتكرر.
- مزيج من خارج الرحم والأمراض الأخرى (الطلاوة، CIN)؛
- تحديد الخلايا غير النمطية والاشتباه في الإصابة بسرطان عنق الرحم.
يختفي الانتباذ غير المعقد من تلقاء نفسه بعد 25 عامًا. في كثير من الأحيان، يختفي التآكل بعد وقت قصير من ولادة الطفل الأول بسبب التغيرات في المستويات الهرمونية.
التآكل المراد علاجه
لا يتم اكتشاف انتباذ عنق الرحم فقط عند النساء عديمات الولادة. بعد الفحص، غالبا ما يتم العثور على أمراض أخرى:
- التآكل الحقيقي هو عيب في الغشاء المخاطي بعد حرق أو إصابة أو عملية التهابية.
- الطلاوة - تقرن الطبقة المخاطية لعنق الرحم.
- خلل التنسج، أو CIN - ورم داخل الظهارة عنق الرحم.
على خلفية أي من هذه الأمراض، يمكن أن يحدث التهاب عنق الرحم الحاد أو المزمن (التهاب عنق الرحم). عند الإصابة بفيروس الورم الحليمي البشري، غالبا ما يتم الكشف عن الأورام الحليمية - تكوينات محددة على الجلد والأغشية المخاطية.

يرتبط التهاب عنق الرحم (التهاب عنق الرحم) بتنشيط الكائنات الحية الدقيقة المسببة للأمراض. وبدون العلاج المناسب، يمكن أن يؤدي إلى تلف الأنسجة العميقة وزيادة خطر تآكل عنق الرحم.
نقطة مهمة
إذا تم اكتشاف أي أمراض في عنق الرحم، فمن الضروري الخضوع لفحص للأمراض المنقولة جنسيا، بما في ذلك فيروس الورم الحليمي البشري.
تخضع جميع أمراض عنق الرحم، باستثناء الانتباذ الخلقي، للعلاج الإلزامي.إنهم لا يمرون من تلقاء أنفسهم، وحتى التغيير في الخلفية الهرمونية بعد الولادة لا يؤثر على مسارهم كثيرا. تعتبر الآفات المخاطية العميقة (خلل التنسج الثاني والثالث) من الأمراض السرطانية وتشكل تهديدًا حقيقيًا لحياة المرأة. يعتمد اختيار طريقة علاج معينة على شكل علم الأمراض.
التشخيص قبل علاج الأمراض
لا يتم علاج أمراض الجهاز التناسلي دون تشخيص أولي. تشمل الفحوصات الإلزامية ما يلي:
- فحص العدوى (بما في ذلك فيروس الورم الحليمي البشري والأمراض المنقولة جنسياً الأخرى)؛
- التنظير المهبلي.

يعد تحليل ظهارة عنق الرحم (مسحة لعلم الأورام) شرطًا أساسيًا لفحص المريضة قبل بدء العلاج.
ووفقا للمؤشرات، يتم أخذ خزعة من الغشاء المخاطي لعنق الرحم. ستعتمد التكتيكات الإضافية على النتائج التي تم الحصول عليها.
الخيارات الممكنة:
- إذا تم الكشف عن انتباذ عنق الرحم غير المعقد، فلا يتم تنفيذ العلاج، وينصح الفتاة بزيارة طبيب أمراض النساء كل 6-12 شهرا (إذا ظهرت الشكاوى، يجب عليك استشارة الطبيب في أقرب وقت ممكن)؛
- مع تطور التهاب عنق الرحم على خلفية التآكل، يشار إلى علاج العمليات الالتهابية، وبعد ذلك يتم إجراء الاختبارات مرة أخرى، ويتم تنقيح تكتيكات العلاج إذا لزم الأمر؛
- في حالة التآكل الحقيقي، يتم القضاء بالضرورة على السبب الرئيسي - التهاب عنق الرحم، وعواقب الصدمة أو الحروق؛
- إذا تم اكتشاف خلل التنسج أو الطلاوة أو الشتر الخارجي، يتم اختيار نظام العلاج الأمثل (الطرق الدوائية والمدمرة)؛
- في حالة الاشتباه في الإصابة بالسرطان، تتم إحالة المرأة للتشاور مع طبيب الأورام النسائية.(ستعتمد التكتيكات الإضافية على نتائج الاستطلاع).
الطرق الحديثة لعلاج تآكل عنق الرحم لدى النساء عديمات الولادة
يجب أن تستوفي جميع العلاجات المتطلبات التالية:
- الكفاءة: نسبة منخفضة من التكرار؛
- القدرة على التقاط المنطقة المصابة بأكملها مرة واحدة وإجراء جميع المعالجات دفعة واحدة. عمق كاف لاختراق الغشاء المخاطي.
- السلامة: انخفاض خطر حدوث مضاعفات، بما في ذلك النزيف والعدوى.
- عدم وجود ندبات على عنق الرحم بعد العملية.
- القدرة على أخذ مادة لإجراء خزعة (مهم في حالة الاشتباه في وجود ورم خبيث).
في ظل هذه الظروف، يعتبر التلاعب آمنًا ويمكن استخدامه لعلاج تآكل عنق الرحم لدى النساء اللاتي يخططن للحمل. طرق العلاج التالية تلبي جميع هذه المتطلبات:
التخثر الكيميائي
جوهر الطريقة: استخدام أدوية مختلفة للتطبيق المباشر على عنق الرحم.
طريقة فعالة لعدم الاتصال تسمح لك بالتخلص من الخلل الموجود في الغشاء المخاطي دون الإضرار بالأنسجة السليمة. لا يتطلب التخدير، ويتم إجراؤه في العيادة الخارجية. ويعتبر من أفضل الطرق لعلاج التآكل لدى النساء اللاتي يخططن للحمل.
في مذكرة
بعد التعرض لموجات الراديو، لا تبقى أي ندبات، ولا يتضرر عنق الرحم، ويمر الحمل والحمل والولادة بدون أي ملامح.

يتم إجراء تخثر الموجات الراديوية بواسطة جهاز Surgitron. أثناء الإجراء، يعمل الطبيب على التركيز على علم الأمراض باستخدام موجات الراديو عالية التردد. يوصى بهذه الطريقة للنساء اللاتي لم يولدن، لأنها لا تترك ندبات على عنق الرحم.
تخثر الليزر
جوهر الطريقة: كي التركيز المرضي باستخدام شعاع الليزر.
يتم استخدامه لعلاج التآكل، وكذلك إزالة الثآليل والخراجات وغيرها من التكوينات على عنق الرحم. يسمح لك بإزالة الأنسجة المصابة بدقة، دون لمس المناطق الصحية. يخترق لعمق 3-5 ملم، لذلك لا يستخدم للعيوب العميقة.
استئصال بلازما الأرجون
جوهر الطريقة: تأثير الأرجون على خلل الغشاء المخاطي.
إنها نسخة محسنة وغير متصلة من DEC. على عكس التخثير الكهربائي، فإنه لا يترك ندبات، ولا يثير تطور النزيف. فعال للآفات الضحلة في الغشاء المخاطي (حتى 3 مم).
في مذكرة
تشير العديد من المراجعات الإيجابية للطرق الحديثة للعلاج المدمر إلى أن التخثر بالليزر والموجات الراديوية هما خيارات العلاج المفضلة. كلا الإجراءين غير مؤلمين. يستغرق التعافي بعد التلاعب 3-4 أسابيع. تشير المراجعات إلى أن النساء يتحملن هذه الإجراءات جيدًا وفي المستقبل لا يواجهن مشاكل عند ولادة طفل.
في أمراض النساء الحديثة، لا يستخدم DEC () لعلاج تآكل عنق الرحم لدى النساء اللاتي لا يولدن.بعد هذا الإجراء، غالبًا ما تبقى ندوب خشنة، مما يتعارض مع تصور الطفل وحمله. الولادة الطبيعية بعد DEC ليست ممكنة دائمًا، مما يحد بشكل كبير من استخدام هذه الطريقة عند الفتيات الصغيرات.
فيما يتعلق بالتدمير بالتبريد، لم يتوصل أطباء أمراض النساء إلى توافق في الآراء. من الممكن استخدام النيتروجين السائل في النساء عديمات الولادة، لكن الطريقة لها حدودها. العلاج بالتبريد فعال فقط في حالة عيوب الغشاء المخاطي الضحل، وغالبًا ما يفشل الطبيب في التقاط المنطقة المصابة بأكملها. ارتفاع معدل التكرار، وفترة التعافي الطويلة، وعدم الراحة أثناء العملية وبعدها - كل هذا يجعل التدمير بالتبريد ليس الطريقة الأكثر ملاءمة للعلاج للنساء اللاتي لا يعانين من الولادة.
العلاج الطبي كبديل للكي
أطباء أمراض النساء ليسوا في عجلة من أمرهم لكي تآكل عنق الرحم لدى الشابات. عندما يسمح الوضع بذلك، يفضل الطبيب اتخاذ التكتيكات التوقعية. ولكن إذا كانت المراقبة المنتظمة كافية لحالات خارج الرحم غير المعقدة، ففي حالة الأمراض الأخرى، لا غنى عن العلاج الخاص. وبما أن معظم التآكل يحدث على خلفية الالتهاب، فقد يصف الطبيب هذه العلاجات:
- الأدوية المضادة للبكتيريا.
- عوامل مضادة للفطريات.
- الأدوية المضادة للفيروسات.
- الوسائل التي تحفز جهاز المناعة؛
- الأدوية التي تسرع تجديد الأنسجة.

في حالة التآكل الذي حدث على خلفية الالتهاب، سيصف الطبيب المعالج بالتأكيد دورة علاجية دوائية.
يتم العلاج محليًا، ويتم وصف الأدوية على شكل أقراص، ويمكن أن تستمر دورة العلاج لمدة تصل إلى 2-3 أسابيع. تأكد من استعادة البكتيريا المهبلية باستخدام البروبيوتيك. مثل هذا العلاج، كقاعدة عامة، لا يسمح بإزالة التآكل نفسه، ولكنه يجعل من الممكن التخلص من الالتهاب المصاحب، والقضاء على الأعراض غير السارة وتقليل خطر نزيف الاتصال. وفي المستقبل، قد يترك الطبيب المرأة تحت الملاحظة أو يقترح طرقًا أخرى للتأثير.
العلاج الجراحي: هل الجراحة ضرورية؟
يعد العلاج الجراحي للتآكل عند النساء اللواتي لا يعانين من الولادة نادرًا للغاية ولا يستخدم إلا لمؤشرات خاصة:
- CIN II و III مع ارتفاع خطر الانحطاط إلى السرطان.
- ورم خبيث في عنق الرحم.
- عدم القدرة على إجراء العلاج بطرق أخرى.
- تآكل في تركيبة مع تشوه ندبي في عنق الرحم.
تتم إزالة التركيز المرضي في غرفة العمليات تحت التخدير العام. يتم إجراء استئصال حلقة أو مخروطي لعنق الرحم، اعتمادًا على شكل وشدة العملية المرضية. بعد هذه العملية، يكون خطر التندب مرتفعا، مما يؤدي إلى ظهور مشاكل طبيعية أثناء الحمل والولادة.

أثناء عملية الاستئصال المخروطي، تتم إزالة الجزء المخروطي الشكل من عنق الرحم المصاب جراحيًا.
من المهم أن نفهم: ليس حجم التآكل أمرًا بالغ الأهمية عند اختيار طريقة العلاج. العيب الكبير لا يعني عملية إلزامية.تتطلب التعرية الصغيرة ولكن العميقة في بعض الأحيان تدخلاً أكثر جدية من التكوينات السطحية ذات الحجم الكبير. يتم اتخاذ القرار النهائي بعد إجراء فحص كامل للمريض، بما في ذلك الفحص الخلوي والتنظير المهبلي.
إعادة التأهيل بعد علاج تآكل عنق الرحم
لا تعتمد الصحة الإنجابية للفتاة الصغيرة التي لا تلد على مدى سرعة اكتشاف التآكل وعلاجه فقط. يتم تحديد الكثير من خلال إعادة التأهيل بعد العملية. لكي يمر شفاء الغشاء المخاطي دون مضاعفات، يجب اتباع التوصيات التالية:
- تقييد الحياة الجنسية حتى الشفاء التام للغشاء المخاطي لعنق الرحم. في المتوسط، يستمر الحظر على العلاقات الحميمة لمدة تصل إلى 4 أسابيع أو حتى الحيض التالي. سيتم تقديم التوصيات الدقيقة من قبل طبيب أمراض النساء بعد فحص المراقبة؛
- حظر ممارسة الرياضة والعمل البدني الثقيل لمدة شهر؛
- الامتثال لقواعد النظافة الحميمة: الغسيل المنتظم بمنتجات محايدة، ورفض الصابون؛
- استخدام الأدوية التي تعزز تجديد الغشاء المخاطي واستعادة البكتيريا المهبلية (حسب وصف الطبيب).
إذا ظهر الألم والحرقان والبقع وغيرها من الأعراض غير المرغوب فيها بعد العملية، فيجب عليك استشارة الطبيب في أقرب وقت ممكن.

إذا حدث أثناء إعادة التأهيل بعد علاج آلام تآكل عنق الرحم، فمن الضروري الاتصال بمؤسسة طبية.
تظهر الممارسة أن إعادة التأهيل التي تتم بشكل جيد تزيد بشكل كبير من فرص الحصول على نتيجة إيجابية للمرض. والعكس بالعكس يهدد بعدم الامتثال لتوصيات الطبيب. أي عوامل تتداخل مع الشفاء الطبيعي للغشاء المخاطي يمكن أن تؤدي إلى ظهور ندبات، مما سيؤثر سلبًا في المستقبل على الصحة الإنجابية للمرأة وقد يتعارض مع الحمل الذي طال انتظاره.
المضاعفات: ماذا سيحدث إذا لم يتم علاج التآكل؟
هل من الضروري علاج تآكل عنق الرحم لفتاة صغيرة عديمة الولادة؟ نعم، إذا كانت هناك مؤشرات قوية على ذلك. وإلا فإن المرض سوف يتطور وفق أحد السيناريوهات غير المرغوب فيها:
- سوف ينمو التآكل، والتقاط جميع المناطق الجديدة من الغشاء المخاطي، الأمر الذي سيؤدي في المستقبل إلى تطوير المضاعفات؛
- العمليات الالتهابية المتكررة ونزيف الاتصال سوف تتداخل مع الحياة الطبيعية، بما في ذلك في المجال الحميم؛
- يمكن أن تتطور بعض أمراض عنق الرحم إلى سرطان، مما سيشكل تهديدا مباشرا لحياة المرأة.
يعتبر خلل التنسج الثاني والثالث والطلاوة وبعض الأمراض الأخرى من الحالات السابقة للتسرطن. يمكن أن يستمر المرض لسنوات دون أن يظهر نفسه. تحدث أعراض السرطان بالفعل في المراحل المتأخرة من العملية المرضية. في بعض الأحيان، لإنقاذ حياة المرأة، يتم إزالة الرحم وزوائده. وبطبيعة الحال، بعد إجراء عملية جذرية، لم يعد الحمل المرغوب موضع شك.
عواقب العلاج
ما الذي تخاف منه الشابات؟ الحقيقة أنه بعد العلاج لن يكون من الممكن الحمل والتحمل والولادة لطفل بمفرده. ولسوء الحظ، فإن هذه المخاوف في بعض الحالات لها ما يبررها تماما. حتى وقت قريب، لوحظت مضاعفات خطيرة بعد استخدام DEC. بعد الكي بقيت ندوب على عنق الرحم وضاقت قناة عنق الرحم مما أدى إلى مشاكل خطيرة:
- العقم بسبب التضيق الشديد في قناة عنق الرحم (لم تتمكن الحيوانات المنوية من دخول الرحم) ؛
- قصور عنق الرحم البرزخي - وهو علم الأمراض الذي يفتح فيه عنق الرحم قبل الأوان أو يحدث الإجهاض أو الولادة المبكرة.
- شذوذات نشاط المخاض - الندبات لا تسمح بفتح عنق الرحم أثناء الولادة، مما يؤدي بطبيعة الحال إلى الحاجة إلى عملية قيصرية.
بعد ظهور العلاج بالموجات الراديوية والتقنيات التقدمية الأخرى، أصبح خطر حدوث عواقب غير مرغوب فيها لدى النساء اللاتي لا يعانين من الولادة ضئيلًا. من المستحيل استبعاد تطور المضاعفات بشكل كامل، وبالتالي فإن أطباء أمراض النساء ليسوا في عجلة من أمرهم لكي تآكل الفتيات الصغيرات دون مؤشرات واضحة. يعتمد نجاح العملية إلى حد كبير على مؤهلات الطبيب والمعدات المتاحة له. تؤثر فترة إعادة التأهيل التي يتم إجراؤها بشكل صحيح أيضًا على الصحة الإنجابية للمرأة.

يؤثر العلاج المؤهل لتآكل عنق الرحم وإعادة التأهيل بشكل جيد بشكل إيجابي على القدرة على الحمل وإنجاب طفل سليم.
التخطيط للحمل والولادة على خلفية أمراض عنق الرحم
السؤال الرئيسي الذي يقلق المرأة: هل من الممكن أن تلد مع التآكل؟ أمراض عنق الرحم عادة لا تتداخل مع تصور الطفل. إذا لم يكن التآكل مصحوبًا بتندب وتضيق في قناة عنق الرحم، فيمكن أن تدخل الحيوانات المنوية بسهولة إلى تجويف الرحم، وسيتم الإخصاب دون تدخل. تنشأ الصعوبات فقط عندما يقترن التآكل بأمراض نسائية أخرى.
لا تتعارض أمراض عنق الرحم مع حمل الجنين ولا تؤثر على نموه.خلال فترة الحمل، تزداد احتمالية الإصابة بالتآكل وظهور نزيف التلامس، لكن من غير المتوقع ظهور مشاكل أخرى. يمكن أن يختفي انتباذ عنق الرحم (التآكل الزائف) تمامًا بعد ولادة الطفل بسبب إعادة هيكلة الخلفية الهرمونية.
في مذكرة
إذا لم يختف الانتباذ خلال عام بعد الولادة، فيجب عليك الخضوع لفحص ثانٍ من قبل طبيب أمراض النساء.
الولادة المستقلة مع التآكل ممكنة، ولكن لا يتم استبعاد المضاعفات. أثناء الولادة، قد يحدث تمزق عنق الرحم، الأمر الذي سيؤدي إلى زيادة التآكل أو انقلاب الطبقة المخاطية لقناة عنق الرحم إلى الخارج. بعد ولادة الطفل، يوصى بشدة بمراقبة طبيب أمراض النساء من أجل السيطرة على حالة التآكل وعدم تفويت تطور المضاعفات.
هل هذا يعني ذلك؟ مُطْلَقاً. لا أحد يعرف كيف سيتصرف المرض في مواجهة الخلفية الهرمونية المتغيرة. يوصي أطباء أمراض النساء بشدة بالخضوع للعلاج قبل الحمل. يمكنك التخطيط للحمل بعد 2-3 أشهر من الكي (في حالة عدم وجود مضاعفات).
فيديو مثير للاهتمام: هل من الممكن كي تآكل عنق الرحم لامرأة عديمة الولادة؟
رأي الخبراء: عندما يتطلب تآكل عنق الرحم لدى امرأة عديمة الولادة علاجًا
يتم تشخيص تآكل عنق الرحم في كل امرأة ثانية. نصفهم لا يعرفون عن هذا المرض، لأن هذا المرض النسائي في المراحل المبكرة هو بدون أعراض. في كثير من الأحيان، تكون النساء عديمات الولادة معرضات للخطر.
العلاج في غير الوقت المناسب يمكن أن يؤدي إلى العقم ويسبب تطور ورم خبيث. من أجل عدم إحضار الجسم إلى الدولة التي يكون فيها العلاج طويلا وصعبا، من الضروري زيارة طبيب أمراض النساء بانتظام. يكتشف الطبيب تآكل عنق الرحم لدى امرأة عديمة الولادة أثناء الفحص، ولكن من أجل تحديد سبب ظهور المرض، ستكون هناك حاجة إلى فحص إضافي.
الأسباب الأكثر شيوعًا لتآكل عنق الرحم لدى المرضى الذين لا يولدون هي الاضطرابات الهرمونية والالتهابات في المنطقة التناسلية. إذا تم تطبيع عمل الجسم والأعضاء التناسلية، يمكن للظهارة المتضررة أن تتعافى من تلقاء نفسها.
بالإضافة إلى الالتهابات والاضطرابات الهرمونية، يحدث التآكل بسبب:
- الأمراض المنقولة جنسيا؛
- إصابات أثناء الجماع.
- الإجهاض والإجهاض.
- الحياة الجنسية المبكرة.
- وسائل منع الحمل المختارة بشكل غير صحيح.
- أمراض الغدد الصماء.
- مناعة ضعيفة.
إذا، في ظل وجود تآكل، لا تعاني المرأة الخالية من أعراض الألم، فإنها لا تلجأ إلى العلاج.في كثير من الأحيان تختفي علامات الضرر التآكلي بعد ولادة الطفل. لا يتم إلغاء زيارات الطبيب في مثل هذه الحالات، لأن المرض المحدد يمكن أن يعود في أي وقت. تحدث الانتكاسات بشكل متكرر. لتجنب تطور المضاعفات، قم بزيارة طبيب أمراض النساء 1-2 مرات في السنة.
الأعراض الخفية والعلنية
وتشمل الظروف الخطرة تآكلات كبيرة في عديمة الولادة. ويرافق مثل هذا المرض أعراض واضحة، أي أنه من المستحيل عدم ملاحظة المشكلة. تنحرف الدورة الشهرية، ويلاحظ إفرازات كثيفة، ويشعر بانتظام بآلام وتشنجات في أسفل البطن.

الشكل الخفي للتآكل لدى الفتيات اللواتي لا يعانين من الولادة له أيضًا علاماته الخاصة. من الصعب التعرف عليهم، ولكن مع موقف دقيق تجاه أنفسهم والمظاهر غير النمطية، يمكن اكتشاف الانحرافات. انتبه لأي تغييرات في الجسم: ظهور بياض غزير، زيادة في مدة الدورة الشهرية، آلام في أسفل البطن. إذا لم تتم ملاحظة مثل هذه الحالات من قبل وأصبحت منتظمة، توجه إلى الطبيب.
التشخيص والعلاج
يمكن للفتيات عديمات الولادة أن يعيشن مع التآكل حتى الولادة، لكن في بعض الحالات يكون ذلك غير آمن. وبدون علاج، يتطور المرض. إذا قرر الطبيب تأجيل التدابير العلاجية، فمن الضروري مراقبة مسار المرض.
تم اكتشاف تلف الغشاء المخاطي للرحم أثناء الفحص من قبل طبيب أمراض النساء. يمكن رؤية المنطقة المصابة من الظهارة من خلال مرايا خاصة. القرحة التآكلية لها لون أحمر ساطع وبنية حبيبية. لإجراء دراسة أعمق للخلل الداخلي واختبار التآكل للحصول على نوعية جيدة، يتم إجراؤها. هذا النوع من التشخيص يجعل من الممكن اكتشاف أي تغييرات مميزة للأورام الخبيثة.
تشمل التدابير الإلزامية أثناء الفحص إجراء خزعة ومسحات لدراسة البكتيريا الدقيقة والكشف عن الالتهابات الخطيرة.
بفضل ظهور التقنيات والأدوية الجديدة، يعرف الأطباء كيفية علاج تآكل عنق الرحم لدى فتاة لا تلد بشكل فعال وغير مؤلم. اعتمادا على حجم ونوع المرض، يتم استخدام الأساليب المحافظة أو الجراحية.
العلاج المحافظ
يعتبر العلاج المحافظ هو الأكثر أمانًا للقضاء على العيب التآكلي في عنق الرحم عند الفتيات اللاتي لا يولدن. الأدوية تساعد على التغلب على المرض. قد يصف الطبيب أزيثروميسين وكلاريثروميسين ومعدلات المناعة وتحاميل هيكسيكون وديبانتول. تشارك الفيتامينات والمقويات دائمًا في القضاء على التآكلات الصغيرة عند النساء اللاتي لا يعانين من الولادة.

لقد أثبت التثبيت الكيميائي نفسه جيدًا باستخدام المستحضرات التي تحتوي على خليط من الأحماض: Vagotil، Vulstimulin،. أثناء علاج الأنسجة المصابة بالمركبات الكيميائية، يتم تدمير الخلايا المريضة. الأنسجة السليمة لا تتضرر. لا توجد ندوب بعد العملية.
تآكل الكي
عندما يكون العلاج المحافظ للتآكل في عديمة الولادة غير فعال، يتم وصف عملية جراحية. إنه حرق عادي يتم من خلاله إزالة الأنسجة التالفة ببساطة. الفرق هو فقط في طريقة التأثير. قبل الولادة، يتم استخدام موجات الراديو والنيتروجين السائل.يُمنع استخدام طريقة التخثير بالإنفاذ الحراري (الكي بالتيار الكهربائي)، حيث قد تواجه المرأة لاحقًا مشاكل في الولادة والحمل.

الخطر الرئيسي
يتيح لك علاج التآكل عزل الأجزاء التالفة من الظهارة والقضاء عليها، ولكن يمكن أيضًا أن تتأثر الخلايا السليمة أثناء الإجراءات. يؤدي العلاج الجذري إلى اضطرابات في الدورة الشهرية وتفاقم الأمراض المزمنة. الخطر الأكبر لعلاج التآكل هو الربط المحتمل للقناة والندبات الخشنة. غالبًا ما يؤدي رتق قناة عنق الرحم (الانصهار) إلى العقم، كما أن وجود الندبات والندبات يؤثر سلبًا على بنية الأنسجة. أثناء الولادة، يؤدي فقدان المرونة إلى حدوث مضاعفات على شكل تمزقات.
بالإضافة إلى ذلك، غالبًا ما يؤدي التندب إلى تمدد الرحم تلقائيًا أثناء الحمل. وهذا قد يسبب الإجهاض.
لا يعتبر الانتباذ الخلقي مرضا. ووفقا للخبراء، فهذه إحدى مراحل تكوين الأعضاء التناسلية. ولذلك، لا يتم علاج تآكل عنق الرحم عند العذارى. غالبًا ما يتم تطبيق نفس النهج على النساء اللاتي يعانين من عدم الإنجاب. ونظرا لارتفاع خطر حدوث مضاعفات وعواقب وخيمة، لا ينصح الأطباء باتخاذ تدابير علاجية قبل ولادة الطفل الأول. لكن مثل هذه القرارات لا يتم اتخاذها إلا بعد إجراء فحص شامل. هناك حالات حرجة يمكن أن يشكل فيها عدم التدخل خطراً على صحة وحياة المريض.
إن تحديد تشخيص الانتباذ أثناء الفحص من قبل طبيب أمراض النساء يثير مسألة علاج المرأة. إن الشك فيما إذا كان من الضروري كي التآكل يعتمد على التحيز حول الألم والضرر الناتج عن الإجراء. يؤدي تأخير العلاج إلى زعزعة استقرار الجسم وقد يسبب صعوبات في الحمل في المستقبل.
إن غياب الأعراض أثناء تآكل عنق الرحم لا يزعج المرأة وتتعرف على التشخيص في أغلب الأحيان أثناء الفحص الوقائي من قبل طبيب أمراض النساء. لا يقوم الطبيب في معظم الحالات بتقديم تفاصيل عن حالة المريض ويتم اتخاذ قرار العلاج بشكل حدسي.
إن المعلومات حول ما إذا كان من الممكن كي التآكل من أجل عدم الولادة ستسمح لك باتخاذ قرار مستنير بشأن العلاج المناسب وفي الوقت المناسب.
التشخيص الذي يقوله طبيب أمراض النساء للمرأة قد يشير إلى ثلاثة حالات مختلفة للأغشية المخاطية لعنق الرحم. هذا:
- التآكل الحقيقي، حيث توجد جروح نزفية وشقوق صغيرة في عنق الرحم، عند الضغط عليها، يتم إطلاق قطرات من الدم أو التعرق؛
- انتباذ، ظهور مناطق حمراء على عنق الرحم. يمكن أن تكون بأحجام مختلفة، وإذا كانت شديدة، فإنها تغطي الرقبة بأكملها. تتشكل البقع الحمراء من ظهارة أسطوانية محددة مميزة للقناة الداخلية (عنق الرحم) لعنق الرحم.
- الانتباذ الخلقي، وهو أحد سمات تطور وتكوين الأعضاء التناسلية الداخلية للمرأة ويعتبر حالة فسيولوجية طبيعية تختفي من تلقاء نفسها بعد بلوغ سن العشرين.

تتكون مناطق الظهارة الحمراء الموجودة على عنق الرحم من خلايا أسطوانية تقع في طبقة واحدة. تختلف وظائفها عن تلك التي تؤديها الخلايا العادية للظهارة الوردية التكاملية، المترابطة بإحكام والمرتبة في عدة صفوف.
ظهارة عنق الرحم عبارة عن صف واحد، غير قادر على حماية عنق الرحم من الأضرار الميكانيكية التي قد تحدث أثناء الجماع. عادة، تفرز الأغشية المخاطية لعنق الرحم والمهبل كمية صغيرة من المخاط السائل، والغرض منه هو إزالة الخلايا الظهارية الميتة والبكتيريا.
الغرض من الخلايا الأسطوانية مختلف - فهي يجب أن تضمن الحركة المستهدفة للحيوانات المنوية إلى الرحم. يقوم المخاط السميك الذي تنتجه بإغلاق قناة عنق الرحم بإحكام، مما يمنع السوائل الخارجية والالتهابات من دخول عنق الرحم.
تبدأ مناطق الظهارة الحمراء التي ظهرت في المكان الخطأ في إنتاج مخاط غير نمطي، والذي يصبح أرضًا خصبة لمختلف الكائنات الحية الدقيقة المسببة للأمراض، والتي، في ظل ظروف معينة، يمكن أن تثير ظهور العمليات الالتهابية.
نادرًا ما يتم تشخيص حالة التآكل الحقيقي - يتم اكتشاف الجروح والإصابات خلال 10-14 يومًا وتميل إلى الشفاء الذاتي. المناطق المصابة، لأسباب مختلفة، ليست مغطاة بطبقة مسطحة، ولكن بظهارة أسطوانية، أي يتم تشكيل انتباذ.
أسباب التآكل
لا تستطيع العديد من النساء ربط حقيقة ظهور التآكل بغياب الحياة الجنسية النشطة أو غياب الأطفال. الأسباب الحقيقية للتآكل ليست مفهومة تمامًا، فعدد النساء اللاتي تظهر عليهن علامات التآكل أو الانتباذ يسمح لنا بالحديث عن علم الأمراض كحالة معقدة.
سبب التآكل الخلقي عند النساء عديمات الولادة هو فشل الآلية الطبيعية لنضج الأعضاء التناسلية الداخلية للفتاة. عادة، عند الرضع الإناث، يكون المهبل بأكمله مبطنًا بظهارة عنق الرحم. مع تقدمك في السن وتغيير الخلفية الهرمونية، يتم استبدال ظهارة عنق الرحم بأخرى مسطحة.
في النساء المصابات بالانتباذ الخلقي، يتأخر "نمو" الظهارة بسبب آلية لم تتم دراستها بشكل كامل. الحالة لا تتطلب أي علاج. لا يمكن أن تنشأ مخاوف الطبيب إلا في حالة الإصابة بالعدوى المسببة للأمراض.
يمكن أن تكون أسباب التآكل عند النساء عديمات الولادة:
- الإصابة بالأمراض المنقولة جنسيا أو العدوى الجنسية المحددة (السيلان، الزهري، الكلاميديا، وما إلى ذلك)؛
- الاضطرابات الهرمونية بسبب الاستخدام المطول لوسائل منع الحمل الهرمونية.
- مرض الغدة الدرقية؛
- إعداد غير صحيح أو غير ناجح للجهاز داخل الرحم.
- حالات الإجهاض السابقة؛
- العدوى بفيروس الورم الحليمي البشري وتفعيله.
- تطور العدوى الهربسية.
- الجنس الصعب جدا.
- استخدام أجهزة المحاكاة والهزازات الميكانيكية.
- التغيرات في النباتات المهبلية تحت تأثير الجماع الجنسي المتكرر مع شركاء مختلفين.
- الجماع الجنسي النادر جدًا.
- العوامل النفسية الجسدية.
التآكل المكتسب في المراحل الأولى من التطور لا يسبب قلقًا للمرأة. يُنظر إلى بعض الانحرافات الصغيرة عن القاعدة على أنها أعراض مؤقتة. زيادة الألم أثناء الجماع وظهور الإفرازات يدل على ارتباط الالتهاب بالتآكل الموجود.
مظاهر التآكل
أعراض التآكل الحقيقي يمكن أن تكون:
- ألم في أسفل البطن بعد الجماع أو قبل الحيض.
- ألم أثناء ممارسة الجنس.
- ظهور بقع وردية أو بنية أو بيضاء مع وجود خطوط من الدم بعد الجماع.
- يشير ظهور إفرازات غزيرة ذات رائحة صفراء أو خضراء كريهة إلى وجود عدوى وظهور التهاب.


يمكن أن يظهر الانتباذ أعراضًا مشابهة، ولكن بشكل أخف. يكمن خطر التآكل والانتباذ في أنهما يدعمان العمليات الالتهابية في الجسم، مما يزعزع استقرار حالته.
نمو الظهارة الأسطوانية والغدية في الخراجات يمكن أن يمنع وصول الحيوانات المنوية إلى قناة عنق الرحم ويمنع الحمل.
لتصحيح مثل هذه الحالات، يتم استخدام الكي بالاشتراك مع العلاج المحافظ. هذا المصطلح ليس صحيحا تماما، وقد تم الحفاظ عليه منذ استخدام طريقة الكي خارج الرحم بالتيار الكهربائي.
طرق معالجة التآكل
إن مسألة ما إذا كان من الممكن كي التآكل للفتيات اللاتي لا يعانين من الإنجاب يواجه كل مريض يبلغه الطبيب بالحاجة إلى العلاج. حتى الآن، تعتقد معظم النساء أنه مؤلم وخطير.


سبب المخاوف هو كما يلي: قبل اثنتي عشرة سنة، كان التخثير بالإنفاذ الحراري (الكي بتيار عالي التردد) هو الطريقة الرئيسية لوقف التآكل. ولا تزال هذه الطريقة مستخدمة حتى اليوم بسبب بساطة المعدات وتوافرها، وقدرة معظم الأطباء في عيادة ما قبل الولادة على العمل بها. خصوصية الطريقة هي الألم الشديد، والسبب هو تأثير التيار على عضلات عنق الرحم، وتشكيل حروق واسعة النطاق وندبات تشوه العضو.
الآن لا يتم تطبيق هذه الطريقة على nulliparous. التشوهات والندبات الناتجة عن الكي لا تسمح للرقبة بالتمدد إلى القطر المطلوب، وتصبح عائقاً أمام الولادة. بالإضافة إلى ذلك، فإن تمزقاته تصيب المرأة أثناء الولادة ويمكن أن تسبب اضطرابات لدى الطفل.
تتيح لك الطرق الحديثة للإزالة الجراحية للظهارة الأسطوانية التأثير بلطف واعتدال على الأغشية المخاطية للأعضاء التناسلية الداخلية، مع الحفاظ على قدرة المرأة على الحمل والإنجاب الطبيعي الطبيعي.
لتحديد نوع تآكل عنق الرحم، تحديد ما إذا كان يمكن كيه أم لا، لا يمكن القيام بذلك إلا من قبل الطبيب بعد التشخيص الكامل للحالة.
هل من الضروري كي التآكل وهل يجب إجراؤه قبل الولادة؟ قد تكون تكتيكات الطبيب مختلفة وتعتمد على حالة المريض المعين.
إذا تم تشخيص تآكل صغير دون آثار العمليات الالتهابية، يمكن للطبيب أن يأخذ موقف الملاحظة الديناميكية. هذا يعني:
- فحص المرأة كل 6 أشهر؛
- أخذ مسحة للثقافة البكتريولوجية.
- مراقبة الدم لوجود الأمراض المنقولة جنسيا وفيروس الورم الحليمي البشري.


إذا لم يلاحظ أي عدوى، لا يتم إجراء الكي خارج الرحم. غالبًا ما يتأقلم جسم المرأة مع الانتباذ من تلقاء نفسه بعد تسوية المستويات الهرمونية. إذا حملت هذه المرأة، في معظم الحالات، يختفي تآكل عنق الرحم بعد الولادة من تلقاء نفسه دون علاج.
ماذا سيحدث إذا لم تقم بكي التآكل الذي تشكل قبل الولادة على خلفية العمليات الالتهابية؟ يصبح الجسد الأنثوي أثناء الحمل أكثر عرضة للإصابة. والسبب هو الانخفاض الطبيعي في العتبة المناعية لإمكانية الإنجاب.
سيكون التآكل والالتهاب غير المعالج مصدرًا لزعزعة استقرار الجسم بشكل مستمر ويؤثر على مسار الحمل وحالة الطفل. أثناء الولادة، يكون عنق الرحم، الذي يضعف بسبب التآكل، متمددًا بشكل سيئ، وأقل مرونة، وغالبًا ما يكون قابلاً للتمزق.
وهذا ما يفسر سبب ضرورة إجراء تشخيص وعلاج التآكل في الوقت المناسب حتى قبل الحمل - وهذا سيضمن الحمل والولادة بشكل طبيعي.
التشخيص
المرحلة الأولية من العلاج هي التشخيص الدقيق لحالة المرأة وتحديد سبب المرض. فقط بعد ذلك يمكن للطبيب اختيار العلاج الدقيق والصحيح. لهذا ينطبق:
- فحص عنق الرحم في المرايا.
- أخذ مسحة لتحديد نباتات المهبل؛
- اختبارات الدم لتحديد حالة المرأة ووجود العدوى المنقولة جنسيا، فيروس نقص المناعة البشرية، فيروس الورم الحليمي البشري.
- تحليل الهرمونات
- تحليل البول.


لا يمكن إجراء تشخيص دقيق لحالة عنق الرحم والأمراض الخلوية المحتملة إلا بعد فحصها بمساعدة منظار المهبل - وهو جهاز يسمح لك بفحص العضو تحت الضوء المستهدف والتكبير المتعدد. عند إنشاء تآكل كبير، يمكن للطبيب تطبيق كل من العلاج المحافظ والأجهزة.
علاج الكى
لماذا أصبح الكي من أفضل طرق العلاج؟ العلاج المحافظ أطول وقد يكون غير فعال في كثير من الأحيان. يعتبر الكي بمثابة صدمة للجسم، حيث يحشد الموارد الداخلية ويساعد على التخلص من الظهارة الأسطوانية بسرعة وبكفاءة كبيرة.


يستخدم الكي كجزء لا يتجزأ من العلاج المعقد، والذي يشمل:
- أدوية لعلاج الالتهاب. يتم تحديد تركيبة الأدوية بعد الدراسات البكتيرية.
- تحصين الأدوية والفيتامينات.
- وصفات الطب التقليدي؛
- الاستعدادات الهرمونية (إذا لزم الأمر)؛
- تغييرات نمط الحياة (تنظيم الحياة الجنسية، ورفض الكحول والتدخين، وفقدان الوزن).
لعلاج النساء عديمات الولادة يتم استخدام أحدث الطرق للقضاء على الظهارة خارج الرحم:
- تبخير الليزر
- معالجة الموجات الراديوية؛
- التدمير بالتبريد.


معيار الكي هو العلاج بالموجات الراديوية. يتم تنفيذه بمساعدة أجهزة خاصة Surgitron و Fotek. ومن جوانبها الإيجابية:
- غير مؤلم - الموجات "تدفع" الخلايا إلى بعضها البعض، مما يؤدي إلى إصابة الأنسجة بأقل قدر ممكن؛
- نقص الدم - الأوعية الدموية عند تعرضها لموجات الراديو "ملحومة" ؛
- تشكيل سطح أملس ونظيف في منطقة خارج الرحم بدلاً من الجرب، وهو سمة من سمات الأنواع الأخرى من التعرض للأغشية المخاطية؛
- فترة إعادة تأهيل قصيرة تسمح لك بالتخطيط للحمل بعد 3-4 أشهر من لحظة الكي.
لا يمكن اعتبار عيب طريقة الكي بالموجات الراديوية إلا تكلفتها العالية نسبيًا وتوافرها فقط في العيادات الكبيرة.
إعادة التأهيل وإعادة التآكل
يهدف سلوك المرأة بعد الكي إلى خلق الظروف الأكثر ملاءمة لشفاء المنطقة المكوية. يشرع للمرأة:
- الراحة الجنسية
- نظام غذائي لطيف؛
- الإجراءات التصالحية.
مُحرَّم:
- العمل البدني الثقيل.
- الاستحمام في الخزانات والمسابح المفتوحة.
- غرفة بخار وحوض استحمام ساخن؛
- التدخين والكحول.
- استخدام حفائظ صحية.
- ارتداء الملابس الداخلية الاصطناعية.
مع التنفيذ الكامل وفي الوقت المناسب لوصفات الطبيب، تتعافى المرأة بعد 60 يومًا ويمكنها التخطيط للحمل.
إذا تم تشخيص التآكل المتكرر بعد الولادة أو بعد أي فترة من الزمن، فقد يكون عامل النمو:
- تحديد غير صحيح لسبب التآكل.
- السلوك غير الصحيح للمرأة التي لا تلتزم بوصفة الطبيب.


إن الكشف عن التآكل وعلاجه في الوقت المناسب باستخدام الأساليب الحديثة سيسمح للمرأة الخالية من الولادة بالحمل وإنجاب طفل سليم دون مضاعفات.